Введение
Хотя медикаментозное лечение артериальной гипертензии (АГ) широко известно, исследования вокруг него все же остаются актуальными, включая поиски его новых вариантов и комбинаций. Существует явная потребность в новых терапевтических подходах, особенно для оптимизации управления артериальным давлением (АД) у пациентов с резистентной АГ [17, 26]. В развивающихся странах многим людям с АГ на сегодняшний день не установлен диагноз, и, таким образом, они лишены возможности лечения, которое могло бы существенно уменьшить риск смерти и инвалидности от сердечно-сосудистых заболеваний (ССЗ) или инсульта [1, 13, 17, 19].
За последние 15 лет группы медикаментов с гипотензивным эффектом так же, как и общие представления об их патофизиологических механизмах, остались почти без изменений. Информация о данных группах лекарственных средств (ЛС) с каждым днем все больше пополняется новыми фактами, цифрами и методиками комбинации между ними, а основные принципы терапии остаются актуальными [4, 24]. Однако на основе данных доказательной медицины (ДМ) подходы и рекомендуемые комбинации ЛС периодически совершенствуются, в том числе в зависимости от применяемых пороговых значений АД [8, 9, 11, 21].
В ретроспективном клиническом исследовании, опубликованном в 2016 г. (Petrák O., онлайн-публикация в 2015 г.), в котором приняли участие 1254 пациента с неконтролируемой АГ (пациенты, которые получали антигипертензивную терапию (АГТ) как минимум в тройной комбинации), отмечается, что наиболее часто назначаемыми гипотензивными средствами были блокаторы ренин-ангиотензиновой системы (РААС) (96,8 %), антагонисты кальция (82,5 %), диуретики (82,0 %), β-блокаторы (β-Б) (73,0 %), медикаменты центрального действия (56,0 %) и урапидил (24,1 %). В меньшем количестве были назначены спиронолактон (22,2 %) и α1-блокаторы (17,1 %). Тиазидный диуретик и его аналоги, по данным исследования, были назначены более 2/3 пациентов. Фуросемид был предписан 14,3 % больных, получавших диуретики. Неадекватная комбинированная АГТ проводилась 40,4 % пациентам. Спорная двойная и большая блокада РААС отмечалась у 25,2 % пациентов. Неправильное, по мнению О. Петрака, использование комбинации двух гипотензивных препаратов с аналогичным механизмом действия было выявлено у 28,1 %, а комбинация двух препаратов с центральным механизмом действия — у 13,5 % пациентов [18, 22, 23].
О. Петрак в результате своего исследования сообщил: «Использование спорных или неправильных комбинаций ЛС при неконтролируемой АГ является распространенным явлением. Диуретики назначаются часто, а спиронолактон остается в основном за пределами общей медицинской практики. Неправильное сочетание гипотензивных препаратов может способствовать неконтролируемой АГ» [23].
Условия врачебного лечебного подхода
Как только диагноз АГ установлен у пациента, врач берет на себя задачу адаптировать тот или иной вид лечения, начиная с уже хорошо известных ему фармакологических ЛС, в соответствии со своим критерием и профессиональным медицинским опытом и эрудицией. В Украине при выборе схем лечения пациентам вопрос о применении международных рекомендаций (называемых на законодательном уровне стандартами и/или протоколами) становится все более спорным: с одной стороны, требования «работать по протоколам» и противоречивые возможности применения украинского законодательства, с другой — различие в подходах к классификации АГ (соответственно и к началу лечения) ведущими международными организациями [5, 31]. В такой обстановке, вероятно, как минимум нужно адаптировать существующие международные рекомендации к местным реалиям и возможностям при полном осознании того, что и такая адаптированная разработка может служить только дополнительным инструментом работы врача (его знаний, опыта, интуиции и т.д.) во имя интересов пациента [29, 30, 32].
Любая рекомендация, руководство или руководящие принципы не являются заменой для клинических решений практикующего врача и должны тщательно включать и рассматривать клинические характеристики и обстоятельства каждого пациента индивидуально. Практикующий и опытный клиницист имеет все шансы отстоять свою профессиональную позицию, подходя к лечению пациентов индивидуально, учитывая международный опыт и возможности местности. Крайне важно понимать, что международные рекомендации их авторами представляются не в обязательном порядке и чаще всего применительны к территории их разработки. Относительно требований к работе «согласно протоколам» на с. 8 приложения к приказу № 1269 («Экстренная медицинская помощь: догоспитальный этап. Новый клинический протокол») написано: «Клинические руководства не являются обязательными и не предназначены для того, чтобы быть всеобъемлющими или определять местную практику... Они предназначены для предоставления ресурса для клинической практики и для максимальной помощи пациентам…» (www.moz.gov.ua, www.rada.gov.ua).
В основе лечения АГ можно выделить 3 основных принципа [8, 9, 11, 12]:
1. Определиться с пороговым значением АД с учетом особенностей пациента и местности медицинской деятельности и профессионально подойти к вопросам диагностики.
2. Добиваться полной нормализации АД (по рекомендациям ESH/ESC 2018 — до уровня ниже 140/90 мм рт.ст., а у лиц молодого возраста — ниже 130/80 мм рт.ст.; по рекомендациям ACC/AHA 2017 — до уровня ниже 120/80 мм рт.ст.). Исключением могут быть пациенты с тяжелым течением заболевания (иногда умеренным), которые реагируют на снижение АД гипоперфузией жизненно важных органов. В этих случаях необходимо снижение АД до максимально возможного уровня.
3. Назначать предпочтительнее препараты длительного действия, так как именно они предупреждают значительные колебания АД в течение суток, легче следить за приверженностью к лечению и их назначение психологически лучше воспринимается пациентами.
Во многих случаях, особенно у пациентов с хронической и устойчивой АГ, обычные методы лечения часто не дают оптимальных результатов для пациента [3, 24]. В значительной степени это связано с общей привязанностью и ограниченностью подходов отдельных врачей (так как многие профессионалы считают, что только фармакологические препараты имеют реальную возможность помочь пациенту), которые оставляют за пределами своего внимания самое главное — образ жизни и правильное питание больного. В других случаях со стороны пациента и/или его окружения, особенно относительно пожилых пациентов, нет четкого выполнения рекомендаций врача, предпочтение отдается самолечению и лечению через Интернет. На практике в контексте интегративной медицины наблюдаются случаи, когда умелое сочетание различных методов (в том числе альтернативных, таких как акупунктура, гомеопатия и натуропатия, остеопатия, физиотерапия и индивидуальная гимнастика) способно стабилизировать хронические гипертензивные состояния, трудно поддающиеся лечению. Это становится более заметным в случаях с умеренной или средней тяжести АГ [19, 23].
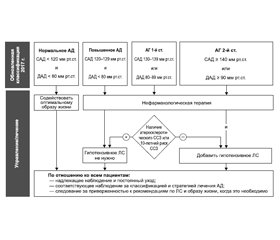
Процесс лечения пациента с АГ можно сформулировать так: «Лечение АГ должно быть индивидуально подобранным, постоянным и под контролем врача, неопределенно долгим». Знание преимущественного действия гипотензивных групп ЛС на различные органы и системы, а также индивидуальных особенностей пациента является определяющим для врача при выборе того или иного способа лечения (рис. 1).
В целом при гипертензии основными ЛС призваны быть β-блокаторы и седативные средства, а при гипертензии сопротивления — иАПФ, БРА (АРА II), АК, диуретики и т.д. В случае обнаружения гиперволемии — вначале диуретики, а потом остальные препараты, в зависимости от характера поражения органов-мишеней (ПОМ), степени выраженности гипертензии и сопротивления [2, 13, 15].
Критерии гипотензивной терапии согласно рекомендациям NICE 2019, ESC/ESH 2018, ACC/AHA 2017 и JNC 8 2014 года
Поскольку АГ часто протекает бессимптомно, ее выявление и соответствующее лечение следует проводить с помощью программ структурированного скрининга среди населения и/или своевременного измерения АД при визите к врачу.
Лечение гипертензии в рекомендациях NICE 2019 [11, 12]
По мнению группы экспертов NICE 2019, при лечении взрослого пациента с АГ нужно опираться на следующие критерии:
— следует обсудить начало АГТ дополнительно к изменениям образа жизни у взрослых в возрасте < 80 лет при 1-й стадии АГ (амбулаторный мониторинг АД (АМАД) или домашний мониторинг АД (ДМАД) 135/85–149/94 мм рт.ст.), если наблюдаются ПОМ, ССЗ, хроническое заболевание почек (ХЗП), сахарный диабет (СД) 2-го типа и/или сердечно-сосудистый риск (ССР) в 10 лет ≥ 10 %;
— у взрослых в возрасте < 60 лет следует рассматривать начало АГТ, кроме изменений образа жизни, если это пациенты с 1-й стадией АГ, а их ССР на 10 лет ≤ 10 %;
— у взрослых в возрасте > 80 лет нужно ввести АГТ, если клинически АД > 150/90 мм рт.ст. Должны быть оценены возраст, критерии неустойчивости и сопутствующей заболеваемости;
— рекомендуется назначение такого же АГТ при изолированной АГ (САД > 160 мм рт.ст.), как при комбинированном высоком АД;
— у темнокожих пациентов родом из Африки или стран Карибского бассейна рекомендуется назначение АРА II перед назначением любого иАПФ;
— устанавливаются уровни лечения:
- назначаются иАПФ или АРА II пациентам с СД 2-го типа (нужно оценивать, являются ли пациенты темнокожими, родом из Африки или стран Карибского бассейна);
- назначаются АК (БКК) взрослым > 55 лет с СД 2-го типа или темнокожим пациентам родом из Африки или стран Карибского бассейна без СД 2-го типа;
- при использовании в начале гипотензивного лечения диуретиков необходимо предлагать ТД, отдавая предпочтение индапамиду перед остальными диуретиками, такими как бендрофлуметиазид или гидрохлоротиазид.
Особенности рекомендаций NICE 2019 во многом обусловлены различной спецификой создания документов, а также более консервативным подходом британских специалистов (рис. 2).
Рекомендации NICE 2019 устанавливают свой фармакологический подход, который в упрощенном виде представлен ниже (рис. 3).
Лечение гипертензии в рекомендациях ESC/ESH 2018 и ACC/AHA 2017 [4, 8, 9]
По мнению экспертов обеих ассоциаций, при лечении взрослого пациента с АГ нужно соблюдать несколько условий:
— Иметь четкий, детальный и основанный на современных данных ДМ план АГТ, гарантирующий достижение терапевтических целей.
— Проводить эффективную терапию сопутствующей патологии, периодические осмотры командой врачей.
— Приверженность со стороны пациента к врачебным рекомендациям.
— Эффективные поведенческие и мотивационные стратегии должны быть направлены на обеспечение положительного изменения образа жизни с помощью комплексного командно-профессионального подхода и применения возможностей телемедицины.
Рекомендации данных ассоциаций, скорее всего, лучше и шире освещают АГТ, несмотря на имеющиеся различия (табл. 1, 2).
Оценив рекомендации ESC/ESH 2013, М. де ла Фигера вон Вихманн в своей статье «Эволюция терапевтических вариантов лечения артериальной гипертензии» упоминал о том, как «алмаз» клинического руководства ESC/ESH, сам по себе комплексно-полный и одновременно сложный, превратился в «трапецию» в ходе своей эволюции с целью дальнейшего упрощения лечения АГ. «Трапеция» в рекомендациях ESC/ESH 2018 остается на сегодняшний день актуальной (рис. 4) [19].
В рекомендациях ESC/ESH 2018 упростили максимально фармакологический подход, а именно (рис. 5):
— Начало лечения почти во всех случаях с комбинации препаратов (блокаторов РААС + АК или ТД), если САД ≥ 140 и/или ДАД ≥ 90 мм рт.ст. Монотерапия возможна лишь у пациентов с невысоким АД и низким ССР, а также у очень пожилых и ослабленных пациентов.
— «Вытеснение» β-Б из препаратов первой линии у пациентов с неосложненной АГ.
— Назначение β-Б можно рассматривать лишь при наличии особых показаний (СН, стенокардия, перенесенный инфаркт миокарда, фибрилляция предсердий, беременность), а также при резистентной АГ.
— Спиронолактон — это первый вариант для лечения резистентной АГ. Предпочтительная позиция спиронолактона при резистентной АГ связана с результатами исследования PATHWAY-2.
Революционное решение авторов рекомендаций ACC/AHA 2017 уменьшить порог АД напрямую влияет на управление/лечение АГ у пациентов (рис. 6) [8, 10].
В рекомендациях ACC/AHA 2017 стратегия назначения гипотензивных препаратов выглядит так:
— Хлорталидон (в дозе 12,5–25 мг) — ТД выбора вследствие длительного периода полувыведения и доказанной эффективности в снижении ССР.
— иАПФ, БРА и прямые ингибиторы ренина не должны комбинироваться. иАПФ и БРА повышают риск гиперкалиемии у пациентов с ХЗП и в случае дополнительного приема калия или калийсберегающих диуретиков. иАПФ и БРА должны быть отменены в период беременности.
— Дигидропиридиновые АК могут приводить к возникновению отеков. Применение недигидропиридиновых АК ассоциировано с возможным развитием брадикардии и блокад сердца, назначение данных препаратов при СН со сниженной ФВ левого желудочка (ЛЖ) не рекомендовано.
— Назначение петлевых диуретиков показано при СН и в случае, если уровень скорости клубочковой фильтрации (СКФ) менее 30 мл/мин. Амилорид и триамтерен могут применяться в комбинации с ТД у лиц с низким уровнем калия плазмы крови, но не должны назначаться в случае, если уровень СКФ менее 45 мл/мин.
Применение спиронолактона или эплеренона предпочтительно при первичном гиперальдостеронизме и в случае резистентной АГ.
— β-Б не являются препаратами первой линии в лечении АГ, за исключением случаев сопутствующей ИБС и СН со сниженной ФВ ЛЖ (бисопролол, карведилол и метопролола сукцинат показаны при АГ на фоне СН со сниженной ФВ ЛЖ; бисопролол показан при АГ на фоне бронхоспастического заболевания легких). Следует избегать резкой отмены β-Б.
— Препаратами первой линии для начала гипотензивной терапии при 1-й ст. АГ являются ТД, АК и иАПФ или БРА. В случае АГ 2-й ст. и со средним уровнем АД на 20/10 мм рт.ст. выше граничных значений следует назначать комбинацию двух препаратов первой линии разных классов. Улучшить приверженность к терапии можно при назначении препарата один раз в день и применении комбинированных препаратов.
— У пациентов с подтвержденной АГ и стабильным ССЗ или уровнем 10-летнего ССР ≥ 10 % стратегия назначения гипотензивных препаратов состоит в первичном назначении препаратов, требуемых согласно рекомендациям по лечению ИБС, СН со сниженной ФВ ЛЖ, ИМ в анамнезе и стабильной стенокардии. В дальнейшем при необходимости дополнительно назначаются препараты для достижения целевых значений АД. При СН с сохраненной ФВ ЛЖ и симптомами гиперволемии первично назначаются диуретики, а затем подбираются дозы иАПФ или БРА и β-Б до достижения уровня САД < 130 мм рт.ст. Применение при АГ БРА оправдано с целью предотвращения рецидивов фибрилляции предсердий.
— Применение блокаторов α1-адренорецепторов ассоциировано с ортостатической гипотензией, а назначение данного класса препаратов следует рассматривать у мужчин с гиперплазией простаты. Следует избегать назначения α1-агонистов центрального действия (препараты резерва вследствие побочных эффектов), так же как следует избегать их резкой отмены.
— Назначение прямых вазодилататоров (гидралазин и миноксидил) ассоциировано с задержкой натрия и жидкости, из-за чего назначать данную группу следует совместно с диуретиками и β-Б.
— Нужно с особой осторожностью подходить к медикаментозной терапии у отдельных категорий пациентов (ХЗП, инсульт и/или цереброваскулярные заболевания, во время госпитализации со стабильным ишемическим инсультом, вторичная профилактика после инсульта или транзиторной ишемической атаки, СД и АГ, метаболический синдром, клапанные заболевания сердца, заболевания аорты, раса/этническая принадлежность, в пожилом возрасте, в пери-операционном периоде).
Лечение гипертензии в руководящих принципах JNC 8 2014 года [7, 15, 16, 20]
Руководящие принципы JNC 8 2014 года призваны отвечать на клинические потребности большинства пациентов. По мнению группы экспертов JNC 8, базовыми основами гипотензивной терапии являются следующие:
— Поддерживать лечение людей-гипертоников в возрасте ≥ 60 лет, стремясь достичь АД < 150/90 мм рт.ст.
— Поддерживать лечение людей-гипертоников в возрасте 30–59 лет, стремясь достичь ДАД < 90 мм рт.ст.
— Сохранить АД меньше 140/90 мм рт.ст. для лиц в возрасте < 60 лет (для этой группы отсутствуют достаточные доказательства относительно желаемого САД) или для лиц до 30 лет (для этой группы отсутствуют достаточные доказательства относительно желаемого ДАД).
— Руководствоваться теми же порогами и целями для взрослых пациентов-гипертоников с СД или недиабетическим хроническим заболеванием почек, которые применяются для общего населения с гипертензией младше 60 лет.
Руководящие принципы JNC 8 2014 года, в соответствии с мнением их авторов, являются упрощенными по сравнению с рекомендациями JNC 7. При выборе фармакопрепаратов для ведения/управления АГ в руководящих принципах JNC 8 выделяется следующее:
— Предлагаются для начальной терапии у большинства пациентов с АГ, иАПФ, БРА (АРА II), АК или ТД как разумные и равные альтернативы, таким образом, следует отказаться от рекомендации, что ТД должны выступать в качестве начальной терапии (в соответствии с руководящими принципами JNC 7).
— Отображается четкий сигнал для врачей: лечить АГ начиная от 150/90 мм рт.ст. у пациентов старше 60 лет и от 140/90 мм рт.ст. для всех остальных, а также упростить лечение, где самое главное — это достижение терапевтических целей, при этом тщательно наблюдая за пациентами.
— Для того чтобы поддерживать начало фармакологического лечения иАПФ, БРА, АК или ТД у людей-гипертоников неафриканского происхождения, в том числе среди тех, у кого сопутствует СД, наблюдаются умеренные доказательства.
— Рекомендуется в качестве начальной терапии у людей-гипертоников африканского происхождения, в том числе среди тех, у кого сопутствуют СД, АК или ТД.
— Для поддержки начальной или дополнительной гипотензивной терапии с помощью иАПФ или БРА у людей с ХЗП с целью улучшения функции почек отмечаются умеренные доказательства.
— Для большинства пациентов-гипертоников предположительно будет показана стандартная доза первоначально выбранного фармакологического препарата с дальнейшим увеличением (или уменьшением иногда), медленным и ступенчатым, в зависимости от возраста, ответной динамики и потребностей пациента.
— Оптимальный состав гипотензивного лечения должен обеспечивать эффективность в течение 24 часов одной суточной дозой, по крайней мере с сохранением 50% максимального эффекта к концу 24 часов.
— Врач должен продолжать оценивать АД у пациента-гипертоника и отрегулировать схему и режим лечения до тех пор, пока не будет достигнута терапевтическая цель. Если такая цель не может быть достигнута с 2 препаратами, то нужно отметить и добавить третий препарат из списка, которым врач руководствуется в своей ежедневной работе.
— Не использовать иАПФ + БРА у одного и того же пациента-гипертоника.
— Если нормализации АД нельзя достигнуть с использованием только вышеназванных групп лекарств из-за каких-либо противопоказаний или необходимости использования более 3 медикаментов, то является прерогативой врача, на его профессиональное усмотрение, рекомендация по использованию других гипотензивных препаратов или альтернативных/дополнительных методов.
В целом JNC 8 смягчают цели, а также пороги АД для начала соответствующего лечения АГ (рис. 7) с учетом, как и прежде, возрастных категорий пациентов, а также наличия сопутствующих заболеваний (в частности, СД и ХЗП) [16, 20, 21].
Перспективы и возможности на практике
Основываясь на концепции, что одна из лучших стратегий, чтобы улучшить соблюдение терапевтических рекомендаций, — это упрощение схем лечения (с использованием фиксированных комбинаций гипотензивных препаратов), то очевидно, что хорошей стратегией, чтобы облегчить приверженность врачей к практическим рекомендациям, протоколам и алгоритмам лечения АГ, является упрощение схемы лечения. По мнению некоторых современных исследователей и клиницистов, включение иАПФ и БРА (АРА II) в одной и той же группе может служить отправной точкой для более простой схемы АГТ — «треугольника» (рис. 8) [6, 19, 28].
/61.jpg)
В настоящее время основными терапевтическими группами, которыми пользуются для ведения пациентов с АГ, являются блокаторы РААС (иАПФ и БРА), АК, β-адренергические блокаторы, диуретики, ингибиторы ренина. Препараты первичного центрального действия (α-метилдопа, агонисты рецепторов имидазола, клонидин, рилменидин, гуанфацин), адреноблокаторы центрального и периферического действия (резерпин, урапидил и индорамин, α- и β-адреноблокаторы, блокирующие α-рецепторы СНС, обычно суживающие кровеносные сосуды, вызывая тем самым сосудорасширение со снижением АД, такие как празозин, теразозин) используются значительно реже [2, 6, 10, 14, 25].
Степень целесообразности дальнейшего применения привычной для пациента АГТ решается врачом индивидуально, с учетом давности такого лечения, его эффективности, неустойчивости состояния, наличия сопутствующих заболеваний у конкретного пациента. Клинические ситуации, в отношении которых рекомендуются отдельные классы гипотензивных препаратов, включают СД, протеинурию, заболевания почек и другие сопутствующие заболевания, такие как болезни коронарных артерий и застойная хроническая СН. Например, среди пациентов с СД и нефропатией чаще всего рекомендуются БРА, которые способны уменьшить прогрессирование почечной дисфункции и снижают темпы наступления ПН. Остается актуальным представление о том, что лечение пациентов с хронической СН β-Б снижает смертность от всех причин.
В последние годы ученые-медики продолжают исследовать новые методы лечения АГ, такие как снижение уровня фермента (белка) GRK2 (G-белок рецепторов киназы 2), подавление каротидного тела или каротидного гломуса и почечная симпатическая денервация, что, с субъективной точки зрения автора, заслуживает особого внимания и имеет реальную перспективу для лечения резистентной АГ [18, 21, 27].
В июле 2019 г. Всемирная организация здравоохранения пересмотрела рекомендации по использованию фиксированных комбинаций гипотензивных препаратов с последующим их включением в Перечень Всемирной организации здравоохранения основных лекарственных средств [14, 23, 28].
Таким образом, очевидно, что в настоящее время в каждой стране необходимо проводить политику, направленную на обеспечение свободного доступа пациентов и врачей к фиксированным комбинациям гипотензивных препаратов. Для этого, следуя примеру Всемирной организации здравоохранения, необходимо включить фиксированные комбинации в списки основных лекарственных средств, актуальных для определенной страны, закупать и продвигать их поставки, а также создавать и внедрять простые практические протоколы лечения АГ, включающие применение фиксированных комбинаций в качестве основного ЛС. Данные меры могут быть особенно эффективными и ресурсосберегающими в странах с низким и средним уровнем дохода, где бремя АГ возрастает, а уровень ее контроля остается достаточно низким.
Выводы
Многие современные исследователи рекомендуют учитывать при лечении АГ абсолютные цифры АД и начать лечение двумя ЛС при значительно повышенном АД. Также в настоящее время считается целесообразным учитывать ЧСС при выборе гипотензивных препаратов, так как зафиксирована четкая связь между ЧСС и дальнейшим развитием АГ, неблагоприятными сердечно-сосудистыми осложнениями.
При наличии резистентной АГ до сегодняшнего дня остается жизненно важным вопрос периодического врачебного контроля пациентов не только из-за опасности ГК, но и с целью поиска возможностей наилучших комбинаций ЛС. Важным является серьезное отношение пациента и его окружения (особенно у лиц преклонного возраста) к своему состоянию и выполнению рекомендаций врача.
Назначение гипотензивных препаратов длительного действия является предпочтительным, поскольку приверженность к лечению со стороны пациента в таких случаях лучше, затраты меньше, контроль цифр АД является постоянным и плавным. К тому же такое лечение обеспечивает надежную защиту от любого риска ОС, ИМ и инсульта из-за внезапного повышения АД после ночного сна.
Новые данные о классификации АГ и/или методах АГТ (в том числе и о различных оптимальных комбинациях) с учетом особенностей пациентов, так же как изучение перспективных направлений, являются минимумом знаний об АГ, особенно о ее резистентных формах, которым необходимо владеть врачу, работающему на уровне первичной медико-санитарной помощи.
Конфликт интересов. Авторы подчеркивают, что все материалы, опубликованные от их имени, являются исключительно личным мнением и результатом собственных рассуждений, наблюдений и опыта и не претендуют на то, чтобы читатели их разделяли. Указание места работы является всего лишь справкой об основной занятости.
Авторы также акцентируют внимание на отсутствии конфликта интересов, финансовых или личных взаимоотношений, которые неуместным образом могли бы влиять на их действия.
Список литературы
1. Березин А.Е. Современная стратегия неотложной медицинской помощи при гипертоническом кризе. Укр. мед. часопис. 2017. № 3(119). V/VI. С. 111-117.
2. Васкес Абанто А.Э., Васкес Абанто Х.Э. Артериальная гипертензия на основе доказательств (конец 2017 — начало 2018 года). 2-я ч. Кардиология: от науки к практике. 2018. № 2(31). C. 48-69.
3. Васкес Абанто А.Э., Васкес Абанто Х.Э. Гипертонический криз в практике врача первичного звена. Екстрена медицина: від науки до практики. 2018. № 1(27). C. 58-79.
4. Кобалава Ж.Д., Троицкая Е.А., Колесник Э.Л. Современные рекомендации по артериальной гипертонии: согласованные и несогласованные позиции. Рациональная фармакотерапия в кардиологии. 2019. 15(1). С. 105-114. DOI: 10.20996/1819-6446-2019-15-1- 105-114.
5. МЕДПРОСВITA: Протоколи потрібні МОЗ, а досвід лікаря потрібен пацієнту (липень 2017 р.). URL: https://medprosvita.com.ua/protokoli-potribni-moz-a-dosvid-likarya-potriben/
6. Хиць А. Фіксовані комбінації гіпотензивних препаратів: Рекомендації ВООЗ 2019 р. Український медичний часопис. 2019.
7. 2014. Evidence-based guideline for the management of high blood pressure in adults: report from the panel members appointed to the Eighth Joint National Committee (JNC 8). JAMA. 2014. 311. Р. 507-520. DOI: 10.1001/jama.2013.284427.
8. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults. A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. J. Am. Coll. Cardiol. 2017. Nov 13. DOI: 10.1016/j.jacc.2017.11.006.
9. 2018 ESC/ESH Guidelines for the management of arterial hypertension: The Task Force for the management of arterial hypertension of the European Society of Cardiology and the European Society of Hypertension. J. Hypertens. 2018. 36(10). Р. 1953-2041. DOI: 10.1097/HJH.0000000000001940.
10. 2019 ACC/AHA Clinical Performance and Qua-lity Measures for Adults With High Blood Pressure: A Report of the American College of Cardiology/American Heart Association Task Force on Performance Measures. Circulation: Cardiovascular Quality and Outcomes. 2019. 12. e000057. DOI: https://doi.org/10.1161/HCQ.0000000000000057.
11. 2019. Hypertension in Adults: Diagnosis and Mana-gement. NICE Guideline (NG136). Published August 2019. https://www.nice.org.uk/guidance/ng136
12. 2019. Hypertension in pregnancy: diagnosis and management. NICE guideline (NG133). Published date: June 2019. https://www.nice.org.uk/guidance/ng133.
13. Aggarwal M., Khan I.A. Hypertensive crisis: hypertensive emergencies and urgencies. Cardiol. Clin. 2006 Feb. 24(1). Р. 135-46. DOI: 10.1016/j.ccl.2005.09.002.
14. Benjamin I.J., Kreutz R., Olsen M.H. et al. Fixed-dose combination antihypertensive medications. Lancet. 2019, Aug 24. 394(10199). Р. 637-638. DOI: 10.1016/S0140-6736(19)31629-0. Epub 2019, Jul 15.
15. Ipek E., Oktay A.A., Krim S.R. Hypertensive crisis: an update on clinical approach and management. Curr. Opin. Cardiol. 2017 Jul. 32(4). Р. 397-406. DOI: 10.1097/HCO.0000000000000398.
16. James P.A., Oparil S., Carter B.L. et al. 2014 evidence-based guideline for the management of high blood pressure in adults: report from the panel members appointed to the Eighth Joint National Committee (JNC 8). JAMA. 2014. 311. Р. 507-520. DOI: 10.1001/jama.2013.284427.
17. Janeway T.C. The diagnostic significance of persistent high arterial pressure. Am. J. Med. Sci. 1906. 131. Р. 772-778.
18. Korner Paul I. Essential Hypertension and Its Causes: Neural and Non-Neural Mechanisms: Neural and Non-Neural Mechanisms. New York: Oxford University Press, 2007. 716 p. ISBN 978-0-19-535740-0.
19. De la Figuera von Wichmann M. Evolución de las opciones terapéuticas en el tratamiento de la hipertensión arterial Hipertensión. 2013. 30 (Supрl. 2). Р. 2-12. DOI: 10.1016/S1889-1837(13)70020-5.
20. Mahvan T.D., Mlodinow S.G. JNC 8: What’s co-vered, what’s not, and what else to consider. J. Fam. Pract. 2014 Oct. 63(10). Р. 574-84. URL: https://www.ncbi.nlm.nih.gov/pubmed/25343155.
21. Marcano Pasquier R. Las nuevas pautas del JNC 8 para el manejo de la hipertensión. – URL: https://medicinapreventiva.info/cardiologia/1883/las-nuevas-pautas-del-jnc-8-para-el-manejo-de-la-hipertension-por-rigotordoc/
22. Persell S.D. Prevalence of resistant hypertension in the United States, 2003–2008. Hypertension. 2011 Jun. 57(6). Р. 1076-80. DOI: 10.1161/HYPERTENSIONAHA.111.170308. Epub 2011, Apr 18.
23. Petrák O., Zelinka T., Štrauch B., Rosa J. et al. Combination antihypertensive therapy in clinical practice. The analysis of 1254 consecutive patients with uncontrolled hypertension. J. Hum. Hypertens. 2016 Jan. 30(1). Р. 35-9. DOI: 10.1038/jhh.2015.24.
24. Reule Scott, Drawz Paul E. Heart Rate and Blood Pressure: Any Possible Implications for Management of Hypertension? Curr. Hypertens. Rep. 2012 Dec. 14(6). Р. 478-484. DOI: 10.1007/s11906-012-0306-3.
25. Salam A., Kanukula R., Hariprasad E. et al. An application to include blood pressure lowering drug fixed dose combinations to the model list of essential medicines lists for the treatment of essential hypertension in adults. World Health Organization, Geneva 2019. https://www.who.int/selection_medicines/committees/expert/22/s12_FDC-antihypertensives.pdf?ua=1
26. Sarafidis P.A., Bakris G.L. Resistant hypertension: an overview of evaluation and treatment. J. Am. Coll. Cardiol. 2008, Nov 25. 52(22). Р. 1749-57. DOI: 10.1016/j.jacc.2008.08.036.
27. Takashi Kanaia, Henry Krum. Un tratamiento nuevo para una enfermedad antigua: tratamiento de la hipertensión arterial resistente mediante denervación simpática renal percutánea. Rev. Esp. Cardiol. 2013. Vol. 66. Núm. 9. P. 734-740 (Septiembre 2013). DOI: 10.1016/j.recesp.2013.06.002.
28. Verma A.A., Khuu W., Tadrous M., Gomes T., Mamdani M.M. Fixed-dose combination antihypertensive medications, adherence, and clinical outcomes: A population-based retrospective cohort study. PLoS Med. 2018, Jun 11. 15(6). e1002584. DOI: 10.1371/journal.pmed.1002584. eCollection 2018 Jun.
29. Web Resource. ВМА: Декларация относительно независимости и профессиональной свободы врача. URL: http://zakon5.rada.gov.ua/laws/show/995_326/
30. Web Resource. Міжнародна клятва лікаря на сайті МОЗ України (ВМА: Женевская декларация). URL: http://old.moz.gov.ua/ua/portal/ms_doctoroath; Текст присяги лікаря України, затверджений Указом Президента України. URL: http://old.moz.gov.ua/ua/portal/mtdo_oath_ukr1992/
31. Web-resource http://info.medic.today/index/0-4: Авторские публикации.
32. WMA. Declaration on Physician Independence and Professional Freedom. Adopted by the 38th World Medical Assembly Rancho Mirage, CA, USA, October 1986 and rescinded at the WMA General Assembly, Santiago 2005. URL: https://www.wma.net/policies-post/wma-declaration-on-physician-independence-and-professional-freedom/

/54.jpg)
/55.jpg)
/56.jpg)
/57.jpg)
/58.jpg)
/58_2.jpg)
/59.jpg)
/61.jpg)