Газета «Новости медицины и фармации» №5 (690), 2019
Вернуться к номеру
Місце низьких доз торасеміду в лікуванні артеріальної гіпертензії
Авторы: Козачок М.М., професор
Українська військово-медична академія, м. Київ, Україна
Рубрики: Кардиология
Версия для печати
Клінічне використання діуретиків налічує понад 60 років, і сьогодні складно уявити повсякденну роботу терапевта без цієї групи препаратів. Вони посідають важливе місце в лікуванні артеріальної гіпертензії (АГ), хронічної серцевої недостатності (ХСН) й хронічної ниркової недостатності (ХНН) [1]. Поряд із препаратами, що блокують ренін-ангіотензинову систему, β-адреноблокаторами, блокаторами кальцієвих каналів та інгібіторами ангіотензинперетворювального ферменту діуретики, згідно з рекомендаціями Європейського товариства з артеріальної гіпертензії та Європейського товариства кардіологів 2018 р., належать до препаратів першої лінії для лікування АГ [2].
При легкій та помірній АГ протягом багатьох років традиційно використовують тіазидні (тіазидоподібні) діуретики — гідрохлортіазид (ГХТ), хлорталідон, індапамід. Вони діють на початкову частину дистального канальця, при цьому пригнічують активність спеціального натрієво-хлорного транспортера і сприяють підвищеному виведенню іонів натрію, хлору, калію, магнію і води [3]. При призначенні тіазидних діуретиків у високих дозах надмірна втрата іонів калію й магнію викликає шлуночкові аритмії та порушення вуглеводного, ліпідного й пуринового обміну [4]. Тому при лікуванні АГ не рекомендується перевищувати дозу гідрохлортіазиду 12,5–25 мг, хлорталідону — 12,5–25 мг, індапаміду — 1,25–2,5 мг. Однак у пацієнтів із порушеною толерантністю до вуглеводів і з цукровим діабетом (ЦД) навіть при дотриманні рекомендованої дози тіазидні діуретики можуть призводити до підвищення рівня глюкози, умісту глікованого гемоглобіну, викликаючи декомпенсацію ЦД [5, 6]. Також необхідно пам’ятати, що подагра є абсолютним, а гіперурикемія (зустрічається майже в 1/4 пацієнтів з АГ) відносним протипоказанням до призначення тіазидних діуретиків [7].
Крім того, у рекомендаціях також зазначено, що «як тіазидні, так і тіазидоподібні препарати є менш ефективними гіпотензивними засобами в пацієнтів зі зниженою швидкістю клубочкової фільтрації (ШКФ < 45 мл/хв) і стають неефективними, коли ШКФ становить < 30 мл/хв. За таких обставин замість тіазидів і тіазидних діуретиків для досягнення антигіпертензивного ефекту слід застосувати петльові діуретики» [2].
Точкою прикладання петльових діуретиків є висхідна частина петлі Генле, у якій вони блокують реабсорбцію іонів хлору, натрію та калію, унаслідок чого зменшується реабсорбція води. Найбільш поширені представники цього класу — фуросемід та етакринова кислота. За силою своєї сечогінної дії вони перевершують інші групи діуретичних засобів, тому їх використання лежить в основі лікування синдрому затримки рідини при хронічній серцевій недостатності, а також ниркових і печінкових набряків. Петльові діуретики справляють швидку потужну, проте нетривалу діуретичну дію, що посилюється при збільшенні дози. У зв’язку з цим їх широко використовують у гострих ситуаціях, коли необхідно швидко досягти ефекту, наприклад при набряку легенів [8]. У пацієнтів з артеріальною гіпертензією призначення петльових діуретиків обґрунтоване при гіпертонічному кризі, непереносимості тіазидних діуретиків і низькій швидкості клубочкової фільтрації [9]. При АГ рекомендується застосування низьких доз торасеміду (від 2,5 до 5 мг на добу). Подальше збільшення дози недоцільне у зв’язку з відсутністю підсилення антигіпертензивного ефекту. Препарат добре відомий в нашій країні під назвою Трифас® Cor.
Торасемід є першим представником нового покоління петльових діуретиків із класу сульфанілпіридинів, який за спектром фармакологічних ефектів принципово відрізняється від петльових діуретиків першого покоління.
☼ До важливих переваг торасеміду відноситься його висока біодоступність, що становить 80–100 % і перевершує таку фуросеміду (50 %). Біодоступність торасеміду не залежить від прийому їжі. Це дозволяє застосовувати його в будь-який час доби. Згідно з даними дослідження, одноразовий прийом торасеміду підвищує прихильність пацієнтів до лікування на 13 % порівняно з терапією фуросемідом [17].
Метаболізм торасеміду на 75–80 % відбувається в печінці з утворенням активних метаболітів і на 20 % — у нирках. Період напіввиведення препарату подовжується у літніх хворих та незначною мірою — при порушенні функції печінки [1]. Від функції нирок період напіввиведення торасеміду також практично не залежить: при важкій ХНН значне зменшення ниркового кліренсу торасеміду може компенсуватися майже дворазовим збільшенням печінкового кліренсу, унаслідок чого загальний кліренс препарату зменшується лише на 30–40 % [9].
Торасемід, як і всі петльові діуретики, пригнічує реабсорбцію натрію і хлоридів у висхідній частині петлі Генле, однак на відміну від фуросеміду блокує й ефекти альдостерону — як за рахунок блокади його рецепторів на мембранах епітеліальних клітин ниркових канальців, так і за рахунок зниження секреції альдостерону в надниркових залозах. Це забезпечує меншу екскрецію калію нирковими канальцями й зниження ризику гіпокаліємії — одного з головних побічних ефектів петльових і тіазидних діуретиків [10]. Навіть при збільшенні дози торасеміду, коли екскреція натрію і хлоридів буде лінійно зростати, екскреція калію залишається мінімальною.
Торасемід не змінює концентрацію калію, магнію й кальцію в плазмі крові навіть при тривалому застосуванні в комбінації з тіазидним діуретиком. У дозі 2,5–5 мг/добу він не має пікового діуретичного ефекту, тому для нього не характерний розвиток так званого ефекту рикошету (затримка натрію через збільшену екскрецію), що звичайно відзначається при використанні торасеміду в більш високих дозах [19]. Порівняно з фуросемідом, що діє впродовж 6–8 годин, торасемід ефективний впродовж 24 годин, при цьому його діуретичний, натрійуретичний і хлоруретичний вплив у 8 разів вищий [21].
Крім того, антиальдостероновий ефект торасеміду забезпечує досягнення більш строгого контролю артеріального тиску (АТ) й уповільнює прогресування уражень органів-мішеней, що значною мірою опосередковані саме надлишком альдостерону, що спостерігається в пацієнтів з АГ. Саме на цій властивості препарату ґрунтуються рекомендації Європейського товариства кардіологів 2018 р. використовувати торасемід у комплексній терапії резистентної АГ [2]. Цікавий той факт, що торасемід у таких пацієнтів може бути доданий до тіазидного або тіазидоподібного препарату, що вже використовується.
Важливі дані, що свідчать про можливості поєднання торасеміду й гідрохлортіазиду, наведені в роботі Н. Knauf [31]: при посиленій натрійуретичній дії вказаної комбінації автори виявили не тільки кращий контроль АТ, але й зменшення втрати калію й магнію з сечею. Враховуючи, що для лікування резистентної АГ потрібне одночасне призначення декількох антигіпертензивних препаратів, торасемід можна з успіхом комбінувати з інгібіторами ангіотензинперетворювального ферменту, блокаторами рецепторів до ангіотензину, антагоністами кальцію, b-адреноблокаторами й навіть із тіазидними діуретиками.
Антигіпертензивний ефект торасеміду окрім антиальдостеронового механізму обумовлений зниженням загального периферичного опору судин за рахунок збільшення синтезу простацикліну та зниження вмісту іонів кальцію в гладком’язовому шарі артерій [11]. Торасеміду властиві прямі судинні ефекти: він достовірно збільшує вазодилатацію у здорових волонтерів і в пацієнтів з АГ за рахунок механізму, пов’язаного з вивільненням оксиду азоту [12]. Він блокує вазоконстрикторну дію ендотеліну-1 [14], здатен зменшувати активність ренін-ангіотензинової системи й чутливість рецепторів ангіотензину II 1-го типу, що є безумовною перевагою порівняно з іншими діуретиками [15].
Ефективність торасеміду при АГ доведена в численних рандомізованих клінічних дослідженнях. За даними I. Achhammer, який вивчав антигіпертензивну активність торасеміду негайної форми вивільнення (IR) у дозі 2,5–5 мг/добу в подвійному сліпому плацебо-контрольованому дослідженні в 147 пацієнтів із АГ, через 12 тижнів терапії діастолічний АТ нормалізувався в 46–50 % хворих у групі, яка отримувала торасемід, порівняно з 28 % пацієнів, які приймали плацебо [18]. У дослідженні P. Baumgart [22] торасемід IR призначали пацієнтам з АГ у дозі 2,5 і 5 мг протягом 48 тижнів. При недостатній ефективності допускалося подвоєння дози. Суттєвої різниці в ефективності торасеміду в дозі 2,5 і 5 мг не було відзначено, що дозволило авторам назвати дозу торасеміду 2,5 мг/добу оптимальною для лікування АГ. У хворих з АГ м’якого та помірного ступеня доза ефективна в 60–70 % випадків. Середнє зниження систолічного й діастолічного АТ при терапії торасемідом у низьких дозах становить 15–20/10–15 мм рт.ст., у хворих, чутливих до діуретиків, — 25–30/20–25 мм рт.ст. Призначення торасеміду один раз на добу викликає рівномірне зниження АТ упродовж 24 годин, не порушуючи природного добового ритму коливань [24, 25].
A. Reyes і співавт. [23] порівняли ефективність застосування в пацієнтів із тяжкою АГ чотирьох діуретиків: індапаміду, ГХТ, циклотіазиду й торасеміду. Препарати призначали в монотерапії, період спостереження становив 8–12 тижнів. Автори виявили, що торасемід та індапамід забезпечували більше зниження рівня АТ порівняно з ГХТ та циклотіазидом. При цьому торасемід на відміну від тіазидних діуретиків, у тому числі індапаміду, не впливав негативно на рівень глюкози крові. Торасемід на відміну від індапаміду є метаболічно нейтральним препаратом: при тривалому (48 тижнів) застосуванні торасеміду в різних дозах не виявлено достовірних змін рівня глюкози, холестерину, ліпопротеїдів низької та високої щільності, навіть при використанні в дозі 10 мг/добу [24]. На відміну від індапаміду, що при тривалому застосуванні зменшує екскрецію сечової кислоти й сприяє розвитку гіперурикемії (важливо пам’ятати, що при призначенні будь-якого тіазиду необхідне визначення рівня сечової кислоти в крові до початку терапії), торасемід у низьких дозах дещо зменшує екскрецію сечової кислоти після однократного прийому й не змінює її при повторному прийомі.
Максимальна доза торасеміду, рекомендована для терапії АГ, становить 5 мг на добу. Подальше збільшення дози не дає приросту гіпотензивної активності. Ефективність терапії зростає при призначенні торасеміду IR у вечірні години (один раз на добу). При цьому показники зниження як систолічного, так і діастолічного АТ зростають більше ніж у 2 рази порівняно з ранковим призначенням препарату; відсоток пацієнтів, у яких досягнуто контроль АТ через 6 тижнів терапії, також був вищим при призначенні торасеміду перед сном (64 проти 23 %; р < 0,001) [13].
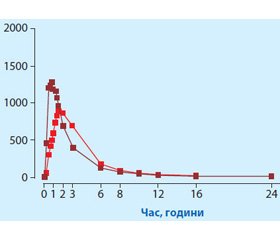
Слід звернути увагу на той факт, що при лікуванні АГ форма вивільнення торасеміду не має клінічного значення. Більше того, при застосуванні обох форм торасеміду концентрація активної субстанції в плазмі через 6 годин цілком однакова, що свідчить про відсутність пролонгації вивільнення діючої речовини у пролонгованих форм вивільнення (SR) торасеміду. Про це свідчить і відсутність плато, що зазвичай відрізняє ретардні форми препаратів. Площа під кривою в обох препаратів також однакова (рис. 1) [26]. В єдиному клінічному європейському дослідженні порівняння ефективності торасеміду SR із торасемідом IR у пацієнтів з АГ I–II ступеня було показано, що торасемід SR в дозі 10 мг один раз на добу упродовж 12 тижнів терапії має не гіршу антигіпертензивну ефективність, ніж торасемід IR. При цьому при використанні ретардної форми з 8-го тижня терапії відзначено на 11 % більше пацієнтів, які відповіли на терапію зниженням АТ < 140/90 мм рт.ст. Обидві форми, як SR, так і IR, однаково добре переносилися й продемонстрували схожі профілі безпеки [27].
За наявності хронічної серцевої недостатності, супутньої артеріальної гіпертензії Європейське товариство кардіологів і Європейське товариство з артеріальної гіпертензії рекомендують призначення діуретиків [2]. На відміну від інших засобів терапії вони викликають швидке зменшення симптомів ХСН, обумовлених затримкою рідини: периферичних набряків, задишки й застою в легенях.
Особливе місце в цій терапії займає торасемід негайної форми вивільнення, що є єдиним сечогінним засобом, ефективність якого щодо можливості впливу на прогноз підтверджена у багатоцентрових дослідженнях [10].
Найбільшим порівняльним дослідженням торасеміду на сьогодні є відкрите рандомізоване дослідження TORIC, у якому порівнювали фіксовані дози 40 мг/добу фуросеміду й 10 мг/добу торасеміду швидкої форми вивільнення в 1377 пацієнтів із ХСН II–III функціонального класу (ФК) [28]. Торасемід IR за ефективністю перевищував фуросемід й інші діуретики. Так, зменшення ФК за NYHA (New York Heart Association) було відзначене в 45,8 і 37,2 % хворих обох груп відповідно. Крім того, торасемід рідше викликав гіпокаліємію, частота якої в кінці дослідження в обох групах становила 12,9 і 17,9 %.
У хворих із хронічною серцевою недостатністю терапія торасемідом зумовила достовірне зниження ризику загальної смертності на 51,5%, серцево-судинної — 60%, на 65,8% зменшився ризик раптової смерті. Необхідно звернути увагу, що в жодному дослідженні ніколи не були отримані дані, які підтверджують здатність ретардної форми торасеміду впливати на прогноз у пацієнтів із ХСН. Нездатність торасеміду з пролонгованим вивільненням зменшувати фіброз міокарда, імовірно, пов’язана з більш низькою піковою концентрацією діючої речовини порівняно з торасемідом негайного вивільнення. Така концентрація, швидше за все, недостатня для запуску механізмів, за рахунок яких реалізується гальмування синтезу колагену.
У дослідженні A. Kumar було продовжене вивчення ефективності торасеміду IR при серцевій недостатності. У 51 пацієнта з ХСН, які отримували лікування діуретиками (включаючи торасемід), b-адреноблокаторами, інгібіторами ангіотензинперетворюючого ферменту, блокаторами ангіотензинових рецепторів й іншими препаратами, була подвоєна отримувана раніше доза діуретиків. У результаті через 24 ± 6 днів спостерігалося статистично достовірне зниження маси тіла, ФК за класифікацією NYHA і значень за Міннесотським опитувальником, а також достовірне збільшення дистанції, яку хворий проходив під час виконання тесту 6-хвилинної ходьби. При цьому не було відзначено змін у систолічній і діастолічній функції лівого шлуночка [29].
Отже, при серцевій недостатності торасемід IR на додаток до діуретичної дії має низку позитивних ефектів, пов’язаних із блокадою альдостеронових рецепторів, що зменшує серцево-судинний ризик і смертність пацієнтів [30]. За наявності ХСН перевага надається щоденному призначенню торасеміду в невеликих дозах, які в разі необхідності збільшують 1–2 рази на тиждень.
Висновки
Трифас Сor (торасемід 5 мг) — сучасний петльовий діуретик, який у дозі 2,5–5 мг є ефективним засобом для лікування артеріальної гіпертензії. Механізм антигіпертензивної дії малих доз торасеміду відрізняється від інших петльових діуретиків і більшості тіазидних і тіазидоподібних препаратів. За антигіпертезивною ефективністю він співставний із гідрохлортіазидом, індапамідом, а також із деякими іншими препаратами першої лінії. При цьому препарат метаболічно нейтральний: не викликає порушення рівня електролітів, збільшення концентрації глюкози, глікозильованого гемоглобіну, не впливає на показники ліпідного обміну й рівень сечової кислоти. Усе це робить доцільним застосування торасеміду для лікування АГ у пацієнтів із ХСН, ХНН, метаболічним синдромом, ЦД. Торасемід також може широко використовуватися для лікування резистентної гіпертензії в комбінації з антигіпертензивними препаратами першого та другого кроків терапії.

/u/7-1.jpg)