Газета «Новости медицины и фармации» Кардиология и ревматология (565) 2016 (тематический номер)
Вернуться к номеру
Инфекционный эндокардит у взрослых: диагностика, антибактериальная терапия и лечение осложнений (в сокращении). Научное заявление Американской кардиологической ассоциации для специалистов сферы здравоохранения. Одобрено Американским обществом инфекционных болезней
Рубрики: Ревматология, Кардиология
Разделы: Справочник специалиста
Версия для печати
Статья опубликована на с. 64-79
Постановка диагноза
Диагноз инфекционного эндокардита (ИЭ) может быть с легкостью выставлен лишь небольшому числу пациентов при наличии соответствующего анамнеза и классических ослеровских проявлений: стойкой бактериемии либо фунгемии, признаков активного вальвулита, периферической эмболии, а также иммунологических феноменов. Тем не менее у большинства пациентов анамнез и данные объективного исследования могут быть крайне ограниченными либо же полностью отсутствовать. Ограниченные проявления ИЭ могут наблюдаться на ранних стадиях заболевания, особенно у лиц, потребляющих инъекционные наркотики (ПИН), у которых ИЭ часто развивается на фоне острого инфицирования клапанов правых камер сердца S. aureus. Острый ИЭ может прогрессировать слишком быстро с поражением сосудов иммунного характера, которое в большей степени характерно для более поздних стадий бессимптомных подострых форм нелеченного ИЭ. В дополнение, поражение клапанов при правостороннем ИЭ обычно не приводит к развитию периферической эмболии и иммунологическим сосудистым проявлениям, которые характерны для поражения клапанов левых камер сердца. Тем не менее правосторонний ИЭ может приводить к развитию септической эмболии легочной артерии.
Разнообразие клинических проявлений ИЭ, а также важность ранней и точной постановки диагноза требуют разработки диагностической тактики, одновременно чувствительной к выявлению заболевания и специфичной к исключению всех его возможных форм. В 1994 году Durack с коллегами [23] из медицинского центра Дюкского университета предложили использовать диагностический алгоритм, согласно которому пациенты с подозрением на ИЭ разделялись на три категории: достоверный, возможный и отвергнутый ИЭ (см. ниже).
Постановка диагноза ИЭ согласно оригинальным критериям Duke основывалась на наличии больших либо малых диагностических критериев (см. ниже). Согласно критериям Duke, наибольший диагностический вес имела бактериемия за счет исключительно стафилококков либо энтерококков, при этом учитывались локализация входных ворот инфекции и отсутствие четко выявленного первичного очага; при бактериемии, вызванной указанными организмами, риск развития ИЭ наиболее высок [23, 25, 26]. Критерии Duke включают в диагностический алгоритм данные эхокардиографического исследования (см. ниже; см. раздел «Эхокардиография»). Шесть часто встречающихся, однако менее специфичных проявлений ИЭ были включены в оригинальный диагностический алгоритм Duke в качестве малых критериев.
Определение ИЭ согласно модифицированным критериям Duke*
Достоверный ИЭ
Патоморфологические критерии: выявление микроорганизмов при помощи культурального либо гистологического исследования вегетации, вегетация, обусловившая формирование эмбола, либо внутрисердечный абсцесс; либо патологические очаги; вегетация либо внутрисердечный абсцесс, подтвержденные гистологическим исследованием и демонстрирующие наличие активного эндокардита.
Клинические критерии: 2 больших критерия, 1 большой критерий и 3 малых критерия либо 5 малых критериев.
Возможный ИЭ
Клинические критерии: 1 большой критерий и 1 малый критерий, либо 3 малых критерия.
Отвергнутый ИЭ
Наличие достоверного альтернативного диагноза, объясняющего наличие клинических признаков ИЭ; либо разрешение синдрома ИЭ при проведении антибиотикотерапии длительностью ≤ 4 дней; либо отсутствие патоморфологических данных в пользу ИЭ при проведении хирургического вмешательства либо аутопсии на фоне антибиотикотерапии длительностью ≤ 4 дней; либо несоответствие указанным выше критериям возможного ИЭ.
Примечания: ИЭ — инфекционный эндокардит; * — данные критерии были повсеместно приняты и в настоящее время используются в клинической практике.
Модификации выделены жирным шрифтом.
Перепечатано из публикации Li et al. [24] с разрешения Американского общества инфекционных болезней.
Несколько больших и малых критериев Duke были усовершенствованы. В первоначальном варианте критериев Duke бактериемия, развившаяся в результате инфицирования S. aureus либо энтерококками, считалась большим критерием лишь в том случае, если она была внегоспитальной, поскольку во многих литературных источниках высказывалось предположение о том, что данный фактор является важным суррогатным маркером ИЭ [27]. Тем не менее возрастающее число более современных исследований демонстрирует развитие ИЭ у пациентов с госпитальной стафилококковой бактериемией. Например, из 59 случайным образом отобранных пациентов с ИЭ на фоне инфицирования S. aureus 45,8 % имели госпитальные инфекции и 50,8 % — устраняемый инфекционный очаг [39]. При проведении в медицинском центре Дюкского университета анализа 262 пациентов с госпитальной бактериемией, развившейся в результате инфицирования S. aureus, 34 (13 %) пациентам был в последующем подтвержден диагноз ИЭ (достоверный ИЭ). Таким образом, модифицированные критерии Duke рекомендуют включение бактериемии, развившейся в результате инфицирования S. aureus, в качестве большого критерия независимо от того, является она госпитальной (с наличием устраняемого инфекционного очага либо при отсутствии такового) либо внегоспитальной [24].
Наконец, корректировка критериев Duke, согласно которой для того, чтобы отнести клинический случай к «возможному ИЭ», требуется наличие как минимум 1 большого и 1 малого критериев либо 3 малых критериев (в противоположность определению «результаты, свидетельствующие в пользу ИЭ, которых, однако, недостаточно для подтверждения диагноза («достоверный ИЭ») и которые не позволяют исключить ИЭ («отвергнутый ИЭ»)), была использована в модифицированных критериях с целью уменьшения доли пациентов, отнесенных к категории «возможный ИЭ». Данный подход был применен в сериях случаев пациентов, которых изначально отнесли к категории «возможный ИЭ» согласно первоначальному варианту критериев Duke.
Определение терминов, используемых в модифицированных критериях Duke для постановки диагноза ИЭ*
Большие критерии
Наличие положительной на вызывающие ИЭ микроорганизмы гемокультуры
Наличие типичных микроорганизмов, способных вызывать ИЭ, в двух отдельных гемокультурах: Viridans streptococci, Streptococcus bovis, группа HACEK, Staphylococcus aureus; либо внегоспитальное инфицирование энтерококками при отсутствии первичного очага; либо выделение микроорганизмов, способных вызывать ИЭ, из постоянно положительных гемокультур, что подразумевает: наличие не менее 2 положительных культур, полученных из образцов крови с интервалом между взятиями > 12 ч, либо всех 3 или большинства из ≥ 4 отдельных гемокультур (с перерывом между взятиями первого и последнего образцов не менее 1 часа).
Однократная положительная гемокультура Coxiella burnetii либо титр антифазных 1 антител IgG ≥ 1 : 800.
Признаки вовлечения в процесс эндокарда
Наличие признаков ИЭ на эхокардиограмме (проведение ТЭЭ рекомендовано пациентам с искусственными клапанами, отнесенным как минимум к категории «возможный ИЭ» согласно клиническим критериям, либо с осложненным ИЭ (околоклапанный абсцесс); ТТЭ является исследованием выбора у остальных пациентов), что подразумевает: колеблющиеся внутрисердечные объемные образования (вегетации. — Прим. редакции) на клапанах и поддерживающих структурах, на путях регургитации крови либо имплантированных материалах при отсутствии другой анатомической причины; абсцесс; либо впервые сформировавшаяся частичная дегисценция клапанного протеза (искусственного клапана); либо впервые сформированная клапанная регургитация (нарастание или изменение имевшегося сердечного шума не учитывается).
Малые критерии
Предрасположенность, предрасполагающие состояния со стороны сердца либо ПИН, лихорадка, температура тела > 38 °C.
Сосудистые феномены: эмболии крупных артерий, инфаркт легкого, микотические аневризмы, внутричерепные кровоизлияния, геморрагии на переходной складке конъюнктивы, повреждения Джейнуэя.
Иммунологические феномены: гломерулонефрит, узелки Ослера, пятна Рота, ревматоидный фактор.
Микробиологические данные: положительная гемокультура, не удовлетворяющая указанному выше большому критерию (исключает однократные положительные культуры коагулазонегативных стафилококков и организмов, не вызывающих ИЭ), либо серологические данные в пользу активного инфекционного процесса при участии микроорганизма, способного вызывать ИЭ.
Эхокардиографические малые критерии исключены.
Примечания: HACEK — виды Haemophilus, виды Aggregatibacter, Cardiobacterium hominis, Eikenella corrodens и виды Kingella; ПИН — потребление (потребители) инъекционных наркотиков; ИЭ — инфекционный эндокардит; IgG — иммуноглобулин G; ТЭЭ — трансэзофагеальная эхокардиография; ТТЭ — трансторакальная эхокардиография; *— данные критерии были повсеместно приняты и в настоящее время используются в клинической практике.
Модификации выделены жирным шрифтом.
Перепечатано из публикации Li et al. [24] с разрешения Американского общества инфекционных болезней. Защищено авторским правом © 2000, Американское общество инфекционных болезней.
При следовании принципу «диагностического порога» некоторая часть данных клинических случаев была реклассифицирована как «отвергнутый ИЭ» [24].
Рекомендации
1. Следует получать как минимум 3 серии гемокультур с взятием крови из разных участков венепункции и промежутком между взятиями первого и последнего образцов не менее 1 часа (класс I; уровень доказательности A).
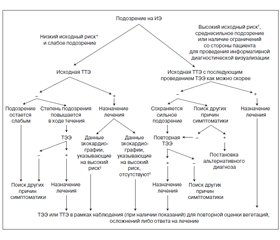
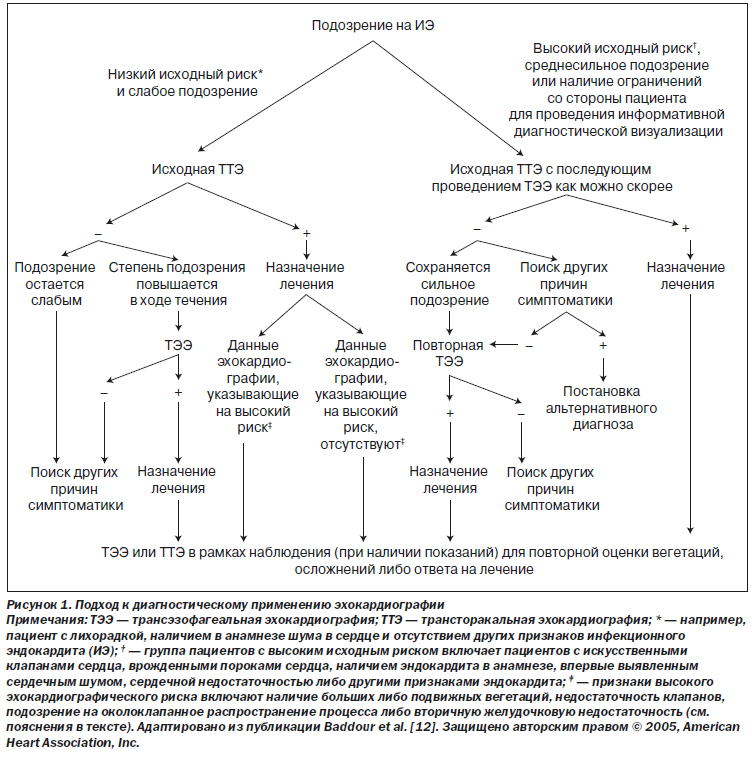
2. Пациентам с подозрением на ИЭ следует незамедлительно провести эхокардиографию (класс I; уровень доказательности A).
Эхокардиография является самым важным исследованием в диагностике и лечении пациентов с ИЭ. Как отмечалось ранее, такие эхокардиографические данные, как наличие вегетаций, абсцессов фиброзного кольца, частичной дегисценции искусственного клапана и впервые развившейся недостаточности клапана, представляют собой большие критерии для постановки диагноза ИЭ.
Как ТТЭ, так и ТЭЭ проводятся многим пациентам с ИЭ на этапе первичного обследования и дальнейшего наблюдения, данные исследования позволяют получить дополняющие друг друга сведения. Таким образом, ТТЭ следует проводить всем пациентам с подозрением на ИЭ на этапе первичного обследования (рис. 1).
Применение эхокардиографии для диагностики и лечения эндокардита
1. Ранняя:
— Проведение эхокардиографии в максимально короткие сроки (< 12 ч после первичного осмотра).
— Проведение ТЭЭ является более предпочтительным; получить изображения с помощью ТТЭ всех патологических изменений для дальнейшего сравнения.
— Следует провести ТТЭ в случае, если немедленное проведение ТЭЭ невозможно.
— ТТЭ может быть достаточно при обследовании маленьких детей.
2. Повторная:
— При получении положительных результатов ТТЭ следует как можно скорее провести ТЭЭ пациентам с высоким риском осложнений.
— Через 3–5 дней после первичного проведения ТЭЭ пациенту следует провести повторную ТЭЭ при отсутствии установленного диагноза ИЭ либо при неблагоприятном течении заболевания на ранних этапах лечения ИЭ.
3. Интраоперационная:
— До подключения к аппаратам жизнеобеспечения:
— выявление вегетаций, определение механизма регургитации, абсцессов, фистул и псевдоаневризм.
— После подключения к аппаратам жизнеобеспечения:
— подтверждение успешной коррекции обнаруженных патологических изменений;
— оценка остаточного нарушения функции клапанов.
При необходимости — повышение постнагрузки во избежание недооценки недостаточности клапанов либо присутствия остаточного патологического кровотока.
4. Завершение лечения:
— Установление новых исходных характеристик функционального статуса и морфологии клапанов, а также размера и функционального состояния желудочков.
Обычно достаточно проведения ТТЭ; ТЭЭ либо интраоперационная ТЭЭ могут потребоваться для комплексного анатомического анализа и установления новых исходных характеристик.
Рекомендация
1. При подозрении на ИЭ всегда следует проводить ТТЭ (класс I; уровень доказательности B).
Рекомендации
1. ТЭЭ следует проводить в случаях, когда данные исходной ТТЭ демонстрируют отрицательные результаты либо неинформативны у пациентов с сохраняющимся подозрением на ИЭ, либо при риске развития внутрисердечных осложнений у пациентов с положительными результатами исходной ТТЭ (класс I; уровень доказательности B).
2. При наличии сильного подозрения на ИЭ вопреки отрицательным результатам исходной ТЭЭ рекомендуется провести повторную ТЭЭ через 3–5 дней либо ранее при изменении клинического состояния (класс I; уровень доказательности B).
3. Следует провести повторную ТЭЭ после получения положительных результатов исходной ТЭЭ в том случае, если клинические признаки позволяют заподозрить развитие новых внутрисердечных осложнений (класс I; уровень доказательности B).
Интраоперационная эхокардиография
Предоперационное планирование хирургического вмешательства у пациентов с ИЭ будет более успешным при эхокардиографическом определении механизмов развития недостаточности клапанов или локализаций абсцессов миокарда.
Клинические и эхокардиографические признаки, свидетельствующие о потенциальной необходимости проведения хирургического вмешательства
Вегетации
— Сохранение вегетаций после развития системной эмболии.
— Наличие вегетаций на передней створке митрального клапана, особенно при размере > 10 мм*.
— Развитие ≥ 1 явления эмболии в течение первых 2 недель проведения антибактериальной терапии*.
— Увеличение размеров вегетации, несмотря на проведение надлежащей антибактериальной терапии*†.
Недостаточность клапанов
— Острая недостаточность аортального либо митрального клапана с признаками желудочковой недостаточности†.
— Сердечная недостаточность, резистентная к медикаментозному лечению†.
Перфорация либо разрыв клапана†
— Околоклапанное распространение процесса.
— Частичная дегисценция искусственного клапана, разрыв либо формирование фистулы†.
— Впервые возникшая блокада сердца†‡.
— Абсцессы большого размера либо распространение абсцесса, несмотря на проведение надлежащей антибактериальной терапии†.
Более подробное обсуждение показаний к хирургическому вмешательству на основании характеристик вегетаций содержится в тексте.
Примечания: * — хирургическое вмешательство может потребоваться в связи с риском развития эмболии; † — хирургическое вмешательство может потребоваться в связи с сердечной недостаточностью либо неэффективностью медикаментозного лечения; ‡ — эхокардиографию не следует рассматривать в качестве основного метода для выявления либо наблюдения блокад сердца.
Рекомендация
1. Проведение ТТЭ по завершении антибактериальной терапии для определения новых исходных характеристик состояния пациента считается целесообразным (класс IIa; уровень доказательности C).
Антибактериальная терапия
Принципы лечения
Основной целью антибактериальной терапии является эрадикация инфекционного возбудителя, включая стерилизацию вегетаций, несмотря на то, что различие характеристик инфицированных вегетаций может создавать различные проблемы. Указанные характеристики включают наличие очаговой инфекции с высокой бактериальной плотностью, медленный бактериальный рост в биопленках и низкую метаболическую активность микроорганизмов [72]. Также трудности лечения связаны с такими особенностями организма пациента, как, например, нарушения иммунитета. Кроме того, эрадикация инфекционного возбудителя на фоне приема антибиотиков может быть неэффективной в связи с повышенным связыванием лекарственного средства с белками плазмы крови, нарушением проникновения антибиотика внутрь вегетаций и индивидуальными особенностями фармакокинетики/фармакодинамики (ФК/ФД) антибиотиков. Таким образом, для устранения инфекционного процесса необходимо проведение длительного парентерального бактерицидного лечения.
Рекомендации
1. При планировании антибактериальной терапии следует проконсультироваться с инфекционистом для выбора оптимальной схемы эмпирического лечения (класс I; уровень доказательности B).
2. При исходном наличии положительных гемокультур отсчет времени для определения продолжительности антибактериальной терапии целесообразно начинать с первого дня получения отрицательных гемокультур (класс IIa; уровень доказательности C).
3. Целесообразно получать как минимум 2 серии гемокультур каждые 24–48 часов до устранения инфекции кровотока (класс IIa; уровень доказательности C).
4. В случае получения в ходе хирургического вмешательства положительных тканевых культур, после протезирования клапана следует провести полноценный курс антибактериальной терапии (класс IIa; уровень доказательности B).
5. В случае получения в ходе хирургического вмешательства отрицательных тканевых культур для определения общей продолжительности лечения может быть целесообразным учет продолжительности антибактериальной терапии до проведения хирургического вмешательства (класс IIb; уровень доказательности C).
6. При назначении схем лечения, включающих > 1 антибактериального лекарственного средства, целесообразно назначать препараты одновременно либо в близком временном промежутке (класс IIa; уровень доказательности C).
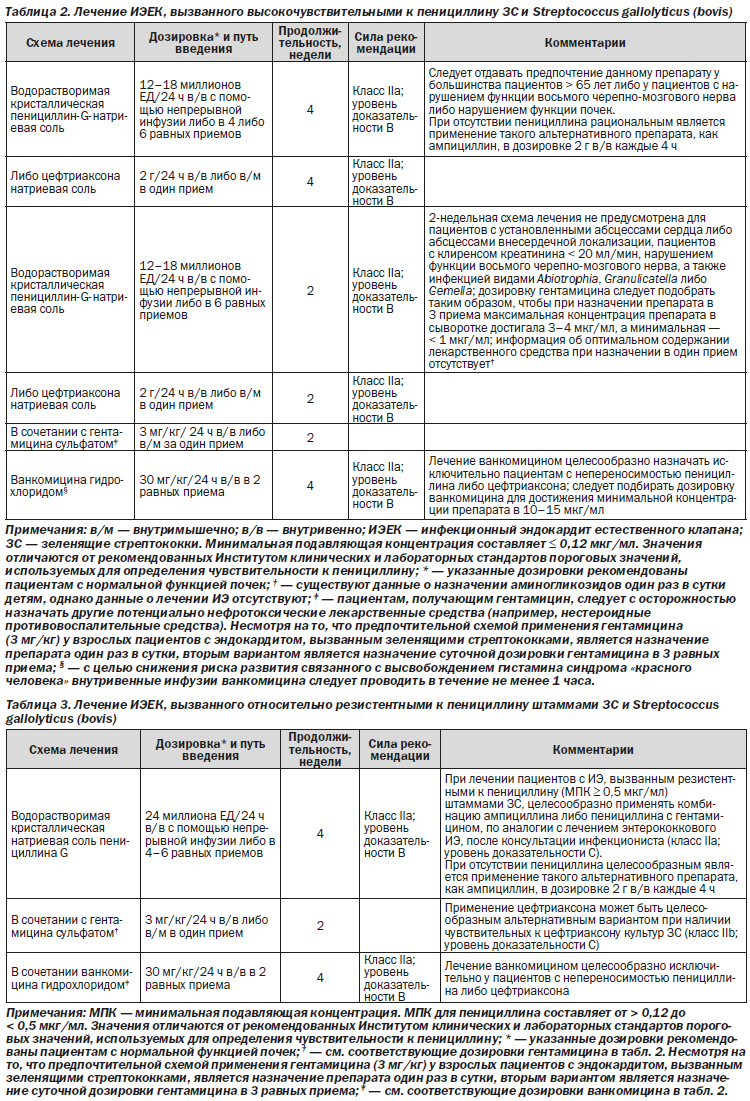
Рекомендации
1. Как водорастворимый кристаллический пенициллин G, так и цефтриаксон являются целесообразными препаратами для лечения в течение 4 недель (класс IIa; уровень доказательности B).
2. Назначение 2-недельной схемы лечения, включающей гентамицин, приемлемо для пациентов с неосложненным ИЭ, быстрым ответом на лечение и отсутствием фоновой патологии почек (класс IIa; уровень доказательности B).
3. Назначение ванкомицина в течение 4 недель является целесообразной альтернативой для пациентов с непереносимостью пенициллина либо цефтриаксона (класс IIa; уровень доказательности B).
4. Рекомендованная минимальная концентрация ванкомицина должна находиться в диапазоне от 10 до 15 мкг/мл (класс I; уровень доказательности C).
Рекомендации
1. Целесообразно назначать лечение пенициллином в течение 4 недель с применением гентамицина один раз в сутки в течение первых 2 недель терапии (класс IIa; уровень доказательности B).
2. В случаях, когда культура чувствительна к цефтриаксону, можно рассмотреть назначение монотерапии цефтриаксоном (класс IIb; уровень доказательности C).
3. Монотерапия ванкомицином может быть целесообразным альтернативным вариантом для пациентов с непереносимостью β-лактамных антибиотиков (класс IIb; уровень доказательности C).
Рекомендации
1. При лечении пациентов с ИЭ, вызванным
A. defectiva, видами Granulicatella и ЗС с МПК пенициллина ≥ 0,5 мкг/мл, целесообразно применять комбинацию ампициллина либо пенициллина с гентамицином, по аналогии с лечением энтерококкового ИЭ, после консультации инфекциониста (класс IIa; уровень доказательности C).
2. При применении ванкомицина у пациентов с непереносимостью ампициллина либо пенициллина необходимость в дополнительном назначении гентамицина отсутствует (класс III; уровень доказательности C).
3. Применение комбинации цефтриаксона и гентамицина может быть целесообразным альтернативным вариантом лечения при наличии чувствительных к цефтриаксону культур ЗС с МПК пенициллина ≥ 0,5 мкг/мл (класс IIb; уровень доказательности C).
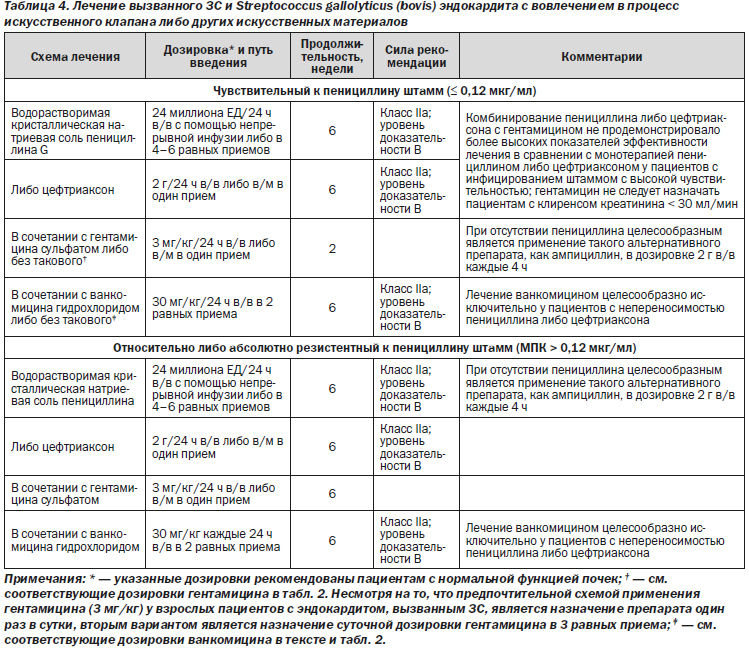
Рекомендации
1. Целесообразно назначать водорастворимый кристаллический пенициллин G либо цефтриаксон в течение 6 недель с дополнительным приемом гентамицина в течение первых 2 недель терапии либо без него (класс IIa; уровень доказательности B).
2. Целесообразно продлить прием гентамицина до 6 недель, если МПК для инфицирующего штамма составляет > 0,12 мкг/мл (класс IIa; уровень доказательности C).
3. Ванкомицин может быть назначен пациентам с непереносимостью пенициллина, цефтриаксона либо гентамицина (класс IIa; уровень доказательности B).
Рекомендации
1. При лечении ИЭ, вызванного S. pneumoniae, целесообразно назначение 4-недельной антибактериальной терапии пенициллином, цефазолином либо цефтриаксоном; пациентам с непереносимостью β-лактамных антибиотиков может быть назначен ванкомицин (класс IIa; уровень доказательности C).
2. При лечении эндокардита искусственного клапана (ЭИК), вызванного S. pneumoniae, целесообразно назначение 6-недельной терапии (класс IIa; уровень доказательности C).
3. При лечении пациентов с ИЭ, вызванным резистентным к пенициллину S. pneumoniae, и отсутствием сопутствующего менингита целесообразно назначение высоких дозировок пенициллина либо цефалоспорина третьего поколения; при развитии менингита целесообразно назначение высоких дозировок цефотаксима (либо цефтриаксона) (класс IIa; уровень доказательности C).
4. У пациентов с ИЭ, вызванным резистентным к цефотаксиму S. pneumoniae (МПК > 2 мкг/мл), может рассматриваться добавление к лечению цефотаксимом (либо цефтриаксоном) ванкомицина и рифампицина (класс IIb; уровень доказательности C).
5. В связи со сложностью лечения ИЭ, вызванного S. pneumoniae, пациентам из данной группы рекомендована консультация врача-инфекциониста (класс I; уровень доказательности C).
6. При лечении ИЭ, вызванного S. pyogenes, целесообразно назначение водорастворимого кристаллического пенициллина G либо цефтриаксона в течение 4–6 недель; ванкомицин целесообразно назначать исключительно пациентам с непереносимостью β-лактамных антибиотиков (класс IIa; уровень доказательности C).
7. При лечении ИЭ, вызванного стрептококками группы B, C либо G, может рассматриваться добавление гентамицина к лечению водорастворимым кристаллическим пенициллином G либо цефтриаксоном; гентамицин следует назначать как минимум в течение первых 2 недель курса лечения, длительность которого составляет от 4 до 6 недель (класс IIb; уровень доказательности C).
8. Пациентам с ИЭ, вызванным β-гемолитическими стрептококками, с целью подбора схемы лечения рекомендована консультация врача-инфекциониста (класс I; уровень доказательности C).
Рекомендация
1. Целесообразно сохранять настороженность в отношении возможности развития осложнений ИЭ, включая околоклапанное распространение инфекции и формирование внесердечных очагов инфекции (класс IIa; уровень доказательности C).
Рекомендация
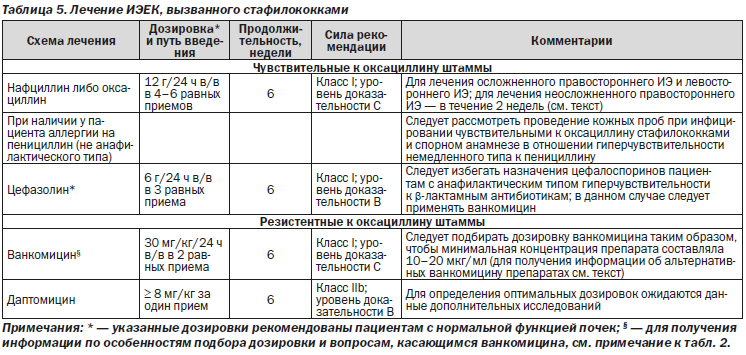
1. Назначение гентамицина для лечения правостороннего стафилококкового ИЭЕК не рекомендовано (класс III; уровень доказательности B).
Рекомендации
1. Не следует назначать гентамицин для лечения ИЭЕК, вызванного метициллинчувствительным S. aureus (МЧSA) либо метициллинрезистентным S. aureus (МРSA) (класс III; уровень доказательности B).
2. При развитии абсцесса головного мозга на фоне ИЭ, вызванного МЧSA, вместо цефазолина следует применять нафциллин; в случае непереносимости нафциллина следует назначать ванкомицин (класс I; уровень доказательности C).
3. Целесообразность назначения пациентам с бактериемией S. aureus эмпирической комбинированной терапии ванкомицином в сочетании с антистафилококковыми β-лактамными антибиотиками до определения чувствительности к оксациллину не установлена (класс IIb; уровень доказательности B).
4. При развитии ИЭ, вызванного чувствительными к пенициллину стафилококками, следует отдавать предпочтение лечению антистафилококковыми β-лактамными антибиотиками перед водорастворимым кристаллическим пенициллином G, поскольку не существует лабораторных методов определения чувствительности к пенициллину (класс I; уровень доказательности B).
5. При лечении неосложненного левостороннего ИЭЕК, вызванного МЧSA, рекомендуется назначать нафциллин (либо аналогичный антистафилококковый пенициллин) в течение 6 недель; при лечении осложненного левостороннего ИЭЕК, вызванного данным микроорганизмом, нафциллин (либо аналогичный антистафилококковый пенициллин) рекомендуется назначать на 6 недель и более (класс I; уровень доказательности C).
6. При лечении левостороннего ИЭ, вызванного МРSA, целесообразной альтернативой ванкомицину может быть назначение даптомицина (класс IIb; уровень доказательности B).
7. Подбор дозировки даптомицина следует осуществлять при консультации с врачом-инфекционистом (класс I; уровень доказательности C).
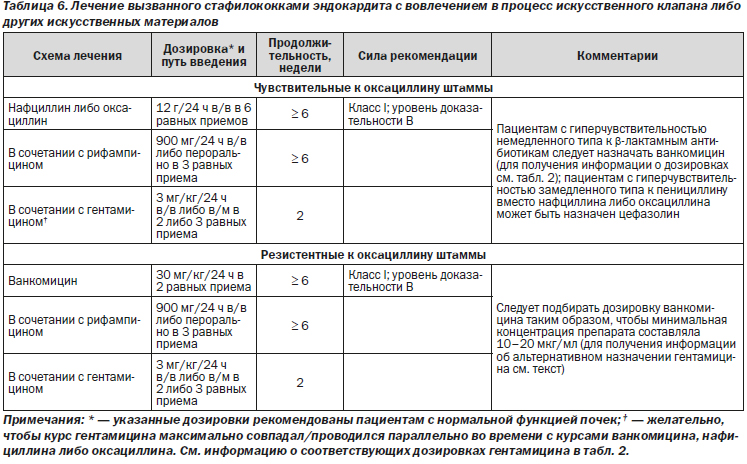
Рекомендации
1. Цефазолин целесообразно применять у пациентов с достоверно установленным анамнезом реакций на пенициллин неанафилактического типа (класс IIa; уровень доказательности B).
2. Следует проводить аллергические пробы на переносимость β-лактамных антибиотиков в каждом случае рассмотрения ванкомицина для лечения ИЭ, вызванного МЧSA (класс I; уровень доказательности B).
3. Назначение клиндамицина не рекомендовано в связи с повышенной частотой развития рецидивов ИЭ (класс III; уровень доказательности B).
4. При лечении ИЭЕК, вызванного МЧSA, назначение даптомицина является целесообразной альтернативой назначению ванкомицина (класс IIa; уровень доказательности B).
Рекомендации
1. При лечении стафилококкового ИЭЕК рутинное назначение рифампицина не рекомендовано (класс III; уровень доказательности B).
2. Лечение ИЭ, вызванного гетерогенно малочувствительными к ванкомицину изолятами S. aureus (hVISA, VISA, VRSA), следует проводить под контролем врача-инфекциониста (класс I; уровень доказательности C).
Рекомендации
1. Лечение ванкомицином и рифампицином рекомендуется назначать минимум на 6 недель, при этом прием гентамицина следует ограничивать первыми 2 неделями лечения (класс I; уровень доказательности B).
2. В случае резистентности коагулазонегативных стафилококков (КНС) к гентамицину может быть рассмотрено назначение аминогликозида, к которому они чувствительны (класс IIb; уровень доказательности C).
3. В случае резистентности КНС ко всем аминогликозидам может быть рассмотрена замена препарата на фторхинолон при условии чувствительности к нему выделенной культуры (класс IIb; уровень доказательности C).
4. У микроорганизмов, выделенных из хирургического материала либо крови пациентов с бактериологическим рецидивом, следует тщательным образом повторно определить полный профиль чувствительности к антибиотикам (класс I; уровень доказательности C).
Рекомендации
1. Рекомендовано назначение комбинированной антибактериальной терапии (класс I; уровень доказательности C).
2. Гентамицин следует назначать в течение первых 2 недель лечения β-лактамными антибиотиками или ванкомицином (класс I; уровень доказательности C).
Рекомендации
1. Для прогнозирования синергических взаимодействий следует проводить рутинное определение in vitro чувствительности энтерококков к пенициллину и ванкомицину (определение МПК), а также определять наличие высокой степени резистентности к гентамицину (класс I; уровень доказательности A).
2. У штаммов, резистентных к β-лактамным антибиотикам, ванкомицину либо аминогликозидам, следует определять in vitro чувствительность к даптомицину и линезолиду (класс I; уровень доказательности C).
Рекомендации
1. У пациентов с энтерококковым ИЭ и нормальной функцией почек следует отдавать предпочтение назначению суточной дозировки гентамицина в несколько приемов (в совокупности ≈ 3 мг • кг–1 • сутки–1), а не в один прием (класс I; уровень доказательности B).
2. Целесообразно назначение гентамицина каждые 8 часов; подбор дозировки должен предусматривать достижение концентрации в сыворотке крови ≈ 3 мкг/мл через 1 час после введения и минимальной концентрации < 1 мкг/мл (класс IIa; уровень доказательности B).
Рекомендации
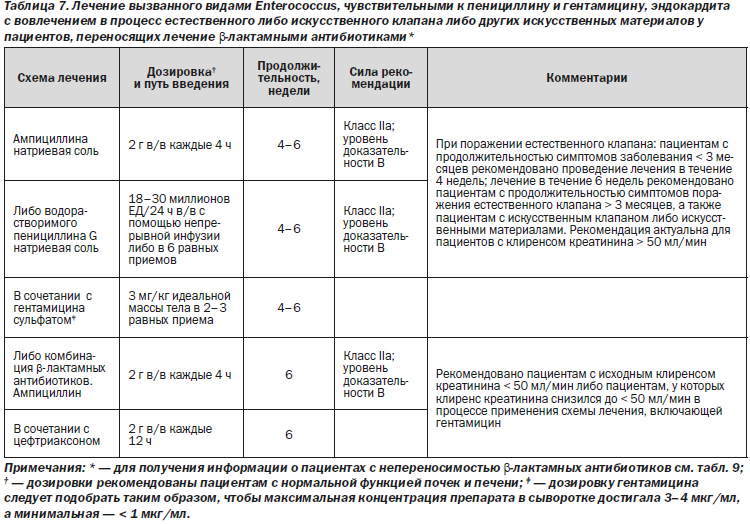
1. Целесообразно назначение схемы лечения, включающей ампициллин либо водорастворимый кристаллический пенициллин G в сочетании с гентамицином либо ампициллином и цефтриаксоном (класс IIa; уровень доказательности B).
2. При лечении ИЭЕК с помощью ампициллина либо пенициллина в сочетании с гентамицином целесообразная длительность антибактериальной терапии составляет 4–6 недель в зависимости от продолжительности симптомов ИЭ до начала лечения (класс IIa; уровень доказательности B).
3. Независимо от продолжительности симптомов при применении схемы лечения, включающей ампициллин в сочетании с цефтриаксоном, целесообразная длительность антибактериальной терапии составляет 6 недель (класс IIa; уровень доказательности B).
4. При лечении ЭИК целесообразная длительность антибактериальной терапии составляет 6 недель (класс IIa; уровень доказательности B).
5. Следует избегать назначения стрептомицина пациентам с клиренсом креатинина < 50 мл/мин (класс III; уровень доказательности B).
6. В случае чувствительности штамма Enterococcus и к гентамицину, и к стрептомицину целесообразно отдавать предпочтение гентамицину перед стрептомицином (класс IIa; уровень доказательности C).
7. В случаях, когда назначение гентамицина невозможно, целесообразно назначение комбинации β-лактамных антибиотиков (см. следующую секцию) (класс IIa; уровень доказательности B).
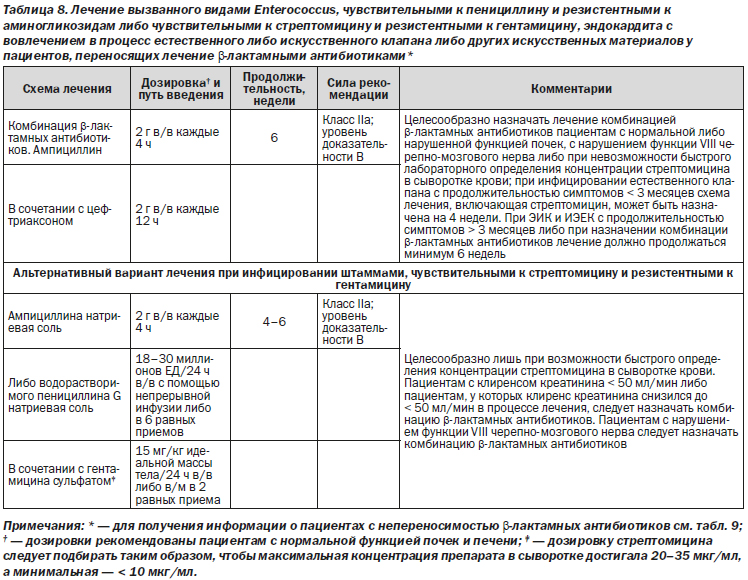
Рекомендации
1. При лечении ИЭ, вызванного резистентными к аминогликозидам штаммами энтерококков, целесообразно назначение комбинированной терапии, включающей цефтриаксон и ампициллин (класс IIa; уровень доказательности B).
2. При инфицировании видами Enterococcus, резистентными к гентамицину и чувствительными к стрептомицину, целесообразно назначение комбинированной терапии, включающей цефтриаксон и ампициллин (класс IIa; уровень доказательности B).
Рекомендации
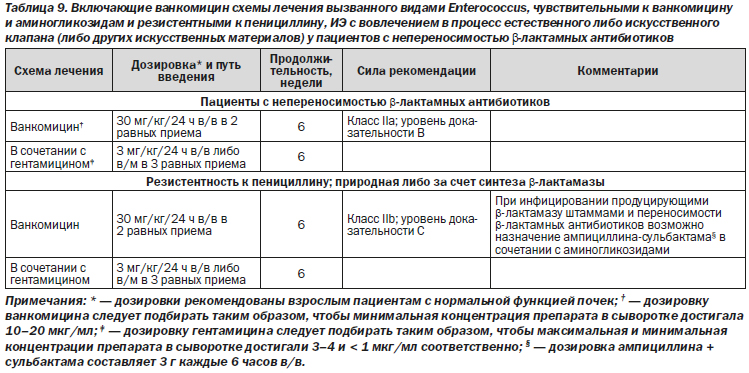
1. Лечение ванкомицином следует назначать только при непереносимости пенициллина либо ампициллина (класс I; уровень доказательности B).
2. Пациентам с ИЭЕК целесообразно назначать лечение ванкомицином-гентамицином в течение 6 недель, пациентам с ЭИК — в течение 6 недель и более (класс IIa; уровень доказательности B).
3. Пациентам с ИЭ, вызванным штаммами E. faecalis с природной резистентностью к пенициллину, следует назначать комбинированное лечение ванкомицином и гентамицином (класс I; уровень доказательности B).
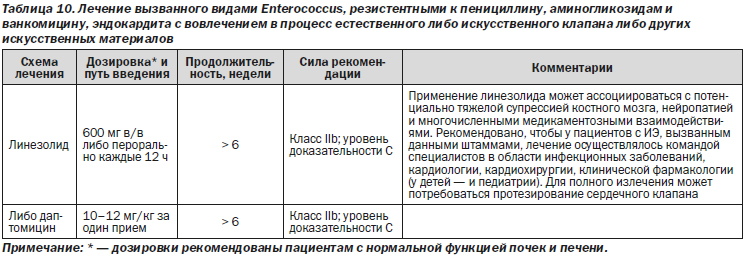
Рекомендации
1. Рекомендовано, чтобы у пациентов с ИЭ, вызванным резистентными к пенициллину, аминогликозидам и ванкомицину видами Enterococcus, лечение осуществлялось командой специалистов в области инфекционных заболеваний, кардиологии, сердечно-сосудистой хирургии, клинической фармакологии и, при необходимости, педиатрии (класс I; уровень доказательности C).
2. При выборе в пользу лечения даптомицином может рассматриваться назначение дозировок от 10 до 12 мг • кг–1 • 24 ч–1 (класс IIb; уровень доказательности C).
3. Может рассматриваться назначение комбинированного лечения даптомицином и ампициллином либо цефтаролином, особенно у пациентов с персистирующей бактериемией либо инфицированием штаммами энтерококков с высокими МПК (то есть 3 мкг/мл) к даптомицину в пределах диапазона чувствительности (класс IIb; уровень доказательности C).
Рекомендации
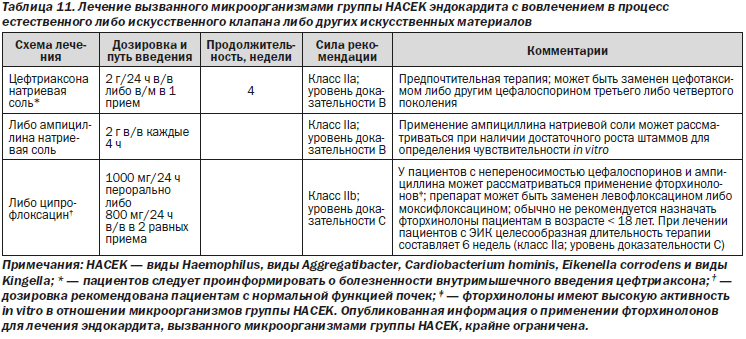
1. При отсутствии достаточного для определения чувствительности роста in vitro микроорганизмы из группы HACEK следует считать резистентными к ампициллину, соответственно, в данном случае пенициллин и ампициллин не следует применять для лечения пациентов с ИЭ (класс III; уровень доказательности C).
2. Для лечения ИЭ, вызванного микроорганизмами группы HACEK, целесообразно назначение цефтриаксона (класс IIa; уровень доказательности B).
3. При лечении ИЭЕК, вызванного микроорганизмами группы HACEK, целесообразная длительность терапии составляет 4 недели (класс IIa; уровень доказательности B); при лечении ЭИК, вызванного микроорганизмами группы HACEK, целесообразная длительность терапии составляет 6 недель (класс IIa; уровень доказательности C).
4. Назначение гентамицина не рекомендовано в связи с его нефротоксичностью (класс III; уровень доказательности C).
5. У пациентов с непереносимостью цефтриаксона (либо других цефалоспоринов третьего либо четвертого поколения) в качестве альтернативного лекарственного средства могут быть рассмотрены препараты из группы фторхинолонов (ципрофлоксацин, левофлоксацин либо моксифлоксацин) (класс IIb; уровень доказательности C).
6. При лечении ИЭ, вызванного микроорганизмами группы HACEK, может быть рассмотрено назначение ампициллина + сульбактама (класс IIb; уровень доказательности C).
7. Пациентам с ИЭ, вызванным микроорганизмами группы HACEK, и непереносимостью цефтриаксона лечение следует осуществлять под контролем врача-инфекциониста (класс I; уровень доказательности C).
Рекомендации
1. Большинству пациентов с ИЭ, вызванным грамотрицательными аэробными бактериями, не относящимися к группе HACEK, в частности P. aeruginosa, целесообразно проведение кардиохирургического вмешательства в сочетании с длительными курсами комбинированной антибактериальной терапии (класс IIb; уровень доказательности B).
2. Целесообразно назначение комбинированной антибактериальной терапии, включающей β-лактамный антибиотик (пенициллины, цефалоспорины либо карбапенемы) в сочетании с аминогликозидом либо фторхинолоном длительностью 6 недель (класс IIa; уровень доказательности C).
3. В связи с наличием разнообразных механизмов формирования антибиотикорезистентности у грамотрицательных аэробных бактерий, не относящихся к группе HACEK, следует рассмотреть консультацию врача-инфекциониста, специализирующегося на лечении ИЭ (класс I; уровень доказательности C).
Рекомендации
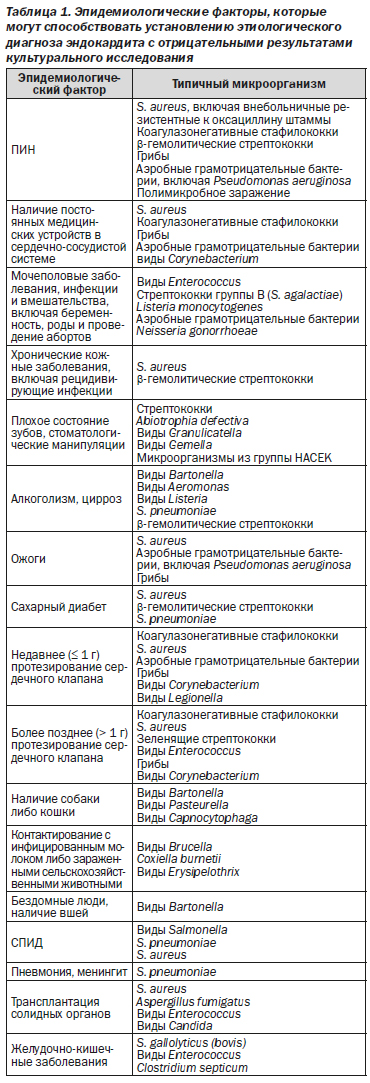
1. Во всех случаях эндокардита с отрицательной гемокультурой следует собрать информацию об эпидемиологических факторах, наличии инфекционных заболеваний в анамнезе, включая сердечно-сосудистые инфекционные заболевания, приеме антибактериальных препаратов, клиническом течении заболевания, его тяжести и наличии внесердечных очагов инфекции, связанных с текущим инфекционным процессом (класс I; уровень доказательности C).
2. Пациентам с эндокардитом с отрицательной гемокультурой рекомендовано проведение консультации у врача-инфекциониста с целью подбора оптимальной схемы лечения (класс I; уровень доказательности C).
3. Пациентам с острыми (в течение дней) клиническими проявлениями инфицирования естественного клапана целесообразно назначать лечение, эффективное в отношении S. aureus, β-гемолитических стрептококков и аэробных грамотрицательных бактерий (класс IIa; уровень доказательности C).
4. Пациентам с подострыми (в течение недель) проявлениями ИЭЕК целесообразно назначать лечение, эффективное в отношении S. aureus, ЗС, микроорганизмов группы HACEK и энтерококков (класс IIa; уровень доказательности C).
5. При развитии симптомов в пределах периода в 1 год после протезирования сердечного клапана пациентам с ЭИК с отрицательной гемокультурой целесообразно назначать лечение, эффективное в отношении стафилококков, энтерококков и аэробных грамотрицательных бактерий (класс IIa; уровень доказательности C).
6. При развитии симптомов более чем через 1 год после протезирования клапана вероятнее, что ИЭ был вызван стафилококками, ЗС и энтерококками; пациентам данной группы целесообразно назначать антибактериальную терапию, эффективную в отношении данных возможных патогенных микроорганизмов (класс IIa; уровень доказательности C).
7. При выделении патогенного микроорганизма в ходе последующих посевов крови либо других лабораторных исследований следует заменить эмпирическую терапию специфическим лечением, рекомендованным для конкретного выявленного патогенного микроорганизма (класс I; уровень доказательности C).
Рекомендации
1. В большинстве случаев грибкового ИЭ следует проводить хирургическое вмешательство на сердечном клапане (класс I; уровень доказательности B).
2. После завершения начальной парентеральной терапии целесообразно назначать пожизненное супрессивное лечение пероральными азолами (класс IIa; уровень доказательности B).
Раннее хирургическое вмешательство на сердечном клапане при левостороннем ИЭЕК
Рекомендации
1. Проведение раннего хирургического вмешательства (во время первичной госпитализации и до завершения полного курса антибиотикотерапии) показано пациентам с ИЭ и нарушением функции клапана, приводящим к развитию клинических симптомов либо признаков сердечной недостаточности (класс I; уровень доказательности B).
2. Проведение раннего хирургического вмешательства следует, в частности, рассматривать у пациентов с ИЭ, вызванным грибами либо микроорганизмами с высокой степенью резистентности (например, резистентными к ванкомицину Enterococcus, полирезистентными аэробными грамотрицательными бактериями) (класс I; уровень доказательности B).
3. Проведение раннего хирургического вмешательства показано пациентам с ИЭ, осложненным блокадой сердца, абсцессом кольца клапана либо аорты, а также деструктивными пенетрирующими поражениями (класс I; уровень доказательности B).
4. Проведение раннего хирургического вмешательства показано при наличии признаков персистирования инфекции (которая проявляется стойкой бактериемией либо лихорадкой, сохраняющейся > 5–7 дней, при условии исключения других возможных очагов инфекции и причин развития лихорадки) после начала соответствующей антибактериальной терапии (класс I; уровень доказательности B).
5. Рационально проведение раннего хирургического вмешательства у пациентов с повторными эпизодами эмболии и сохранением либо ростом вегетаций на фоне соответствующей антибиотикотерапии азолами (класс IIa; уровень доказательности B).
6. Проведение раннего хирургического вмешательства целесообразно у пациентов с тяжелой недостаточностью клапанов и наличием подвижных вегетаций размером > 10 мм (класс IIa; уровень доказательности B).
7. Проведение раннего хирургического вмешательства может быть рассмотрено у пациентов с наличием подвижных вегетаций размером > 10 мм, в частности, при вовлечении в процесс передней створки митрального клапана и наличии других относительных показаний к проведению хирургического вмешательства (класс IIb; уровень доказательности C).
Раннее хирургическое вмешательство на сердечном клапане при ЭИК
Рекомендации
1. Проведение раннего хирургического вмешательства показано пациентам с симптомами либо признаками сердечной недостаточности на фоне дегисценции клапана, наличия внутрисердечной фистулы либо тяжелой недостаточности искусственного клапана (класс I; уровень доказательности B).
2. Раннее хирургическое вмешательство следует проводить у пациентов со стойкой бактериемией на фоне соответствующей антибактериальной терапии в течение 5–7 дней при условии исключения других очагов инфекции (класс I; уровень доказательности B).
3. Проведение раннего хирургического вмешательства показано при осложнении ИЭ блокадой сердца, абсцессом кольца клапана либо аорты, а также деструктивными пенетрирующими поражениями (класс I; уровень доказательности B).
4. Проведение раннего хирургического вмешательства показано пациентам с ЭИК, вызванным грибами либо микроорганизмами с высокой степенью резистентности (класс I; уровень доказательности B).
5. Проведение раннего хирургического вмешательства целесообразно у пациентов с ЭИК и повторными эпизодами эмболии на фоне соответствующей антибактериальной терапии (класс IIa; уровень доказательности B).
6. Проведение раннего хирургического вмешательства целесообразно у пациентов с рецидивирующим ЭИК (класс IIa; уровень доказательности C).
7. Проведение раннего хирургического вмешательства может быть рассмотрено у пациентов с наличием подвижных вегетаций размером > 10 мм (класс IIb; уровень доказательности C).
Рекомендации
1. Проведение хирургического вмешательства целесообразно у пациентов с определенными осложнениями (класс IIa; уровень доказательности C).
2. При возможности следует отдавать предпочтение реконструкции сердечного клапана перед протезированием (класс I; уровень доказательности C).
3. При протезировании клапана целесообразен индивидуальный подбор протеза хирургом (класс IIa; уровень доказательности C).
4. По возможности следует избегать проведения хирургического вмешательства у пациентов, относящихся к категории ПИН (класс IIa; уровень доказательности C).
Рекомендации
1. Неотложное хирургическое вмешательство на сердечном клапане может быть рассмотрено у пациентов с ИЭ и инсультом либо субклинической эмболией головного мозга на фоне сохранения вегетаций при условии исключения внутричерепного кровоизлияния по результатам визуализирующих исследований, а также при отсутствии тяжелой неврологической патологии (например, коматозного состояния) (класс IIb; уровень доказательности B).
2. У пациентов с обширным ишемическим инсультом либо внутричерепным кровоизлиянием целесообразно отложить протезирование сердечного клапана минимум на 4 недели (класс IIa; уровень доказательности B).
Риск развития эмболии
Системная эмболия развивается в 22–50 % случаев ИЭ [55, 57, 274–277]. Частота ее развития может достигать более высоких значений при рутинном проведении неинвазивных визуализирующих исследований, включая МРТ и КТ, с целью выявления бессимптомных («немых») эмболов. Эмболия часто развивается в крупных артериальных руслах, включая артерии головного мозга, легких, коронарные артерии, артерии селезенки, кишечника и конечностей. До 65 % случаев развития эмболии вовлекают ЦНС, и > 90 % случаев развития эмболии в пределах ЦНС происходят в зоне васкуляризации средней мозговой артерии [277]. Чаще всего эмболические осложнения развиваются при ИЭ митрального клапана (чаще при вовлечении в процесс передней, нежели задней, створки клапана) и при ИЭ, вызванном S. aureus, Candida и микроорганизмами группы HACEK.
Рекомендации
1. При развитии эпизода эмболии в пределах ЦНС целесообразно прекращение всех видов антикоагулянтной терапии у пациентов с ИЭ механического клапана как минимум на 2 недели (класс IIa; уровень доказательности C).
2. Назначение аспирина либо других антитромбоцитарных препаратов в качестве вспомогательной терапии при ИЭ не рекомендовано (класс III; уровень доказательности B).
3. Продолжение длительной антитромбоцитарной терапии, проводимой на момент развития ИЭ, может рассматриваться при условии отсутствия геморрагических осложнений (класс IIb; уровень доказательности B).
Рекомендация
1. Проведение ТЭЭ рекомендовано при первичном обследовании всех пациентов с подозрением на околоклапанное распространение ИЭ (класс I; уровень доказательности B).
Рекомендация
1. Выбор диагностической процедуры (например, КТ, МРТ, ультразвуковое исследование) может отличаться и принимается в индивидуальном порядке для каждого пациента (класс I; уровень доказательности C).
Внутричерепные микотические аневризмы
Рекомендации
1. С целью выявления микотических аневризм (МА) (внутричерепных микотических аневризм) либо кровоизлияний в пределах ЦНС следует проводить визуализирующие исследования спинного и головного мозга у всех пациентов с ИЭ либо наличием близко расположенных очагов инфекции, у которых развилась сильная локализованная головная боль, появился неврологический дефицит либо менингеальные симптомы (класс I; уровень доказательности B).
2. Проведение визуализирующих исследований сосудов головного мозга может быть рассмотрено у всех пациентов с левосторонним ИЭ при отсутствии симптомов либо признаков поражения ЦНС (класс IIb; уровень доказательности C).
3. В качестве первичного визуализирующего исследования для выявления ВМА целесообразно использовать КТ-ангиографию, магнитную резонансную ангиографию либо цифровую субтракционную ангиографию (класс IIa; уровень доказательности B).
4. Проведение стандартной ангиографии при подозрении на ВМА целесообразно у пациентов с отсутствием патологии по результатам КТ-ангиографии, магнитной резонансной ангиографии либо цифровой субтракционной ангиографии (класс IIa; уровень доказательности B).
Внечерепные МА
Рекомендации
1. В качестве первичного визуализирующего исследования рекомендовано проведение КТ либо многосрезовой КТ-ангиографии с 3D-реконструкцией (класс I; уровень доказательности B).
2. Проведение ТЭЭ целесообразно для определения МА синуса Вальсальвы и грудного отдела аорты (класс I; уровень доказательности B).
Рекомендации
1. До назначения амбулаторного лечения пациентов с ИЭ рекомендуется обследовать и стабилизировать их состояние в условиях стационара (класс I; уровень доказательности C).
2. При назначении амбулаторной парентеральной антибактериальной терапии следует убедиться, что пациенты имеют низкий риск осложнений ИЭ, наиболее частыми из которых являются сердечная недостаточность и системная эмболия (класс I; уровень доказательности C).
Наблюдение во время и после завершения антибактериальной терапии
1. Мероприятия, выполняемые до либо по завершении терапии:
— Эхокардиография для определения новых исходных характеристик.
— Направление пациентов, использующих нелегальные инъекционные наркотики, в наркологический центр.
— Обучение о проявлениях эндокардита и необходимости проведения антибиотикопрофилактики при определенных стоматологических/хирургических/инвазивных манипуляциях.
— Тщательная оценка состояния зубов и проведение лечения, если это не было сделано ранее на этапе обследования.
— Своевременное удаление внутривенного катетера по завершении антибактериальной терапии.
2. Краткосрочное последующее наблюдение:
— Получение как минимум 3 серий гемокультур со взятием крови из разных участков венепункции при любом заболевании, сопровождающемся повышением температуры тела, до начала антибактериальной терапии.
— Физикальное обследование на наличие признаков сердечной недостаточности.
— Оценка токсичности текущей/предшествующей антибактериальной терапии.
3. Долгосрочное последующее наблюдение:
— Получение как минимум 3 серий гемокультур со взятием крови из разных участков венепункции при любом заболевании, сопровождающемся повышением температуры тела, до начала антибактериальной терапии.
— Оценка функции клапанов и желудочков (при помощи эхокардиографии).
— Тщательная гигиена полости рта и частые посещения стоматолога.
Рекомендации
1. Целесообразно проводить эхокардиографию до завершения либо одновременно с завершением антибактериальной терапии с целью определения новых исходных характеристик для последующего сравнения (класс IIa; уровень доказательности C).
2. Пациентов, относящихся к категории ПИН, следует направлять на программы лечения наркозависимости (класс I; уровень доказательности C).
3. Пациентам следует предоставлять информацию о проявлениях эндокардита, а также рекомендовать незамедлительно обращаться за медицинской помощью при их развитии (класс I; уровень доказательности C).
4. Следует тщательно оценивать состояние зубов и устранять все активные очаги инфекции в ротовой полости, особенно у пациентов, которым с высокой долей вероятности потребуется протезирование клапана (класс IIa; уровень доказательности C).
5. Проведение рутинного посева крови на гемокультуру после завершения антибактериальной терапии не рекомендовано, поскольку вероятность получения положительного результата у пациента без клинических признаков активного инфекционного процесса низка (класс III; уровень доказательности C).
6. Все постоянные внутривенные катетеры, используемые для проведения инфузионной антибактериальной терапии, следует незамедлительно удалять по завершении лечения (класс I; уровень доказательности C).
7. При доступности исследования может быть рассмотрено проведение серии аудиограмм у пациентов, получающих долгосрочное лечение аминогликозидами, особенно при наличии исходных расстройств функции почек либо слуха (класс IIb; уровень доказательности C).
8. В рамках краткосрочного последующего наблюдения рекомендовано следить за развитием у пациентов определенных осложнений, включая рецидив ИЭ и сердечную недостаточность (класс I; уровень доказательности C).
9. Пациентов следует предупредить о возможности развития рецидива, а также о том, что повторное повышение температуры тела, озноб либо другие признаки системной интоксикации требуют немедленного проведения обследования, включающего тщательный сбор анамнеза, физикальное обследование и взятие крови для ≥ 3 серий гемокультур (класс I; уровень доказательности C).
10. В связи с возможным развитием рецидива ИЭ следует проводить тщательное обследование для определения причины появления признаков и симптомов инфекционного заболевания (класс I; уровень доказательности C).
11. Следует избегать эмпирического назначения антибактериальной терапии при подозрении на определенный инфекционный процесс, за исключением тех случаев, когда этого требует клиническое состояние пациента (например, при развитии сепсиса) (класс III; уровень доказательности C).
12. Целесообразно повторно обследовать пациентов, завершивших лечение и не имеющих признаков системной интоксикации, после завершения антибактериальной терапии (класс IIa; уровень доказательности C).
13. Развитие либо ухудшение степени сердечной недостаточности является типичным осложнением, за развитием которого следует наблюдать в течение периода краткосрочного последующего наблюдения (класс I; уровень доказательности C).
14. При развитии либо ухудшении степени сердечной недостаточности следует незамедлительно рассмотреть направление пациента на проведение кардиохирургического вмешательства (класс I; уровень доказательности B).
15. Токсичность антибиотиков также может проявиться после завершения лечения и является осложнением, которое следует принимать во внимание в течение периода краткосрочного последующего наблюдения (класс I; уровень доказательности C).
16. В настоящее время не существует доступных рутинных способов контроля состояния вестибулярного аппарата; пациентам следует сообщать о необходимости информирования о развитии любых проявлений вестибулярной токсичности в ходе лечения либо по его завершении (класс I; уровень доказательности C).
Рекомендации
1. В течение месяцев либо лет после завершения медикаментозного лечения ИЭ пациентам следует постоянно наблюдаться; пациентов следует проинформировать о возможности рецидива заболевания и отсроченного развития нарушения функции клапанов (класс I; уровень доказательности C).
2. Следует подчеркивать необходимость ежедневной гигиены полости рта, а также повторных осмотров стоматологом, знакомым с особенностями данной группы пациентов (класс I; уровень доказательности C).
3. Следует опрашивать пациентов о наличии симптомов сердечной недостаточности, а также проводить тщательное физикальное обследование (класс I; уровень доказательности C).
4. Дополнительное эхокардиографическое обследование следует проводить у отдельных пациентов с наличием указаний на возможность развития заболевания в анамнезе и в данных физикального обследования (класс I; уровень доказательности C).
5. Следует информировать пациентов о необходимости немедленного обращения за медицинской помощью при повышении температуры тела, при этом следует брать кровь для получения гемокультуры (класс I; уровень доказательности C).
6. Не следует назначать антибактериальные препараты для лечения неустановленных заболеваний, сопровождающихся повышением температуры тела, за исключением тех случаев, когда этого требует состояние пациента (например, при развитии сепсиса) (класс III; уровень доказательности C).
Рекомендации
1. Рекомендуется, чтобы пациенты с ИЭ, получающие лечение в стационаре, были тщательно обследованы стоматологом для выявления и устранения заболеваний ротовой полости, способствующих развитию бактериемии и, таким образом, повышающих риск развития рецидива ИЭ (класс I; уровень доказательности C).
2. При клиническом обследовании внимание следует акцентировать на наличии воспаления периодонтальных тканей, формировании пародонтальных карманов, а также присутствии кариеса, которые могут приводить к инфицированию тканей пульпы и последующему развитию абсцессов (класс I; уровень доказательности C).
3. Рентгенография поможет выявить кариес, заболевания периодонта и другую патологию (например, переломы зубов), выявление которой невозможно при физикальном обследовании. Данное исследование следует проводить при возможности посещения пациентом учреждения/отделения с полноценным набором необходимого зубоврачебного оборудования (класс I; уровень доказательности C).
Опубликовано в журнале
Circulation (on-line 13/10/2015)