Газета «Новости медицины и фармации» Гастроэнтерология (560) 2015 (тематический номер)
Вернуться к номеру
Гастроэзофагеальная рефлюксная болезнь с клиническими проявлениями в ночное время: распространенность, риски и тактика ведения
Авторы: William C. Orr - Lynn Health Science Institute, Oklahoma City, Oklahoma, USA
Рубрики: Гастроэнтерология
Разделы: Справочник специалиста
Версия для печати
Статья опубликована на с. 7-12
Введение
У людей, страдающих гастроэзофагеальной рефлюксной болезнью (ГЭРБ), манифестация в ночное время может серьезно ухудшать качество жизни и приводить к серьезным последствиям. Несмотря на значительные успехи в фармакологической терапии ГЭРБ, препараты, купирующие симптомы в дневное время, обычно не устраняют ночные симптомы. Пантопразол, ингибитор протонной помпы (ИПП), имеет особенности, которые делают его оптимальным препаратом выбора для лечения симптомов ГЭРБ с клиническими проявлениями в ночное время.
Симптомы или повреждения тканей при ГЭРБ возникают в результате патологического рефлюкса желудочного содержимого в пищевод. Наиболее характерной жалобой ГЭРБ является изжога, однако есть и другие симптомы: боль в груди некардиального генеза, дисфагия, ощущение комка в горле, хронический кашель, астма, охриплость голоса, ларингит, хронический синусит и патологическая стираемость зубов [1]. Диагноз основывается прежде всего на симптомах и на результатах лечения, поскольку менее половины пациентов имеют видимые повреждения пищевода при эндоскопии [2]. Золотым стандартом для постановки диагноза ГЭРБ, как правило, считается амбулаторная 24-часовая рН-метрия пищевода [3].
Симптомы ГЭРБ в ночное время
Пациенты с ГЭРБ часто обращаются за медицинской помощью и широко применяют как безрецептурные, так и рецептурные препараты. Кроме физического дискомфорта, вызванного симптомами, ГЭРБ также ухудшает качество жизни. Эти проблемы значительно более актуальны у пациентов, страдающих ГЭРБ с симптоматическим проявлением в ночное время, и являются более трудными для лечения [4].
Распространенность
По результатам систематического обзора 10 исследований, распространенность изжоги и/или регургитации составляла от 21 до 59 % [5]. 14 % из более чем 9000 респондентов в национальном телефонном опросе, проведенном в США методом случайной выборки, заявили, что они испытывали частые симптомы ГЭРБ (> 1 симптома в течение недели). Около трех четвертей людей с частыми симптомами ГЭРБ отмечали симптомы в ночное время. Общая распространенность ночных симптомов составляла около 10 % [4]. В ходе опроса, проведенного службой социологических опросов Gallup Organization от имени Американской коллегии гастроэнтерологов (АКГ), 79 % из 1000 взрослых с симптомами изжоги сообщили, что отмечали симптомы ГЭРБ в ночное время, а 65 % — как в дневное, так и в ночное время суток [6].
Физиология
Как правило, тяжесть ГЭРБ можно объяснить степенью и продолжительностью воздействия желудочного сока на пищевод. Некоторые физиологические факторы могут объяснить, почему это воздействие соляной кислоты на пищевод усугубляется в ночное время, что делает симптомы ГЭРБ, проявляющиеся ночью, более дискомфортными, чем те, которые наблюдаются в течение дня. Простое положение лежа увеличивает время контакта соляной кислоты и вероятность повреждения пищевода, в основном за счет снижения влияния гравитации, способствующей клиренсу кислоты [7, 8]. Сон усугубляет эту проблему, нарушая эзофагеальный клиренс соляной кислоты, уменьшая продукцию и отток слюны, которые способствуют нейтрализации кислоты в пищеводе, снижая скорость глотания, тонус нижнего сфинктера пищевода и моторику пищевода, а также чувствительность к внутренним сигналам [9–11]. В исследованиях желудочно-пищеводных циркадных моделей показано, что пики секреции соляной кислоты и опорожнения желудка замедляются в первой половине ночи [12, 13].
У пациентов с эрозивным эзофагитом рефлюкс в вертикальном и горизонтальном положении тела выражен в большей степени — этот факт был оценен по общей продолжительности контакта с соляной кислотой и количеству эпизодов рефлюкса. Тем не менее самым важным фактором, определяющим повреждение пищевода, может быть длительность эпизодов в ночное время (продолжительностью > 5 мин). Эти факторы можно добавить к тому, что было отнесено к «озлокачествлению как потенциальному осложнению ночных рефлюксов» [14].
Риски
У пациентов, испытывающих симптомы ГЭРБ в ночное время, обычно развиваются более серьезные осложнения. Например, риск аденокарциномы пищевода повышается с 8-кратного у пациентов с ГЭРБ до 11-кратного у больных, у которых манифестация симптомов происходит в ночное время [15]. Пациенты с ночными проявлениями также имеют повышенный риск развития стриктур, пищевода Барретта и эрозивного эзофагита [14].
Пациенты с клиническими проявлениями ГЭРБ в ночное время имеют более низкую оценку качества жизни, выраженную в баллах, чем пациенты с ГЭРБ без ночных симптомов, в отношении как физических, так и психических компонентов (функциональный статус, ограничение значимости, интенсивность боли, общее состояние здоровья и социальное функционирование). Пациенты с проявлениями симптомов в ночное время сообщают о более выраженном болевом синдроме, чем, например, у пациентов с артериальной гипертензией и сахарным диабетом; интенсивность боли аналогична таковой, которая возникает при ангине и застойной сердечной недостаточности [4].
Важным фактом является то, что ночная манифестация ГЭРБ влияет на сон, нарушая процесс засыпания или вызывая пробуждения, ухудшая тем самым общее состояние здоровья [16]. Более 50 % пациентов, испытывающих симптомы ГЭРБ в ночное время, говорят, что просыпаются из-за симптомов ГЭРБ, и около 30 % из них — от кашля или удушья, связанного с ощущением жидкости или неприятным привкусом во рту [4]. Около 40 % людей с ночными симптомами ГЭРБ при опросе общественного мнения, проводимого институтом Гэллапа, считали, что изжога оказывает влияние на их продуктивную деятельность в течение следующего дня, а 60 % отметили, что она сказывается на настроении [6]. Ночная манифестация ГЭРБ приводит к большему потреблению снотворных препаратов [17].
ГЭРБ с клиническими проявлениями в ночное время связана с синдромом обструктивного апноэ сна, хотя точная взаимосвязь между двумя расстройствами пока не уточняется. У пациентов с синдромом обструктивного апноэ сна, вероятно, имеет место определенное увеличение частоты возникновения желудочно-пищеводного рефлюкса (например, у 68–76 % пациентов с синдромом обструктивного апноэ сна были обнаружены выраженные проявления желудочно-пищеводного рефлюкса [18, 19]), но скорее всего, какая-либо причинно-следственная связь между осложнениями рефлюкса и обструкцией верх–них дыхательных путей отсутствует [19]. Пациенты с синдромом обструктивного апноэ сна и ГЭРБ могут испытывать симптомы ГЭРБ в ночное время или рано утром, и эти симптомы могут оказаться трудно поддающимися лечению. Чтобы помочь таким пациентам, вероятно, потребуется прибегнуть к агрессивной терапии обоих расстройств, которая может включать хирургические мероприятия или создание постоянного положительного давления в дыхательных путях [11].
ГЭРБ, особенно с клиническими проявлениями в ночное время, также участвует в этиологии некоторых заболеваний бронхов и легких, гортани и глотки. Эти осложнения ГЭРБ со стороны верхних отделов желудочно-кишечного тракта и дыхательных путей включают кашель, хронический ларингит, патологическую стираемость зубов, охриплость голоса, ощущение комка в горле и астму [20–22].
Рефлюкс очень распространен у людей с астмой (у 60–80 % взрослых и у 50–60 % детей) [23]. В одном исследовании, включавшем больных астмой, 77 % пациентов жаловались на изжогу, 41 % отмечали наличие связанных с рефлюксом респираторных симптомов, у 82 % имело место увеличение продолжительности воздействия кислоты на пищевод, и у 43 % при эндоскопии был диагностирован эзофагит [24]. Тем не менее причинно-следственная связь между двумя расстройствами остается несколько спорной [23]. Существует ряд доказательств, что ночной рефлюкс вызывает развитие астмы в ночное время. Например, в исследовании с участием 7 пациентов с астмой и ГЭРБ эпизоды желудочно-пищеводного рефлюкса обусловливали ночную бронхоконстрикцию, и ее тяжесть коррелировала с продолжительностью рефлюкса [25]. Аналогичным образом было обнаружено, что у детей с астмой желудочный рефлюкс провоцирует бронхоспазм в ночное время [26, 27]. В нескольких клинических испытаниях, в которых продемонстрировано уменьшение симптомов астмы после лечения ГЭРБ, подтверждена гипотеза о том, что желудочно-пищеводный рефлюкс может обострять приступы астмы, особенно ночью. Например, в исследовании, включавшем 107 пациентов с бронхиальной астмой, показано, что омепразол способствует уменьшению симптомов астмы в ночное время и не влияет на них днем, и это наводит на мысль о том, что у некоторых пациентов с ночными приступами астмы антирефлюксная терапия может оказывать положительное влияние на респираторные симптомы [28].
Тактика лечения ГЭРБ с клиническими проявлениями в ночное время
Общие рекомендации
Двумя основными целями в лечении ГЭРБ с ночными проявлениями являются улучшение качества жизни и снижение риска развития серьезных осложнений, что препятствует прогрессированию хронического повреждения пищевода. Несмотря на возможность применения разнообразных модификаций образа жизни и фармакотерапии, ГЭРБ с клиническими проявлениями в ночное время остается более трудно поддающейся лечению и ухудшает качество жизни пациента сильнее, чем ГЭРБ с дневными симптомами. Хотя почти три четверти пациентов с ночной манифестацией ГЭРБ принимают лекарства для купирования симптомов, они по-прежнему сохраняются у 45 % пациентов. Также после прекращения терапии ГЭРБ с ночными симптомами часто рецидивирует [6].
Доказательный обзор тактики ведения ГЭРБ служит аргументом в пользу применения ИПП для лечения эзофагита [29], а в метаанализе исследований по оценке эффективности ИПП подтверждены преимущества последних как при краткосрочной, так и при долгосрочной терапии ГЭРБ [30].
В отношении надлежащей начальной и длительной терапии ГЭРБ существуют две точки зрения. Некоторые практикующие клиницисты считают, что лечение следует начинать с наиболее эффективного режима и впоследствии переходить на более низкую дозу или менее эффективное средство [31]. Преимущества этого подхода включают быстрое купирование симптомов, более высокую эффективность для врача и исключение излишнего обследования. Второй подход направлен на то, чтобы начинать с минимального вмешательства, а затем увеличивать дозу или переходить на более мощный препарат, если ответ на терапию предыдущим был частичным или не получен вовсе. В недавнем исследовании показано, что этот подход является эффективным и хорошо переносится пациентами [32]. Такая стратегия обычно имеет более низкую начальную стоимость и предот–вращает передозировку, но ее недостатки состоят в том, что время достижения полного устранения симптомов может продлеваться без необходимости, а врача надо будет посещать чаще [2].
Лечение ГЭРБ с клиническими проявлениями в ночное время
Модификация образа жизни
Несмотря на недостаток качественных данных, рекомендации по лечению включают модификацию образа жизни как первый шаг в тактике ведения ГЭРБ [29, 33]. Пациентам с ГЭРБ с клиническими симптомами в ночное время иногда удается добиться облегчения, приподнимая голову и/или туловище на несколько сантиметров, поворачиваясь во сне на левый бок, не надевая тесной одежды или не принимая пищи за 3 ч до сна. Облегчению ночных симптомов также может способствовать отказ от приема жирных продуктов, шоколада, алкоголя, лука, мяты, кофе, цитрусовых соков и томатного сока [34].
В частности, в двух исследованиях показано, что высота изголовья кровати оказывает некоторый положительный эффект в снижении ночного рефлюкса и/или воздействия кислоты. Johnson и DeMeester [35] провели исследование, в котором продемонстрировали, что одно только поднятие изголовья кровати не обязательно снижает частоту осложнений рефлюкса, но действительно повышает клиренс соляной кислоты и уменьшает продолжительность ее воздействия. В другом исследовании Harvey и соавт. [36] отметили, что поднятие изголовья кровати в сочетании с терапией ранитидином действительно способствовало повышению клиренса соляной кислоты. Более того, отказы от позднего приема пищи и употребления алкоголя являются общими модификациями образа жизни, рекомендуемыми лечащим врачом. Есть данные о том, что прием алкоголя приводит к рефлюксу в ночное время. Тем не менее в проведенном в нашей лаборатории исследовании мы не смогли документально подтвердить, что поздний вечерний прием пищи вызывал значительное усиление желудочно-пищеводного рефлюкса или увеличение продолжительности воздействия соляной кислоты [37]. Существуют также данные, подтверждающие тот факт, что сон в положении на левом боку уменьшает желудочно-пищеводный рефлюкс [38].
Около 25 % пациентов с ГЭРБ отмечают улучшения при выполнении рекомендаций по изменению образа жизни [39].
Несмотря на то что потеря веса и отказ от курения в целом благоприятны для здоровья, они, как правило, не оказывают специфической пользы в отношении ГЭРБ. Модификации образа жизни часто неэффективны в отношении облегчения ночной симптоматики ГЭРБ у пожилых людей [40]. Эта тема была более детально рассмотрена исследователями Meining и Classen [41].
Антациды и прокинетики
При опросе респондентов, страдающих ГЭРБ с клиническими проявлениями в ночное время, проводимом институтом Гэллапа [6], около 40 % пациентов заявили, что принимали нерецептурные препараты, в первую очередь антациды. Антациды могут обеспечить быстрое купирование симптомов, но их эффективность ограниченна, а продолжительность действия коротка. Они не могут применяться для предотвращения или лечения поражений пищевода [42]. Терапевтические рекомендации включают использование антацидов в рамках первого этапа, а также модификации образа жизни [43].
Были оценены средства для лечения ГЭРБ, стимулирующие моторику желудочно-кишечного тракта, и показано, что они эффективны, по-видимому, благодаря механизму повышения тонуса пищеводного сфинктера. Продемонстрировано, что цизаприд является эффективным в лечении эзофагита и предотвращении рецидивов эзофагита [44, 45]. Цизаприд, как было показано, обладает дополнительным преимуществом, ускоряя замедленное опорожнение желудка у пациентов с ГЭРБ [46]. В другом исследовании, проведенном Galmiche и соавт. [47], одинаково эффективными оказались цизаприд и Н2-блокатор циметидин. Представляет интерес и тот факт, что комбинация цизаприда и Н2-блокатора (ранитидина), как оказалось, обладает синергетическим эффектом в отношении результатов лечения пациентов, страдающих рефлюксом [48]. В двух исследованиях по сравнению эффективности цизаприда и метоклопрамида при лечении ГЭРБ показаны значительные преимущества цизаприда, а также развитие выраженных побочных эффектов со стороны центральной нервной системы при использовании метоклопрамида [49, 50]. После ухода цизаприда с американского рынка и обнаружения нежелательных побочных эффектов со стороны центральной нервной системы при использовании метоклопрамида терапия прокинетиками в лечении ГЭРБ остается неудовлетворительной.
Антагонисты гистаминовых рецепторов
Антагонисты H2-гистаминовых рецепторов (например, циметидин, фамотидин, низатидин и ранитидин) умеренно ингибируют секрецию соляной кислоты париетальными клетками желудка, оказывая влияние на гистаминзависимый метаболизм продукции соляной кислоты. Степень ингибирования соляной кислоты, однако, может быть недостаточной для купирования расстройств, связанных с кислотностью, особенно для лечения эрозивного эзофагита и купирования симптомов рефлюкса. Тем не менее антагонисты Н2-рецепторов обеспечивают долгосрочный контроль симптомов у 50 % пациентов с ГЭРБ, особенно у лиц с симптомами легкой и средней степени тяжести, и у 44–58 % пациентов они способствуют заживлению пищевода [29, 30].
Антагонисты Н2-рецепторов, как правило, назначают два раза в день, но трудно поддающимся лечению пациентам для достижения оптимальных результатов может потребоваться назначение четыре раза в день. Они безопасны, хорошо переносятся и, как правило, более дешевы, чем ИПП. Тем не менее их использование может ограничиваться развитием фармакологической толерантности, индивидуальной неустойчивостью ответа, кислотным рикошетом после отмены и трудностями постпрандиального контроля кислоты [42, 51]. В исследовании Fackler и соавт. [52], в котором в качестве дополнительной терапии к двукратному приему ИПП в день назначали ранитидин, показано, что он вызывает тахифилаксию и неэффективен в отношении ночного рефлюкса.
Ингибиторы протонной помпы
ИПП действуют на конечную стадию секреции кислоты путем блокирования Н+/K+-АТФазы в париетальных клетках желудка. Такая возможность управлять кислотной помпой радикально изменила подходы к терапии ГЭРБ. Имея короткий период полувыведения, ИПП обладают длительным сроком действия по сравнению с антацидами или антагонистами Н2-рецепторов. Это отражает время, необходимое (около 96 ч) париетальным клеткам для синтеза новых помп взамен инактивированных ИПП [53, 54].
Американская коллегия гастроэнтерологов обновила рекомендации, касающиеся диагностики и лечения состояний при ГЭРБ: «ИПП обеспечивают быстрое купирование симптомов и заживление эзофагита у максимального количества пациентов» [33]. После проведения метаанализа было сделано заключение о том, что после 12-недельной терапии ИПП общая частота заживления эндоскопически подтвержденного эзофагита составляла 84 % [30]. ИПП обеспечивают быстрое и полное купирование симптомов. Более выраженная эффективность ИПП в отношении как купирования симптомов, так и заживления пищевода по сравнению с антагонистами Н2-рецепторов объясняется их способностью мощно подавлять секрецию желудочной кислоты в течение длительного периода времени [53–56].
Многие клиницисты полагают, что различные ИПП имеют сравнимую эффективность при лечении ГЭРБ стандартными дозами [55, 56], хотя существуют и некоторые отличия в стандартных дозах ИПП, рекомендуемых для устранения симптомов ГЭРБ, лечения эрозивного эзофагита или поддержания заживления пищевода. Клиническое значение этих различий может быть минимальным, в связи тем что ИПП, как оказалось, отображают подобную взаимосвязь между дозозависимым эффектом и аналогичными возможностями и эффектами, основываясь на дозе, исчисляемой миллиграммами [54, 55].
Сравнительных исследований с использованием ИПП было проведено относительно мало, но в некоторых из них показаны преимущества эзомепразола и пантопразола, хотя и незначительные. В исследовании, в котором сравнивали эзомепразол (в дозах 20 и 40 мг в день) с омепразолом (в дозе 20 мг в день), оказалось, что эффект обеих доз эзомепразола значительно превосходил эффект омепразола в отношении лечения эзофагита спустя 8 недель [57]. В плане купирования дневных симптомов эффективность эзомепразола в дозе 40 мг была выше, чем эзомепразола в дозе 20 мг и омепразола в дозе 20 мг. Тем не менее в отношении изжоги в ночное время обе дозы эзомепразола были значительно более эффективными, чем омепразол. По сравнению с лансопразолом (в дозе 30 мг в день) эзомепразол (в дозе 40 мг в день) оказался более эффективным в лечении эзофагита и купировании ночных симптомов [58]. Следует отметить, что не было никакой разницы при купировании дневных симптомов, а различия между симптомами изжоги, возникающими в ночное время, были ничтожно малы (1 день). В другом сравнительном исследовании [59] пантопразол (в дозе 40 мг в день) сравнивали с омепразолом (в дозе 40 мг в день) в плане лечения эзофагита и купирования симптоматики. Между двумя терапевтическими группами не было обнаружено статистически значимых отличий. Никакой разницы также не было обнаружено в отношении изжоги, проявляющейся в дневное и ночное время.
Пантопразол (в дозе 40 мг в день) сравнивали с лансопразолом (в дозе 30 мг в день) и омепразолом (в дозе 20 мг в день) при купировании симптомов изжоги [60]. Омепразол и пантопразол оказались эффективнее лансопразола. При этом сравнения симптомов, возникающих в дневное и ночное время, не проводили. В фармакоэкономическом исследовании, выполненном в Нидерландах, было обнаружено, что пантопразол является менее дорогостоящим при условии, что «замена может быть достигнута без потери эффективности или переносимости» [61].
Большинство пациентов с ГЭРБ требуют длительного, возможно, пожизненного лечения. В рекомендациях Американской коллегии гастроэнтерологов утверждается: «Длительная терапия ИПП является эффективной и целесообразной формой поддерживающей терапии у многих пациентов» [33].
В то время как опасения по поводу безопасности естественно возникают при рассмотрении вопроса о терапии пациентов в течение длительного периода времени, АКГ отмечает, что потенциальная польза долгосрочной терапии ИПП у пациентов с хронической или осложненной ГЭРБ перевешивает любой теоретический риск [33]. По имеющейся на сегодня информации, ИПП имеют схожие данные в отношении долгосрочной безопасности [56].
ГЭРБ с клиническими проявлениями в ночное время не следует путать с ночным кислотным прорывом (НКП). НКП является диагностическим термином, которым описывают приступы высокой кислотности (рН < 4) и который, несмотря на ежедневную антисекреторную фармакотерапию, может продолжаться в ночное время суток в течение не менее 1 ч. В одном исследовании около 75 % из 45 пациентов, которые два раза в день принимали 20 мг омепразола или 30 мг лансопразола, отмечали НКП [62]. Частота развития НКП у пациентов с ГЭРБ была выше, чем у здоровых добровольцев (100 по сравнению с 61 %). В другом исследовании НКП имел место у 82 % пациентов с ГЭРБ, принимавших 20 мг омепразола или 30 мг лансопразола дважды в сутки [63]. Отсутствие полного подавления кислоты, приводящее к ночному интервалу, имеет явные терапевтические последствия.
Выбор тактики ведения НКП в настоящее время является предметом споров: некоторые клиницисты склоняются к введению дополнительной дозы антагониста Н2-рецепторов перед сном, другие в этой ситуации рекомендуют ИПП, а не антагонисты –Н2-рецепторов. Более свежие данные не свидетельствуют в пользу применения дополнительных доз антагонистов Н2-рецепторов для подавления ночного рефлюкса [64, 65], например, недавнее исследование, проведенное в нашей лаборатории. Ours и соавт. также показали, что подавление кислоты в пищеводе и купирование симптомов не зависят от степени контроля НКП [65]. Дополнительные данные Nzeako и Murray [66] подтверждают тот факт, что НКП имеет небольшое количество клинических последствий. Они отметили, что доля симптомов и их средняя выраженность существенно не отличалась у пациентов с НКП и при отсутствии такового.
Ответ на ИПП может быть одним из лучших способов диагностики ГЭРБ, имеющих чувствительность и специфичность, сравнимые с таковыми рН-метрии пищевода [67]. В действительности отсутствие ответа на ИПП вызывает подозрение, что диагноз ГЭРБ был неверным, и, для того чтобы документально подтвердить наличие или отсутствие патологического рефлюкса, следует проводить 24-ч рН-метрию [68].
Хирургическое лечение
Некоторые пациенты с ГЭРБ отдают предпочтение хирургическому методу лечения в целях обеспечения долгосрочного ответа и сокращения расходов и неудобств, связанных с приемом препаратов на протяжении всей жизни. Хирургические методы могут обеспечивать хорошие результаты у пациентов с неосложненной ГЭРБ [69], но по крайней мере некоторые врачи считают, что эффективность фармакотерапии позволяет большинству пациентов избежать операции [70]. Последние данные показывают, что хирургические цели не могут быть достигнуты. Например, есть свидетельства того, что пациенты после операции могут по-прежнему испытывать необходимость в приеме антирефлюксных препаратов, а частота выживания больных, перенесших операцию, была значительно ниже, чем у тех, кто получал фармакотерапию [71].
Применение пантопразола для терапии ГЭРБ с клиническими проявлениями в ночное время
Клинические исследования
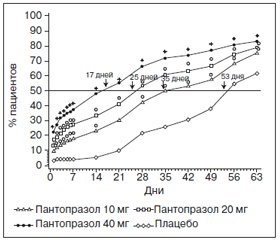
Все ИПП не могут быть одинаково эффективными при терапии ГЭРБ с проявлениями симптомов в ночное время. Среди всех утвержденных Управлением по контролю пищевых продуктов инструкций для каждого ИПП только в инструкции по применению пантопразола указано, что пациенты отмечают «полное устранение изжоги в дневное и ночное время и отсутствие регургитации начиная с первого дня лечения по сравнению с плацебо». Эффективность пантопразола в купировании ночных симптомов ГЭРБ документируется в исследовании с участием более 600 человек, проведенном Richter и соавт. (рис. 1) [72].
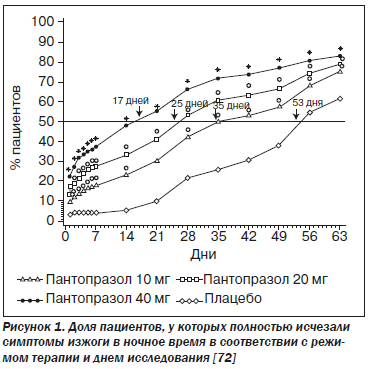
При применении пантопразола в дозах 20 и 40 мг значительно увеличивалась доля пациентов, у которых с первого дня терапии полностью исчезали симптомы в ночное время. По мере продолжения исследования все большее число пациентов достигало полного купирования симптомов в ночное время. Спустя 17 дней приема пантопразола в дозе 40 мг 50 % пациентов полностью избавились от персистирующих ночных симптомов (по сравнению с 4 % пациентов в контрольной группе, принимавшей плацебо). DeVault и соавт. [73] сообщили о том, что пантопразол устраняет изжогу в ночное время значительно лучше, чем Н2-блокатор ранитидин. При непосредственном сравнении терапия пантопразолом приводила к значительно более быстрому первичному купированию симптомов ГЭРБ в дневное и ночное время, чем терапия эзомепразолом [74].
В литературе было найдено только одно исследование по сравнению эффективности пантопразола и других ИПП в отношении устранения изжоги. Среди более ранних следует отметить работу Mulder и соавт. [60]. В этом исследовании пантопразол и эзомепразол превосходили по эффективности лансопразол, но никаких различий между выраженностью изжоги в дневное и ночное время не отмечалось.
Эти клинические данные могут быть добавлены к большому количеству данных доказательной медицины, демонстрирующих, что пантопразол является эффективным препаратом для лечения пациентов с симптомами ГЭРБ, проявляющимися в ночное время. В следующем разделе рассматриваются фармакологические свойства пантопразола, которые объясняют некоторые преимущества терапии ГЭРБ с клиническими проявлениями в ночное время.
Фармакологические особенности
В дополнение к тому, что пантопразол является клинически эффективным препаратом, его фармакологические особенности, вероятно, делают его препаратом выбора при купировании ГЭРБ с манифестацией клинической симптоматики в ночное время. Пантопразол доступен на фармацевтическом рынке в виде таблеток для перорального приема с отсроченным высвобождением действующего вещества и имеет длительную продолжительность действия. Он подавляет секрецию кислоты в течение приблизительно 24 ч как при пероральном, так и при парентеральном применении [75–77]. Период полувыведения, от которого зависит продолжительность кислотоингибирующего эффекта, больше у пантопразола (< 45,9 ч), чем у омепразола (< 27,5 ч) или лансопразола (12,9 ч); пантопразол имеет самый низкий показатель степени ингибирования продукции кислоты [78]. При сравнении фармакокинетики четырех ИПП (эзомепразол не включался в это исследование) показано, что пантопразол имеет самый высокий показатель Cmax, медленный клиренс и длительный период полувыведения [79]. Вследствие большой продолжительности действия пантопразол обладает способностью обеспечивать постоянный, круглосуточный контроль симптоматики ГЭРБ и внутрижелудочной кислотности [68]. В клинических исследованиях показано, что подавление продукции желудочной кислоты в целом более значительно при однократном приеме препарата утром, а не вечером [79].
Благодаря своему низкому значению рН пантопразол обычно кумулируется в секреторных канальцах париетальных клеток во время секреции соляной кислоты [80]. Активация его неактивной лекарственной формы также чувствительна к рН: препарат существенно активируется при низком значении рН и относительно стабилен при нейтральной рН по сравнению с другими ИПП [81–83]. Снижение активации пантопразола при умеренной рН улучшает его селективность, ограничивая нежелательное влияние на протонную помпу в других тканях. Еще одним отличием пантопразола от других ИПП является специфичность его связывания с остатками цистеина 813 и 822, которые, как полагают, обладают специфичностью к ингибированию секреции кислоты протонной помпой [53]. Недавно полученные данные позволили предположить, что более длительный период полувыведения пантопразола по сравнению с другими ИПП может объясняться его специфическим связыванием с цистеином 822, участком, погруженным в транспорт–ный домен кислотной помпы желудка [84].
При использовании в утвержденной дозе 40 мг, принимаемой один раз в день, пантопразол имеет бо́льшую площадь под фармакокинетической кривой и Cmax, чем омепразол (в дозе 20 мг) или эзомепразол (в дозах 20 и 40 мг) [85]. Это может частично объяснить быстрое начало действия пантопразола и его эффективность в отношении симптомов, возникающих в ночное время. Пантопразол подавляет секрецию соляной кислоты и увеличивает внутрижелудочный рН более эффективно, чем омепразол [86–88]. Для пантопразола также характерно более быстрое начало действия, чем для омепразола, с существенными различиями, наблюдаемыми уже в первый день терапии [86]. Также было доказано, что рабепразол имеет быстрое начало действия, но в то же время и гораздо более короткий период полувыведения по сравнению с пантопразолом [54, 89]. В действительности существуют некоторые доказательства того, что пантопразол может выступать в роли селективного ингибитора секреции соляной кислоты, поскольку ему требуется меньшая активность протонного насоса, чтобы достичь такой же степени ингибирования секреции соляной кислоты, чем омепразолу [90].
Пантопразол быстро всасывается и имеет ограниченный эффект первого прохождения через печень. В отличие от омепразола/эзомепразола биодоступность пантопразола является высокой (77 %) после первого применения и не изменяется при приеме нескольких доз [91] — вероятно, поэтому пантопразол эффективен с первого дня введения. Кроме того, преимуществом пантопразола перед другими ИПП является отсутствие метаболических взаимодействий с другими препаратами [92–94] и линейная фармакокинетика [95].
Выводы
Частое возникновение ночных симптомов ГЭРБ следует рассматривать как хроническое заболевание с вредными для здоровья и качества жизни последствиями. ГЭРБ с симптомами, проявляющимися ночью, является тяжелым состоянием, на что указывают оценки психического и физического благополучия, боль, эрозия пищевода и даже заболеваемость раком пищевода. Препараты, которые купируют симптомы ГЭРБ в дневное время, могут не обеспечить 24-часового облегчения симптоматики. ИПП коренным образом изменили подход к лечению ГЭРБ благодаря блокировке последнего этапа секреции кислоты в пределах париетальных клеток желудка. Пантопразол, относящийся к ИПП, обладает уникальными фармакологическими особенностями, которые делают его оптимальным препаратом для лечения симптомов ГЭРБ, проявляющихся в ночное время.
Перевод с англ. П. Огилько
Оригинал статьи опубликован в European Journal of Gastroenterology & Hepatology 2005, 17: 113-120
Список литературы
Список литературы находится в редакции