Газета «Новости медицины и фармации» Гастроэнтерология (553) 2015 (тематический номер)
Вернуться к номеру
Клинические рекомендации: первичный склерозирующий холангит
Авторы: Keith D. Lindor, MD, FACG (1, 2), Kris V. Kowdley, MD, FACG (3), M. Edwyn Harrison, MD (2)
(1) — College of Health Solutions, Arizona State University, Phoenix, Arizona, USA
(2) — Division of Gastroenterology and Hepatology, Mayo Clinic, Phoenix, Arizona, USA
(3) — Liver Care Network and Organ Care Research, Swedish Medical Center, Seattle, Washington, USA
Рубрики: Гастроэнтерология
Разделы: Справочник специалиста
Версия для печати
Статья опубликована на с. 38-42
Первичный склерозирующий холангит (ПСХ) представляет собой хроническое холестатическое заболевание печени, которое может приводить к снижению продолжительности жизни и вызывать необходимость проведения трансплантации печени. Причина патологии остается неизвестной, хотя обычно она развивается на фоне колита. Несмотря на то что многие клиницисты на эмпирической основе применяют для лечения данного заболевания урсодезоксихолевую кислоту (УДК), утвержденные либо доказано эффективные способы лечения отсутствуют. Осложнения первичного склерозирующего холангита включают в себя портальную гипертензию, дефицит жирорастворимых витаминов, нарушения метаболизма костной ткани, а также онкологические процессы желчного протока либо ободочной кишки.
Эпидемиология
Половые различия. Около 60–70 % пациентов с ПСХ и язвенным колитом (ЯК) — мужчины, диагноз обычно устанавливается в возрасте 30–40 лет [1]. Среди пациентов без сопутствующего ЯК незначительно преобладают женщины.
Диагностика
Рекомендации
1. При постановке диагноза ПСХ магнитно-резонансная холангиография (МРХГ) является более предпочтительным методом исследования, чем эндоскопическая ретроградная холангио–панкреатография (ЭРХПГ) (сильная рекомендация, среднее качество доказательных данных) [4, 5, 20].
2. Биопсия печени не является обязательным исследованием при постановке диагноза у пациентов с подозрением на ПСХ по результатам диагностической холангиографии (условная рекомендация, низкое качество доказательных данных) [21].
3. Рекомендовано проводить биопсию печени для постановки диагноза у пациентов с подозрением на ПСХ малых протоков либо для исключения других патологических состояний, например при подозрении на аутоиммунный гепатит (условная рекомендация, среднее качество доказательных данных) [22–24].
4. Определение уровня антимитохондриальных аутоантител может быть полезным для исключения первичного билиарного цирроза (условная рекомендация, среднее качество доказательных данных) [25].
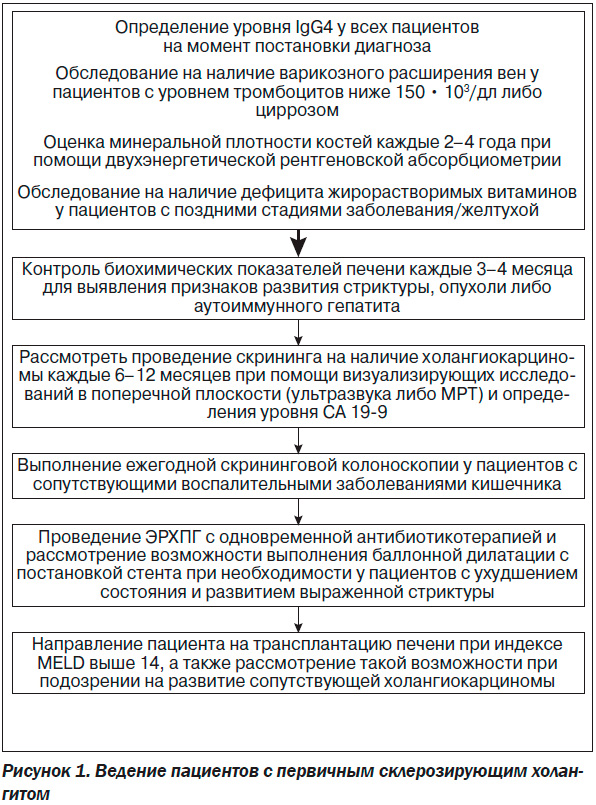
5. У пациентов с ПСХ следует как минимум однократно определять уровень иммуноглобулина G4 (IgG4) в сыворотке крови (условная рекомендация, среднее качество доказательных данных) [26–28].
Признаки и симптомы
У большинства пациентов клиническая симптоматика отсутствует, они обращают на себя внимание лишь в связи с постоянным повышением печеночных проб. При развитии симптомов наиболее частой жалобой является утомляемость, однако данный признак неспецифичен. Внезапное возникновение зуда кожных покровов должно наводить на мысль о возможной обструкции билиарного дерева. Другие симптомы, такие как желтуха либо желудочно-кишечное кровотечение, развиваются при прогрессировании патологии печени. Многие пациенты с ПСХ могут страдать сопутствующими воспалительными заболеваниями кишечника (ВЗК); следовательно, при кровотечении из ободочной кишки следует рассмотреть возможность наличия ВЗК, как и при кровотечениях на фоне портальной гипертензии. Увеличение размеров живота с наличием свободной жидкости, спутанность сознания и желтуха являются поздними симптомами. У некоторых пациентов на фоне холангита может повышаться температура тела и развиваться болевой синдром, у других пациентов может присутствовать хронический дискомфорт в правом верхнем квадранте живота; тем не менее боль в правом верхнем квадранте живота не является отличительной особенностью ПСХ.
Биохимические исследования
В анализах крови обычно присутствуют признаки холестаза с преобладающим повышением уровня щелочной фосфатазы (ЩФ). При определении содержания гамма-глутамилтрансферазы оно будет повышенным, уровни аминотрансфераз часто повышены лишь незначительно. На момент постановки диагноза показатели билирубина и альбумина часто не имеют патологических отклонений, хотя при прогрессировании заболевания могут значительно ухудшаться. Гипергаммаглобулинемия выявляется нечасто, хотя уровень IgM повышен у ~ 50 % пациентов [31]. За последние годы увеличение содержания IgG4 в сыворотке крови выявляется у ~ 10 % пациентов с ПСХ, которые могут представлять собой четко выделенную подгруппу [26–28]. У пациентов с повышенным уровнем IgG4 заболевание имеет тенденцию к более быстрому прогрессированию при отсутствии лечения. В отличие от больных с типичным ПСХ пациенты с ассоциированной с IgG4 патологией и ПСХ отвечают на лечение кортикостероидами [26, 32]. У больных с ПСХ следует как минимум однократно определять уровень IgG4 в сыворотке крови [26–28].
Медикаментозное лечение
Рекомендация
УДК в дозировке > 28 мг/кг/сут не следует применять для лечения пациентов с ПСХ (сильная рекомендация, высокое качество доказательных данных) [42].
Дифференциальный диагноз первичного склерозирующего холангита:
— вторичный склерозирующий холангит;
— холангиокарцинома;
— холангит, ассоциированный с IgG4;
— гистиоцитоз X;
— аутоиммунный гепатит;
— ВИЧ-ассоциированный синдром;
— стриктуры желчного протока;
— холедохолитиаз;
— первичный билиарный цирроз;
— папиллярные опухоли.
— вторичный склерозирующий холангит;
— холангиокарцинома;
— холангит, ассоциированный с IgG4;
— гистиоцитоз X;
— аутоиммунный гепатит;
— ВИЧ-ассоциированный синдром;
— стриктуры желчного протока;
— холедохолитиаз;
— первичный билиарный цирроз;
— папиллярные опухоли.
Эндоскопическое лечение
Рекомендации
1. ЭРХПГ с баллонной дилатацией рекомендована пациентам с ПСХ и наличием выраженной стриктуры, а также зуда кожных покровов и/или холангита для облегчения симптоматики (сильная рекомендация, низкое качество доказательных данных) [64–68].
2. Пациентам с ПСХ и определяемой при визуализирующих исследованиях выраженной стриктурой следует проводить ЭРХПГ с цитологическим исследованием, биопсией и флуоресцентной гибридизацией in situ (метод FISH) для исключения холангиокарциномы (сильная рекомендация, низкое качество доказательных данных) [69, 70].
3. При ЭРХПГ пациентам с ПСХ следует назначать антибиотикопрофилактику для предотвращения развития пост-ЭРХПГ-холангита (условная рекомендация, низкое качество доказательных данных) [71].
4. Нет необходимости в рутинном стентировании после дилатации выраженных стриктур; в то же время при наличии тяжелых стриктур пациентам может потребоваться кратковременная постановка стента (условная рекомендация, низкое качество доказательных данных) [68, 72].
Определение понятия
При проведении холангиографии выраженной стриктурой считается сужение общего желчного протока < 1,5 мм либо сужение печеночных протоков < 1 мм [73]. Выраженные стриктуры обычно встречаются при клинической манифестации ПСХ, а также часто развиваются при прогрессировании заболевания.
Преимущества эндоскопического лечения
Эндоскопическое лечение выраженных стриктур имеет следующие клинические преимущества: уменьшение зуда кожных покровов либо проявлений холангита, уменьшение выраженности холестаза, а также измеримое расширение стриктур при проведении рентгенологических исследований. Исследования, в ходе которых сообщалось о подобных исходах, были относительно небольшими, неконтролируемыми и ретроспективными, однако их результаты в целом были благоприятными и отражали опыт многочисленных академических центров, в которых за несколько десятилетий получили лечение почти 500 пациентов [64, 65].
Трансплантация печени
Рекомендации
1. Если это возможно, пациентам с ПСХ и декомпенсированным циррозом печени с целью увеличения продолжительности жизни рекомендовано проводить транс–плантацию печени, а не медикаментозное лечение либо хирургическое дренирование (сильная рекомендация, среднее качество доказательных данных) [94–96].
2. На трансплантацию печени следует направлять пациентов с оценкой > 14 баллов согласно модели для конечной стадии заболевания печени (индекс MELD) (условная рекомендация, среднее качество доказательных данных) [97].
ПСХ и ВЗК
Рекомендации
1. Пациентам с ПСХ и сопутствующим колитом рекомендовано ежегодное обследование ободочной кишки, предпочтительно в сочетании с хромоэндоскопией, начиная с момента постановки диагноза ПСХ (условная рекомендация, среднее качество доказательных данных) [104].
2. Пациентам на момент постановки диагноза ПСХ следует выполнять тотальную колоноскопию с биопсией для определения сопутствующего колита независимо от наличия указывающей на него симптоматики (условная рекомендация, среднее качество доказательных данных) [3].
3. Существуют мнения в пользу проведения каждые 3–5 лет повторного обследования пациентов без признаков колита в анамнезе (слабая рекомендация, низкое качество доказательных данных) [3].
Гепатобилиарные злокачественные образования и заболевания желчного пузыря
Рекомендации
1. Следует рассмотреть выполнение скрининга на наличие холангиокарциномы с регулярными визуализирующими исследованиями в поперечной плоскости при помощи ультра–звука либо магнитно-резонансной томографии (МРТ), а также контролем уровня CA 19–9 каждые 6–12 месяцев (условная рекомендация, очень низкое качество доказательных данных) [107, 108].
2. С целью профилактики развития аденокарциномы желч–ного пузыря следует проводить холецистэктомию у пациентов с ПСХ и полипами желчного пузыря > 8 мм (условная рекомендация, очень низкое качество доказательных данных) [109].
Особые случаи
Рекомендации
1. Проведение дальнейших исследований на наличие аутоиммунного гепатита у пациентов с ПСХ в возрасте < 25 лет либо у пациентов с повышенными уровнями аминотрансфераз, обычно в 5 раз превышающими верхнюю границу нормы (условная рекомендация, среднее качество доказательных данных) [1, 3].
2. Выполнение МРХГ пациентам с ПСХ в возрасте < 25 лет с аутоиммунным гепатитом, у которых повышен сывороточный уровень ЩФ, обычно в 2 и более раза выше верхней границы нормы (условная рекомендация, среднее качество доказательных данных) [1].
Общее ведение
Рекомендации
1. В местное лечение кожных проявлений, направленное на облегчение симптоматики у пациентов с ПСХ и легким зудом кожных покровов, следует включать смягчающие кремы (мази) и/или антигистаминные препараты (условная рекомендация, очень низкое качество доказательных данных) [123, 124].
2. Пациентам с ПСХ и умеренно выраженным зудом кожных покровов для облегчения симптоматики следует назначать секвестранты желчных кислот, например холестирамин. При его неэффективности либо плохой переносимости можно рассмотреть назначение таких препаратов второго ряда, как рифампин и налтрексон (условная рекомендация, очень низкое качество доказательных данных) [124–126].
3. Рекомендовано проводить скрининг на варикозное расширение вен у пациентов с признаками поздних стадий заболевания и уровнем тромбоцитов < 150 • 103/дл (условная рекомендация, очень низкое качество доказательных данных) [127].
4. Пациентам с ПСХ следует определять минеральную плотность кости при постановке диагноза, а также в дальнейшем повторно каждые 2–4 года; рекомендуемой методикой является двухэнергетическая рентгеновская абсорбциометрия (условная рекомендация, среднее качество доказательных данных) [128].
5. На поздних стадиях заболевания печени следует осуществлять скрининг на дефицит жирорастворимых витаминов с последующим мониторингом (условная рекомендация, среднее качество доказательных данных) [129].
Источник: Am. J. Gastroenterol. 2015; published online 14 April 2015
Список литературы
находится в редакции