Газета «Новости медицины и фармации» 6 (450) 2013
Вернуться к номеру
Эффективность Неокардила в комплексной терапии больных с сочетанием сердечно-сосудистой, цереброваскулярной патологии и сахарного диабета 2-го типа
Авторы: Кочуева М.Н., Кочуев Г.И., Харьковская медицинская академия последипломного образования
Рубрики: Кардиология, Неврология, Эндокринология, Терапия
Разделы: Клинические исследования
Версия для печати
Сегодня одной из актуальных проблем мировой медицины является проблема коморбидности (наличие у пациента нескольких заболеваний), обусловленной тенденциями к постарению населения и омоложением случаев хронизации болезней [1, 2].
В структуре смертности населения Украины лидирующее положение занимают сердечнососудистые и цереброваскулярные заболевания, поэтому типичный портрет современного украинского пациента представлен их сочетанием. Сочетанная патология вызывает определенные трудности в диагностике, а подходы к ведению больных с коморбидностью нередко находятся в сфере нестандартных путей и требуют индивидуализации.
Клиницист часто встречается с больными, страдающими артериальной гипертензией (АГ) в сочетании с ишемической болезнью сердца (ИБС), сахарным диабетом 2го типа (СД2). Синергизм патогенетических факторов этих заболеваний взаимно отягощает клиническое течение каждого из них и способствует прогрессирующему поражению основных органовмишеней — сердца, сосудов, головного мозга и других. Кроме того, необходимо помнить о высокой вероятности развития у пациентов с коморбидностью побочных эффектов и осложнений при взаимодействии большого количества лекарственных препаратов в условиях полипрагмазии [3].
Одним из наиболее распространенных вариантов комбинированной патологии у лиц старше 60 лет является сочетание АГ, ИБС и СД2, способствующее развитию у них быстро прогрессирующей хронической сердечной недостаточности (ХСН) [4]. Неуклонное нарастание риска развития ХСН у больных СД2 продемонстрировали результаты Фрамингемского исследования. У мужчин и женщин с СД2 ХСН диагностировалась соответственно в 4 и 8 раз чаще по сравнению с лицами, не страдающими СД2. По данным исследования NETWORK, 10 % пациентов с ХСН страдали СД2 [5]. Результаты исследований SOLVD и RESOLVD свидетельствовали о том, что наличие СД2 у больных с клинически манифестной и бессимптомной ХСН является независимым предиктором инвалидизации и смертности [6].
В патогенезе АГ, ИБС, СД2 и ХСН важную роль играет увеличение генерации свободных радикалов (СР) (активных форм кислорода), называемое оксидативным стрессом (ОС). Оксидативный стресс является одним из механизмов прогрессирования поражения органовмишеней при сердечнососудистых, цереброваскулярных заболеваниях, СД2, ХСН [7, 8]. СР — это частицы, имеющие на внешней оболочке атома неспаренные электроны, обладающие высокой реакционной способностью и выраженным повреждающим действием на клетки. Свободнорадикальная агрессия лежит в основе процессов перекисного окисления важнейших структурных компонентов клеточных мембран — белков и липидов [9]. Установлены взаимосвязи интенсивности окислительных процессов с клиническими проявлениями сердечнососудистых заболеваний и традиционными факторами риска сердечнососудистых осложнений [10]. Активно изучается роль ОС в развитии и прогрессировании ХСН [7, 11, 12].
Защиту организма от повреждающего действия избытка СР осуществляет антиоксидантная система (АОС), представленная ферментами (супероксиддисмутазой (СOД), каталазой (КАТ), глутатионпероксидазой и другими) и низкомолекулярными антиоксидантами (aтокоферолом, витамином С, убихинонами, глутатионом и другими) [9, 13]. Нередко возникающий дисбаланс между высокой активностью факторов ОС и недостаточными компенсаторными возможностями АОС организма требует дополнительного использования лекарственных препаратов с выраженными антиоксидантными эффектами.
В клинической картине у пациентов с АГ, ИБС, СД2 и ХСН наряду с нарушениями со стороны сердечнососудистой системы обращают на себя внимание симптомы поражения центральной нервной системы — дисциркуляторной энцефалопатии (ДЭП). По данным официальной статистики, в Украине насчитывается более 3 миллионов пациентов с цереброваскулярными заболеваниями, причем значительную их часть составляют пациенты с ДЭП [14, 15]. Важность проблемы ДЭП определяется увеличением ее распространенности и развитием у этой категории больных сосудистой деменции [14–17]. У лиц в возрастном диапазоне от 70 до 90 лет распространенность умеренных когнитивных нарушений сосудистой этиологии составляет около 10 % [18].
Патогенез ДЭП обусловлен хронической недостаточностью мозгового кровообращения вследствие артериальной гипертензии, атеросклеротического и диабетического поражения сосудистой стенки, сердечной или легочной недостаточности, повторных острых клинически манифестных или бессимптомных эпизодов церебральной дисциркуляции [17, 19]. Лечение пациентов с ДЭП всегда требует индивидуального подхода, поскольку для этой категории больных, как правило, характерна коморбидность [14, 15, 17, 20, 21].
При выборе средств коррекции многочисленных биохимических, нейрогуморальных и метаболических нарушений, характерных для больных с сочетанной патологией, определенные преимущества могут иметь препараты комплексного действия, среди которых заслуживает особого внимания созданный на основе растительных экстрактов производства Naturex (Франция) препарат Неокардил (ООО «Универсальное агентство ПроФарма»).
В состав Неокардила входит уникальная комбинация стандартизованных селективных фитомолекул растительного происхождения. Капсулы Неокардила имеют следующий состав активных ингредиентов: сухого экстракта листьев и соцветий боярышника — 150 мг, сухого экстракта корня пуэрарии лопастной — 50 мг, сухого экстракта листьев гинкго билобы — 50 мг. Данная комбинация экстрактов лекарственных растений не имеет аналогов, а ее эффективность обусловлена свойствами биологически активных веществ ее компонентов — флавоноидов, бетакаротина, витамина K, фитоэстрогенов, билобалидов, пуэрарина и других.
Целью настоящего исследования явилось изучение влияния 3месячной терапии Неокардилом на состояние про и антиоксидантного статуса, липидный обмен, инсулинорезистентность, толерантность к физической нагрузке, параметры центральной гемодинамики, клиниконеврологический и нейропсихологический статус больных гипертонической болезнью (ГБ), ИБС и СД2 с ХСН и ДЭП.
Клиническая характеристика больных и методы их обследования
Открытое сравнительное рандомизированное клиническое исследование в параллельных группах проведено на клинических базах кафедры общей практики — семейной медицины и кафедры терапии и нефрологии Харьковской медицинской академии последипломного образования. Включение пациентов в исследование проводилось после получения их информированного согласия.
Критериями включения в исследование явились наличие ХСН II функционального класса (ФК) по НьюЙоркской классификации сердца (NYHA), развившейся на фоне сочетания ГБ 2й стадии, ИБС, СД2 (субкомпенсация) и клиникоинструментальных признаков ДЭП 2й ст.
Критериями исключения из исследования были наличие обострений ХСН, вторичные формы АГ, клапанные пороки сердца, мерцательная аритмия, выраженная эмфизема легких, острые инфекционные заболевания, диффузные заболевания соединительной ткани и другая системная патология, онкологические заболевания, хроническая почечная недостаточность.
В исследовании участвовали 60 больных в возрасте от 61 до 75 лет, из них 38 мужчин и 22 женщины. Все пациенты страдали ГБ II cтадии, стабильной стенокардией II или III ФК, подтвержденной пробой с физической нагрузкой (велоэргометрией или тредмилтестом), СД2 в стадии субкомпенсации и ХСН II ФК. У всех больных имелись клиникоинструментальные критерии ДЭП 2й ст.
Все больные получали стандартную терапию, которая включала 5–10 мг/сут периндоприла, 25–50 мг/сут карведилола, 100 мг/сут ацетилсалициловой кислоты, 20 мг/сут. аторвастатина. Часть больных дополнительно получала амлодипин в дозе 5–10 мг/сут. Все пациенты получали сахароснижающую терапию (60 мг/сут гликлазида утром до еды, 500–1500 мг/сут метформина) и по лабораторному статусу соответствовали критериям субкомпенсации СД2 (гликемия натощак < 6,5 ммоль/л; гликозилированный гемоглобин (HbA1c) < 7,5 ммоль/л). Указанная стандартная терапия не менялась в течение последних 4 недель до включения пациентов в исследование («вводный период»).
Все больные методом рандомизации были разделены на 2 группы по 30 пациентов в зависимости от терапии, которую им проводили в течение дальнейших 12 недель. Больные первой группы получали стандартную терапию, больные второй группы на фоне стандартной терапии дополнительно получали Неокардил по 1 капсуле 2 раза в день. Пациенты обеих групп были сопоставимы по полу, возрасту, клиниколабораторному статусу, по частоте использования и суточным дозировкам средств базисной терапии (табл. 1).
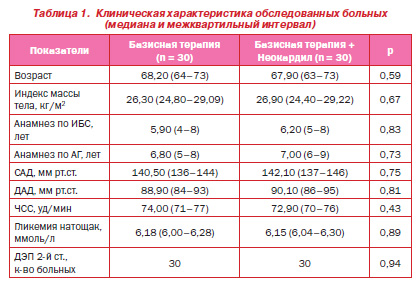
Всем пациентам, включенным в исследование, проводилась оценка толерантности к физической нагрузке с помощью теста с 6минутной ходьбой (Т6м) (больные проходили за 6 минут в максимально быстром темпе дистанцию от 301 до 425 м и относились к группе пациентов со II ФК ХСН), ультразвуковое исследование сердца и магистральных сосудов, определялось содержание глюкозы крови натощак, уровень HbA1c и липидный спектр крови (анализировали содержание в крови общего холестерина (ОХС), триглицеридов (ТГ), холестерина липопротеидов высокой (ХС ЛПВП) и низкой плотности (ХС ЛПНП)). Уровень инсулина в сыворотке крови определялся методом иммуноферментного анализа (ИФА) с использованием реактивов компании DRG (США). Индекс HOMAIR (Homeostasis Model Assessment of Insulin Resistance) рассчитывали по формуле:
HOMAIR = глюкоза натощак (ммоль/л) ´ инсулин натощак (мкЕд/мл) : 22,5.
За пороговое значение инсулинорезистентности принимали HOMAIR, равный 2,77. Изучали содержание в крови продуктов перекисного окисления липидов (ПОЛ) — малонового диальдегида (МДА) и диеновых конъюгат (ДК), а также факторов АОС. Концентрацию МДА в сыворотке крови определяли флуориметрическим методом в реакции с тиобарбитуровой кислотой. Содержание в сыворотке крови ДК, КАТ и СОД определяли спектрофотометрическим методом.
Всем пациентам было проведено клиниконеврологическое и нейропсихологическое обследование. Оценивалась выраженность таких наиболее часто встречающихся субъективных симптомов, как головная боль, головокружение, шум в голове, нарушение сна, повышенная утомляемость, снижение памяти. Использовали 5балльные рейтинговые шкалы со стандартизированными критериями оценки выраженности каждого субъективного симптома — от 0 (нет нарушений) до 4 (грубые нарушения). Для оценки когнитивных функций применяли шкалу MiniMental State Examination (MMSE), предназначенную для краткого исследования психического статуса больного, использование которой позволяет оценить такие параметры, как ориентация, память, счетные операции, основные гностические функции. Также в работе был задействован тест «Запоминание 10 слов». Для оценки произвольного внимания использовали таблицы Шульте.
Статистическую обработку полученных результатов исследования проводили с использованием пакета программ Statistica for Windows версии 6.0. Поскольку распределения всех анализируемых количественных показателей достоверно отличались от нормального (критерий Колмогорова — Смирнова), для определения различий между группами применялись методы непараметрической статистики: для связанных выборок (динамика лечения) использовались критерий знаков и критерий Уилкоксона, для несвязанных выборок (разделение на подгруппы по признаку) — критерии Колмогорова — Смирнова и Манна — Уитни. В тексте для характеристики показателей использовались медиана (Me) и межквартильный интервал (МИ).
Результаты исследования и обсуждение
Все включенные в исследование пациенты отличались сохраненной фракцией выброса (ФВ) левого желудочка (ЛЖ) сердца (более 45 %), по данным Т6м относились к больным с толерантностью к физической нагрузке, соответствующей II ФК ХСН, имели ультразвуковые признаки первой стадии нарушения диастолической функции ЛЖ — гипертрофического типа диастолической дисфункции ЛЖ сердца (соотношение пиковых скоростей диастолического наполнения ЛЖ менее 0,8, время изоволемической релаксации ЛЖ — более 100 мс, время замедления потока раннего наполнения ЛЖ в диастолу — более 200 мс, превышение длительности волны позднего (активного) наполнения ЛЖ, продолжительности волны обратного кровотока в легочной вене; величина среднего соотношения пиковой скорости раннего диастолического наполнения ЛЖ по данным трансмитрального кровотока к пиковой скорости раннего диастолического наполнения ЛЖ по данным тканевой допплерэхокардиографии — менее 8). Среднее давление в легочной артерии не превышало 20 мм рт.ст.
После 12недельного лечения в обеих группах наблюдения (с использованием и без использования в схеме лечения Неокардила) произошли положительные сдвиги показателей толерантности к физической нагрузке и кардиогемодинамики: увеличились медианы дистанции Т6м (p < 0,05), улучшились показатели систолической и диастолической функции ЛЖ сердца. Несмотря на отсутствие у пациентов обеих групп через 12 недель лечения статистически значимой положительной динамики медиан показателей ультразвукового исследования относительно их исходных значений (p > 0,05), в группе больных, получавших на фоне базисного лечения Неокардил, степень динамики оказалась достоверно большей (p < 0,05). Динамика медиан интегральных показателей представлена в табл. 2.
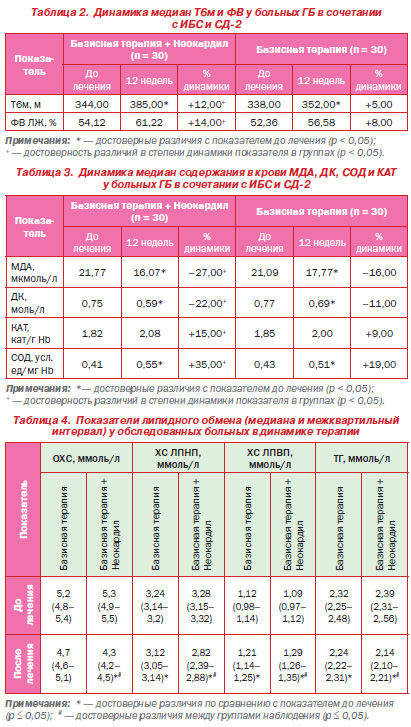
Аналогичные результаты были получены при изучении динамики содержания в крови продуктов перекисного окисления липидов и факторов АОС. В обеих группах наблюдения произошло достоверное снижение содержания в крови МДА и ДК и увеличение СОД (p < 0,05 для всех показателей). Повышение уровня КАТ имело характер тенденции в обеих группах (p > 0,05). Степень положительной динамики медиан параметров ПОЛ и АОС оказалась достоверно больше в группе пациентов, получавших Неокардил (p < 0,05) (табл. 3).
Полученные результаты исследования свидетельствовали о том, что у больных ГБ в сочетании с ИБС и СД2 с ХСН II ФК назначение Неокардила в течение 12 недель способствовало достоверно большей степени увеличения дистанции Т6м, ФВ ЛЖ, содержания в крови факторов антиоксидантной защиты СОД и КАТ и достоверно большей степени снижения содержания в крови продуктов перекисного окисления липидов МДА и ДК.
Улучшение функционального состояния сердца, снижение содержания в крови факторов ПОЛ и активация факторов АОС в обеих группах наблюдения через 12 недель лечения свидетельствовали об улучшении кардиогемодинамики и состояния системы «оксидативный стресс — антиоксидантная защита» под влиянием базисной патогенетической терапии, в состав которой были включены ингибитор ангиотензинпревращающего фермента (ИАПФ) периндоприл, бетаадреноблокатор карведилол и препарат из группы статинов аторвастатин. Препараты всех трех указанных групп обладают вазодилатирующим действием, оказывают позитивное влияние на функциональное состояние эндотелия и относятся к категории прогнозмодифицирующих средств. Кроме того, существуют доказательства их антиоксидантных свойств. Не исключено, что основной механизм усиления NOзависимой вазодилатации ИАПФ состоит в уменьшении интенсивности оксидативного стресса в стенке сосудов. Более того, сама блокада синтеза ангиотензинпревращающего фермента приводит к увеличению экспрессии eNOS путем усиления напряжения сдвига (улучшение функционального состояния сердца) и непосредственного влияния на экспрессию eNOS в сосудах [22].
В начале 90х годов прошлого века группа ученых из Филадельфии под руководством G. Feuerstein выявила антиоксидантные свойства у бетаадреноблокатора карведилола — его способность связывать образующиеся СР (эффект «ловушки») и подавлять образование продуктов ПОЛ (благодаря наличию в его молекуле карбазольной группы) [23]. Кроме того, при длительном приеме карведилола наблюдается снижение уровней цитокиновпрооксидантов (фактора некроза опухоли a, интерлейкина1b и интерлейкина6), активирующих процессы свободнорадикального окисления. Установлено, что антиоксидантные эффекты карведилола способствуют органопротекторному действию на органымишени, подвергающиеся свободнорадикальному повреждению [24, 25].
Статины также, оказывая множество положительных плейотропных (нелипидных) эффектов (противовоспалительное действие в виде снижения активности медиаторов воспаления, улучшение функции эндотелия — усиление зависимой от эндотелия вазодилатации и синтеза оксида азота), обладают антиоксидантными свойствами: уменьшают окисление фосфолипидов и липопротеидов низкой плотности [26].
Таким образом, средства базисной терапии способствовали улучшению баланса между процессами оксидативного стресса и противодействующими ему процессами антиоксидантной защиты.
Достоверно более выраженная положительная динамика факторов системы «оксидативный стресс — антиоксидантная защита» у пациентов, получавших Неокардил, была обусловлена антиоксидантными свойствами, которые присущи всем трем компонентам препарата: экстракт листьев боярышника, гинкго билоба и корни пуэрарии лопастной. Дополнительные положительные эффекты Неокардила, проявившиеся достоверно большей степенью улучшения показателей систолической и диастолической функции ЛЖ сердца, вероятнее всего, были связаны с кардиотоническим действием экстракта листьев и соцветий боярышника и со спазмолитическими и антиоксидантными свойствами всех трех компонентов Неокардила.
Согласно анализу динамики показателей липидного обмена, через 3 месяца терапии имело место статистически значимое уменьшение медиан содержания ХС ЛПНП и ТГ в группе базисной терапии и ОХС, ХС ЛПНП и ТГ — в группе Неокардила (р < 0,05 для всех показателей).
Уровень ХС ЛПВП повысился в обеих группах, причем его более выраженная динамика наблюдалась у пациентов, получавших Неокардил. После лечения медианы всех изучаемых липидных показателей в разных группах наблюдения имели статистически значимые различия (р < 0,05). (табл. 4).
Нарушения липидного обмена являются одним из ключевых факторов риска сердечнососудистых осложнений у больных ГБ, ИБС и СД2. В нашем исследовании терапия Неокардилом на фоне базисных препаратов привела к более выраженной положительной динамике показателей липидного спектра крови. Эти эффекты можно объяснить снижением под влиянием Неокардила окислительной модификации липопротеидов и улучшением рецепторного метаболизма апоВсодержащих липопротеидов. За эти эффекты, повидимому, был «ответственен» пуэрарин — изофлавоноид корневища пуэрарии, входящий в состав Неокардила.
В результате исследования выявлено благоприятное влияние назначения Неокардила на состояние углеводного обмена и выраженность инсулинорезистентности у обследованных больных. Через 12 недель терапии отмечено снижение уровня HbA1c в обеих группах наблюдения, однако если на фоне базисной терапии эта динамика носила характер тенденции, то в группе пациентов, получавших Неокардил, она оказалась статистически значимой (–12 % vs –4 %) (р = 0,04). Медиана индекса HOMAIR после 3 месяцев терапии снизилась с 3,8 до 3,6 (р > 0,05) в группе базисной терапии и с 3,9 до 2,5 (р < 0,05) — в группе пациентов, дополнительно получавших Неокардил (рис. 1).
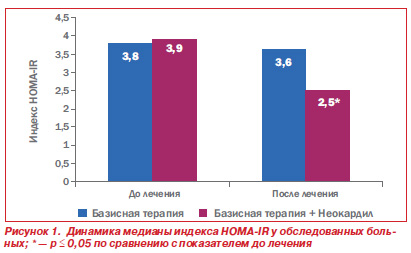
Таким образом, комплексная 12недельная терапия с включением препарата Неокардил достоверно уменьшала инсулинорезистентность у пациентов с сочетанием ГБ, ИБС и СД2, что имело важное значение для нормализации метаболических и нейрогуморальных нарушений у этой категории больных.
Анализ клиниконеврологического статуса и нейропсихологических данных под влиянием проводимой терапии показал статистически значимую динамику практически всех жалоб в группе пациентов, получавших на протяжении 3 месяцев Неокардил, — уменьшились головные боли, головокружение, утомляемость, шум в ушах, улучшались сон и память. В группе базисной терапии отмечалась лишь тенденция к уменьшению указанных жалоб (р ≥ 0,05).
В конце периода наблюдения различия между группами вмешательства оказались достоверными (р ≤ 0,05) (табл. 5).
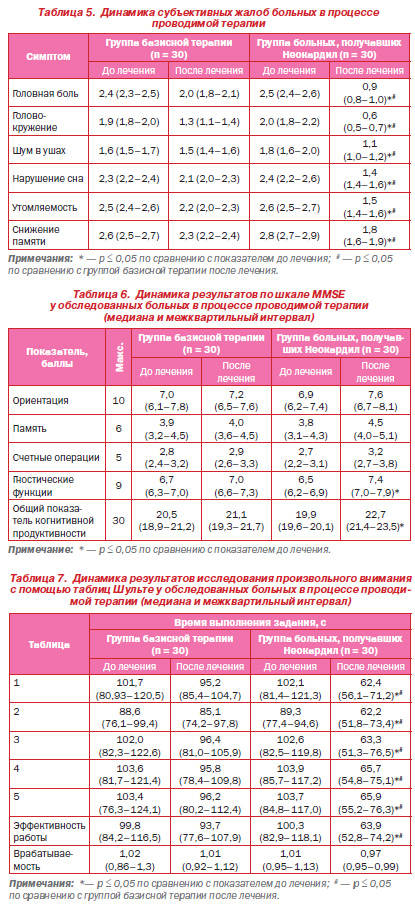
В группе пациентов, в течение 3 месяцев принимавших Неокардил, было отмечено улучшение результатов по шкале MMSE до 22,7 балла, которое происходило за счет увеличения объемов вербальной памяти (до 4,5 балла), уменьшения ошибок в счетных операциях (до 3,2 балла), улучшения ориентирования (до 7,6 балла), двигательных и перцептивногностических характеристик (до 7,4 балла) (табл. 6).
После 3месячного лечения больных Неокардилом нами отмечены позитивные изменения показателей произвольного внимания, о чем свидетельствуют данные таблиц Шульте (табл. 7).
По данным исследования, медиана среднего времени выполнения задания по таблицам Шульте в группе Неокардила до лечения составила 100,3 с, а в конце периода наблюдения — 63,9 с. Уменьшение показателя врабатываемости с 1,01 с до приема препарата до 0,97 после 12 недель терапии свидетельствовало о позитивной динамике в виде улучшения работоспособности в целом (табл. 7).
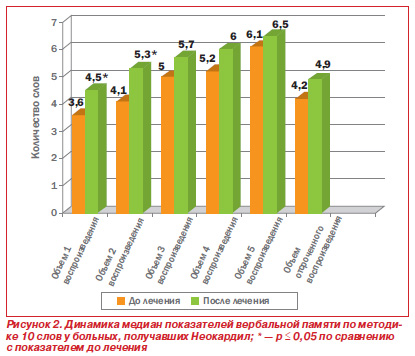
После 12недельного лечения в группе пациентов, получавших Неокардил, отмечены положительные изменения функции вербальной памяти, улучшение объема непосредственного запоминания (до лечения — 3,6, после — 4,5), объема 2го воссоздания (до лечения — 4,1, после — 5,3), объема отсроченного воспроизведения (до лечения — 4,2, после — 4,9), улучшение качества счетных операций, уменьшение выраженности перцептивногностических расстройств. Полученные результаты позволяют говорить о полимодальном действии препарата, так как позитивные сдвиги наблюдались по различным шкалам, характеризующим состояние мнестической, исполнительных, зрительнопространственных функций, что отражало улучшение нейродинамических процессов, повидимому, за счет улучшения кровоснабжения головного мозга и нейрометаболического эффекта (рис. 2).
После 3месячного курса терапии в группе пациентов, получавших Неокардил, отмечалось улучшение неврологического статуса и когнитивных функций. Наблюдалось уменьшение частоты и интенсивности головной боли, головокружения, повышение общей активности больных. Отмечалось улучшение функций вербальной памяти в виде увеличения объемов непосредственного запоминания и долгосрочной памяти, увеличение объемов перерабатываемой информации, уменьшение явлений истощения умственной работоспособности, улучшение функций произвольного внимания, скоростных параметров психических процессов.
Таким образом, достоверно более выраженное увеличение толерантности к физическим нагрузкам и фракции выброса ЛЖ сердца, улучшение состояния про и антиоксидативного статуса, гиполипидемическое действие, уменьшение уровня гликемии и инсулинорезистентности, улучшение неврологического и нейропсихологического статуса в группе пациентов, получавших Неокардил, позволяют считать обоснованным использование этого препарата в комплексной терапии больных с сочетанием сердечнососудистой (ГБ, ИБС, ХСН), цереброваскулярной (ДЭП) патологии и сахарного диабета 2го типа.
В нашем исследовании отмечена хорошая переносимость препарата Неокардил — клинически значимых побочных эффектов за период наблюдения отмечено не было. Лишь у 2 пациентов имело место появление незначительного транзиторного желудочнокишечного дискомфорта, не потребовавшего отмены препарата. Эти данные свидетельствуют о безопасности использования Неокардила у пациентов с сочетанной патологией.
Список литературы находится в редакции

