Журнал «Медицина неотложных состояний» Том 19, №1, 2023
Вернуться к номеру
Сучасні методи оцінювання гострого і хронічного болю в пацієнток після абдомінальної гістеректомії
Авторы: Філик О.В. (1), Рижковський А.В. (2), Мельничук А.В. (2)
(1) — Львівський національний медичний університет імені Данила Галицького, м. Львів, Україна
(2) — Рівненська обласна клінічна лікарня ім. Юрія Семенюка, відділення анестезіології та інтенсивної терапії, м. Рівне, Україна
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
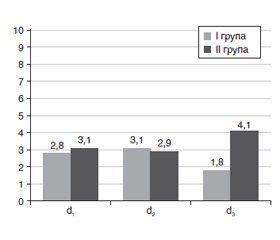
Актуальність. Біль після абдомінальних гістеректомій є поширеною клінічною проблемою. Він може бути як гострим, так і хронічним, і, за різними оцінками, частка пацієнток, у яких він спостерігається після операції, може досягати 30 %. Метою нашого дослідження було встановити частоту виникнення гострого болю в перші 3 дні й імовірність розвитку хронічного нейропатичного болю через 30 і 60 днів після проведення тотальної абдомінальної гістеректомії. Матеріали та методи. Проведено проспективне когортне одноцентрове в паралельних групах дослідження. До аналізу даних включені 52 пацієнти, яких було розподілено у І (n = 24) і ІІ (n = 28) групи. В обох групах проводили поєднану анестезію, яка за компонентом загальної анестезії не мала відмінностей між групами, але розрізнялась за компонентом регіонарної анестезії: у І групі виконувалася епідуральна анестезія з катетеризацією, у ІІ групі — двосторонній QL-блок. В обох групах пацієнтів як preemptive компонент аналгезії використовували декскетопрофен, як післяопераційне знеболювання — комбінацію парацетамолу й декскетопрофену впродовж 2 діб; при гострому сильному болі — морфін 10 мг парентерально. Пацієнти І групи отримували пролонговану епідуральну аналгезію за допомогою 0,2% розчину бупівакаїну через катетер упродовж перших 2 діб після операції. Етапи дослідження: 24 години після операції (d1 ), 48 годин (d2 ), 72 години (d3 ) після операції, а також 30 днів (d30 ) і 60 днів (d60 ) після операції. Результати. Не виявлено вірогідних відмінностей щодо рівня болю за візуальною аналоговою шкалою між пацієнтами І і ІІ груп на етапах дослідження d1 та d2, проте на етапі d3 даний показник був вірогідно вищим у ІІ групі порівняно з І групою і становив 4,1 ± 0,2 бала і 1,8 ± 0,1 бала відповідно (p < 0,05). Частота виникнення гострого сильного болю в І групі становила 12,5 % на етапі d1, 4,2 % — на етапі d2 і 0 % — на етапі d3; у ІІ групі дані показники становили 21,4; 17,9 і 7,1 % відповідно. Імовірність розвитку хронічного нейропатичного болю серед пацієнток обох груп була досить високою. Зокрема, на етапі дослідження d30 у І групі пацієнтів даний показник становив 5 [4; 6] балів, у ІІ групі — 6 [5; 6] балів (p ≥ 0,05), на етапі дослідження d60 — 5 [4; 5] і 5 [4; 5] балів відповідно (p ≥ 0,05). Висновки. Частота виникнення гострого сильного болю не мала вірогідних відмінностей між пацієнтами І і ІІ груп на етапах дослідження d1, d2 і d3 і знижувалася від 12,5 і 21,4 % у І і ІІ групах на етапі d1 до 4,2 і 17,9 % на етапі d2 і до 0 і 7,1 % на етапі d3 відповідно. Імовірність розвитку хронічного нейропатичного болю на етапі дослідження d30 у І групі пацієнтів була оцінена в 5 [4; 6] балів, у ІІ групі — 6 [5; 6] балів (p ≥ 0,05), на етапі дослідження d60 — 5 [4; 5] і 5 [4; 5] балів відповідно (p ≥ 0,05).
Background. Pain after abdominal hysterectomies is a common clinical problem. It can be both acute and chronic and affects up to 30 % of patients after surgery. The purpose of our study was to determine the frequency of acute pain in the first 3 days and to evaluate the risk of developing chronic neuropathic pain 30 and 60 days after total abdominal hysterectomy. Materials and methods. A prospective cohort single-center study in parallel groups was conducted. It included 52 women divided into group I (n = 24) and group II (n = 28). In both groups, combined anesthesia was used with no differences between groups in terms of the component of general anesthesia, but it differed in the component of regional anesthesia: group I received epidural anesthesia with catheterization, while group II — bilateral QL-block. In all patients dexketoprofen was used as a preemptive component of analgesia, and as a postoperative analgesia, a combination of paracetamol and dexketoprofen was administered for 2 days; in acute severe pain — morphine 10 mg parenterally. Patients from group I received prolonged epidural analgesia with 0.2% bupivacaine solution via catheter in the first 2 days after surgery. Study stages: 24 hours (d1), 48 hours (d2), 72 hours (d3), 30 days (d30) and 60 days (d60) after surgery. Results. No significant differences in pain severity on visual analog scale were found on stages d1 and d2 for both groups. However, on stage d3, this parameter was significantly higher in group II compared to I group: 4.1 ± 0.2 points and 1.8 ± 0.1 points, respectively (p < 0.05). The frequency of acute severe pain in group I was 12.5 % on stage d1, 4.2 % on stage d2 and 0 % on stage d3; in group II, these indicators were 21.4, 17.9 and 7.1 %, respectively. The risk of chronic neuropathic pain among patients of both groups was quite high. In particular, on stage d30, in group I it was 5 [4; 6] points, in group II — 6 [5; 6] points (p ≥ 0.05), and on stage d60, 5 [4; 5], and 5 [4; 5] points, respectively (p ≥ 0.05). Conclusions. The incidence of acute severe pain did not have significant differences between patients of both groups on d1, d2 and d3 stages and decreased from 12.5 and 21.4 % in groups I and II, respectively, on stage d1 to 4.2 and 17.9 % on stage d2 and to 0 and 7.1 % on stage d3. The risk of chronic neuropathic pain on study stage d30 in group I of patients was 5 [4; 6] points, in group II — 6 [5; 6] points (p ≥ 0.05), and on stage d60, it was 5 [4; 5] and 5 [4; 5] points, respectively (p ≥ 0.05).
гістеректомія; гострий біль; хронічний біль; регіонарна анестезія
hysterectomy; acute pain; chronic pain; regional anesthesia
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Gupta A., Gandhi K., Viscusi E.R. Persistent postsurgical pain after abdominal surgery. Techniques in Regional Anesthesia and Pain Management. 2011. 15(3). 140-146.
- Van Rijckevorsel D.C., De Vries M., Schreuder L.T., Wilder-Smith O.H., Van Goor H. Risk factors for chronic postsurgical abdominal and pelvic pain. Pain management. 2015. 5(2). 107-116.
- Kijima T., Hyakudomi R., Hashimoto T., Kusaka A., Nakatani T., Ishibashi Y. Adhesion-induced chronic abdominal pain: a case report on the diagnostic value of Carnett’s test. Journal of medical case reports. 2019. 13(1). 1-7.
- Cohen S.P., Vase L., Hooten W.M. Chronic pain: an update on burden, best practices, and new advances. The Lancet. 2021. 397(10289). 2082-2097.
- Eccleston C., Aldington D., Moore A., de C Williams A.C. Pragmatic but flawed: the NICE guideline on chronic pain. The Lancet. 2021. 397(10289). 2029-2031.
- Mills S.E., Nicolson K.P., Smith B.H. Chronic pain: a review of its epidemiology and associated factors in population-based studies. British Journal of Anaesthesia. 2019. 123(2). e273-e283.
- Farzi F., Naderi Nabi B., Mirmansouri A., Fakoor F., Atrkar Roshan Z., Biazar G., Zarei T. Postoperative Pain After Abdominal Hysterectomy: A Randomized, Double-Blind, Controlled Trial Comparing the Effects of Tramadol and Gabapentin as Premedication. Anesthesiology and pain medicine. 2016. 6(1). e32360. https://doi.org/10.5812/aapm.32360.
- Mark J., Argentieri D.M., Gutierrez C.A., Morrell K., Eng K., Hutson A.D. et al. Ultrarestrictive Opioid Prescription Protocol for Pain Management After Gynecologic and Abdominal Surgery. JAMA network open. 2018. 1(8). e185452. https://doi.org/10.1001/jamanetworkopen.2018.5452.