Журнал «Медицина неотложных состояний» Том 19, №1, 2023
Вернуться к номеру
Аналіз впливу виду анестезії та її побічних ефектів на післяопераційну реабілітацію при операціях на хребті
Авторы: Барса М.М.
Львівський національний медичний університет імені Данила Галицького, м. Львів, Україна
Комунальне підприємство «Рівненська обласна клінічна лікарня імені Юрія Семенюка» Рівненської обласної ради, м. Рівне, Україна
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
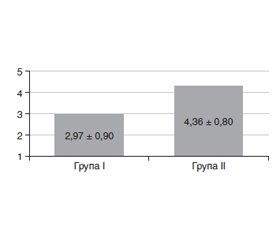
Актуальність. Операції на хребті належать до травматичних, складних, тривалих втручань та можуть бути проведені за допомогою різних методів знеболювання. Кожен вид анестезії має свої побічні ефекти й ускладнення, як-от післяопераційна нудота, відрижка та блювання (ПНВБ). Часто це пов’язано з кількістю використаного наркотичного анальгетика. ПНВБ безпосередньо впливає на загальне задоволення пацієнта від анестезіологічного забезпечення. Операції на хребті потребують інтенсивної терапії болю наркотичними анальгетиками. Регіонарні методи знеболювання дозволяють зменшити кількість наркотичних анальгетиків та знизити больовий синдром. Мета роботи: порівняти erector spine plane block (ESP) як компонент поєднаної анестезії з загальною анестезією в контексті впливу на кількість наркотичних анальгетиків, ПНВБ та загальне задоволення від анестезії. Матеріали та методи. 83 пацієнтам була виконана операція на хребті. Залежно від методу знеболювання пацієнти були розділені на дві групи: група I — загальна анестезія, група II — загальна анестезія з ESP. Первинні кінцеві клінічні результати: кількість використаного фентанілу інтраопераційно та морфіну післяопераційно. Вторинні кінцеві клінічні результати дослідження: частота виникнення ПНВБ, загальне задоволення анестезією за 5-бальною шкалою Лайкерта. Результати. Загальна кількість фентанілу була нижчою у групі II (1,7 ± 0,7 мкг/кг/год) порівняно з групою I (4,7 ± 1,6 мкг/кг/год), p < 0,05. Морфін вводили 31 пацієнту в групі I та 6 пацієнтам у групі II. Частота виникнення епізодів ПНВБ була меншою у групі II (29 пацієнтів) порівняно з групою I (11 пацієнтів). Загальне задоволення від анестезії було вищим у групі II (4,38 ± 0,80) на відміну від групи I (2,97 ± 0,90), p < 0,05. Висновки. ESP як компонент загальної анестезії зменшує кількість наркотичних анальгетиків інтра- й постопераційно та, як наслідок, знижує частоту розвитку ПНВБ і поліпшує загальне задоволення від анестезії.
Background. Spine surgeries belong to traumatic, complex, long-term interventions and can be carried out using various methods of anaesthesia. Each type of anaesthesia has its own side effects and complications, such as postoperative nausea and vomiting (PONV). Often it is related to the amount of narcotic analgesic used. PONV directly affects the patient’s overall satisfaction with anaesthesia. Spine operations require intensive pain management with narcotic analgesics. Regional anaesthesia allows reducing the amount of narcotic analgesics and control the pain syndrome. The purpose was to compare erector spinae plane (ESP) block as a component of combination with general anaesthesia in the context of the impact on the number of narcotic analgesics, PONV and general satisfaction with anaesthesia. Materials and methods. Spine surgery was performed in 83 patients. Depending on the method of analgesia, they were divided into 2 groups: group I — general anaesthesia, group II — general anaesthesia with ESP block. Primary outcomes: amount of intraoperative fentanyl and postoperative morphine. Secondary final clinical outcomes of the study: incidence of PONV, overall satisfaction with anaesthesia on a 5-point Likert scale. Results. The total amount of fentanyl was lower in group II (1.7 ± 0.7 μg/kg/h) compared to group I (4.7 ± 1.6 μg/kg/h), p < 0.05. Morphine was administered to 31 patients in group I and 6 patients in group II. The frequency of PONV episodes was lower in group II (29 cases) than in group I (11 cases). Overall satisfaction with anaesthesia was higher in group II (4.38 ± 0.80) in contrast to group I (2.97 ± 0.90), p < 0.05. Conclusions. ESP block as a component of general anaesthesia reduces the amount of narcotic analgesics intra- and postoperatively and, as a result, decreases the frequency of PONV and improves overall satisfaction with anaesthesia.
Erector spine plane block; операції на хребті; побічні ефекти; регіонарна анестезія
erector spinae plane block; spinal surgery; side effects; regional anaesthesia
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Gan T.J., Diemunsch P., Habib A.S., Kovac A., Kranke P., Meyer T.A., Tramèr M.R. Consensus Guidelines for the Management of Postoperative Nausea and Vomiting. Anesthesia & Analgesia. 2014. 118(1). 85-113. https://doi.org/10.1213/ane.0000000000000002.
- Apfel C.C., Philip B.K., Cakmakkaya O.S., Shilling A., Shi Y.-Y., Leslie J.B., Kovac A. Who Is at Risk for Postdischarge Nausea and Vomiting after Ambulatory Surgery? Anesthesiology. 2012. 117(3). 475-486. https://doi.org/10.1097/aln.0b013e318267ef31.
- Singh S., Choudhary N.K., Lalin D. & Verma V.K. Bilateral Ultrasound-guided Erector Spinae Plane Block for Postoperative Analgesia in Lumbar Spine Surgery: A Randomized Control Trial. Journal of Neurosurgical Anesthesiology. 2019. 32(4). 330-334. https://doi.org/10.1097/ana.0000000000000603.
- Патент № 133643 Україна МПК 2019.01 A61K 9/08 2006.01 A61K 31/00 A61P 23/00. Розчин для пролонгованої блокади периферичних нервових сплетень, винахідник та власник Барса М.М. № u 2019 00272, заявлено 10.01.2019, дійсно з 10.04.2019. Бюл. № 7.
- Apfel C.C., Heidrich F.M., Jukar-Rao S., Jalota L., Hornuss C., Whelan R.P., Cakmakkaya O.S. Evidence-based analysis of risk factors for postoperative nausea and vomiting. BJA: British Journal of Anaesthesia. 2012. 109(5). 742-753. https://doi.org/10.1093/bja/aes276.
- Hill Robert P., Lubarsky David A., Phillips-Bute B., Fortney Jennifer T., Creed Mary R., Glass Peter S.A., Gan Tong J. Cost-effectiveness of Prophylactic Antiemetic Therapy with Ondansetron, Droperidol, or Placebo. Anesthesiology. 2000. 92(4). 958-967. https://doi.org/10.1097/00000542-200004000-00012.
- Habib A.S., Chen Y.-T., Taguchi A., Henry Hu X., Gan T.J. Postoperative nausea and vomiting following inpatient surgeries in a teaching hospital: a retrospective database analysis. Current Medical Research and Opinion. 2006. 22(6). 1093-1099. https://doi.org/10.1185/030079906x104830.
- Fortier J., Chung F., Su J. Unanticipated admission after ambulatory surgery — a prospective study. Canadian Journal of Anaesthesia. 1998. 45(7). 612-619. https://doi.org/10.1007/bf03012088.
- Debono B., Wainwright T.W., Wang M.Y., Sigmundsson F.G., Yang M.M.H., Smid-Nanninga H., et al. Consensus statement for perioperative care in lumbar spinal fusion: Enhanced Recovery After Surgery (ERAS®) Society recommendations. The Spine Journal. 2021. 21(5). 729-752. https://doi.org/10.1016/j.spinee.2021.01.001.
- Swann M.C., Hoes K.S., Aoun S.G., McDonagh D.L. Postope–rative complications of spine surgery. Best Practice & Research Clinical Anaesthesiology. 2016. 30(1). 103-120. https://doi.org/10.1016/j.bpa.2016.01.002.
- Apfel C.C., Kranke P., Eberhart L.H.J. Comparison of surgical site and patient’s history with a simplified risk score for the prediction of postoperative nausea and vomiting. Anaesthesia. 2004. 59(11). 1078-1082. https://doi.org/10.1111/j.1365-2044.2004.03875.x.
- Myles Paul S., Leslie K., Chan Matthew T.V., Forbes A., Paech Michael J., Peyton P., Pascoe E. Avoidance of Nitrous Oxide for Patients Undergoing Major Surgery. Anesthesiology. 2007. 107(2). 221-231. https://doi.org/10.1097/01.anes.0000270723.30772.da.
- Breitfeld C., Peters J., Vockel T., Lorenz C., Eikermann M. Emetic effects of morphine and piritramide. British Journal of Anaesthesia. 2003. 91(2). 218-223. https://doi.org/10.1093/bja/aeg165.
- Hong D., Flood P., Diaz G. The Side Effects of Morphine and Hydromorphone Patient-Controlled Analgesia. Anesthesia & Analgesia. 2008. 107(4). 1384-1389. https://doi.org/10.1213/ane.0b013e3181823efb.
- Roberts G.W., Bekker T.B., Carlsen H.H., Moffatt C.H., Slattery P.J., McClure A.F. Postoperative Nausea and Vomiting Are Strongly Influenced by Postoperative Opioid Use in a Dose-Related Manner. Anesthesia & Analgesia. 2005. 101(5). 1343-1348. https://doi.org/10.1213/01.ane.0000180204.64588.ec.
- Bhakta P., Ghosh B.R., Singh U., Govind P.S., Gupta A., Kapoor K.S., Mukherjee G. Incidence of postoperative nausea and vomiting following gynecological laparoscopy: A comparison of standard anesthetic technique and propofol infusion. Acta Anaesthesiologica Taiwanica. 2016. 54(4). 108-113. https://doi.org/10.1016/j.aat.2016.10.002.
- Liu S.S., Strodtbeck W.M., Richman J.M., Wu C.L. A Comparison of Regional Versus General Anesthesia for Ambulatory Anes–thesia: A Meta-Analysis of Randomized Controlled Trials. Anesthesia & Analgesia. 2005. 1634-1642. https://doi.org/10.1213/01.ane.0000180829.70036.4f.
- Apfel C.C., Korttila K., Abdalla M., Kerger H., Turan A., Vedder I., Roewer N. A Factorial Trial of Six Interventions for the Prevention of Postoperative Nausea and Vomiting. New England Journal of Medicine. 2004. 350(24). 2441-2451. https://doi.org/10.1056/nejmoa032196.
- Eberhart L.H.J., Mauch M., Morin A.M., Wulf H., Geldner G. Impact of a multimodal anti-emetic prophylaxis on patient satisfaction in high-risk patients for postoperative nausea and vomi–ting. Anaesthesia. 2002. 57(10). 1022-1027. https://doi.org/10.1046/j.1365-2044.2002.02822.x.
- Myles P.S., Williams D.L., Hendrata M., Anderson H., Weeks A.M. Patient satisfaction after anaesthesia and surgery: results of a prospective survey of 10,811 patients. British Journal of Anaesthesia. 2000. 84(1). 6-10. https://doi.org/10.1093/oxfordjournals.bja.a013383.