Резюме
Актуальність. Серед патогенетичних ланок, що призводять до зростання вірогідності виникнення та розвитку мікозів стопи та оніхомікозів у хворих на цукровий діабет (ЦД), виділяють патологію судинної та нервової систем, порушення гліколізу, що призводять до зниження енергетичного забезпечення клітин шкіри та змін в обміні речовин, порушень функції шкіри, детермінують швидке прогресування та хронічний перебіг мікозу. Мета роботи: дослідити деякі особливості перебігу мікотично-асоційованої патології та лікування, включаючи оперативне видалення нігтів, у хворих на оніхогрифоз із вторинним вростанням на тлі ЦД. Матеріали та методи. За п’ятирічний період нами обстежено та проліковано 38 хворих на оніхогрифоз. Вивчено особливості перебігу патологічного процесу для створення оптимальної схеми комплексного лікування пацієнтів із патологічним вростанням нігтьової пластини за наявності фонового ЦД 2-го типу. Прооперовані 23 хворі (14 чоловіків та 9 жінок віком 55–80 років) із врослим оніхогрифозом на тлі ЦД, діабетичної мікро- та макроангіопатії (проспективний матеріал, основна група), оніхогрифозом та вторинною інкарнацією нігтя першого пальця (галлюкса) стопи і множинним деструктивним мікотичним ураженням інших нігтьових пластин обох стоп. Інші 15 осіб з оніхогрифозом галлюкса та грибковими ураженнями інших нігтів становили контрольну групу. Тривалість клінічно маніфестуючого мікотичного процесу нігтів у всіх досліджених випадках становила понад 5 років. Результати. Піднігтьовий гіперкератоз і дерматофітома, з однієї сторони, викликають компресію центральної частини нігтя, епоніхеальні краї вростали у білянігтьові валики — формувався вторинний врослий ніготь; з іншої — внаслідок постійної компресії наступала деструкція центральної частини нігтьового ложа — цей процес є типовим для 32 (84,32 %) спостережень. Конгломерат нігтьової пластини, піднігтьового гіперкератозу та трихофітоми остаточно кальцинував, формуючи оніхогрифоз із деформацією та вторинним вростанням нігтя. Мікотично-асоційовану гостру гнійну патологію у хворих основної групи підтверджено в 13 пацієнтів (34,21 % від загальної вибірки, 52 % випадків) в основній групі та в 5 хворих (13,16 % від загальної вибірки, 30 % випадків) — у контрольній. Системну ад’ювантну пульс-терапію 400 мг ітраконазолу проводили протягом двох днів до первинного оперативного лікування та протягом перших трьох днів післяопераційного періоду. Санацію інших змінених нігтів для запобігання мікотичній реінфекції здійснювали циклопіроксвмісним лаком. Видалення інших гіперкератозно змінених нігтів із трихофітомою виконували через оніхолізовані структури окремими послідовними етапами під прикриттям окремих «пульсів» терапії ітраконазолом. У хворих на ЦД 2-го типу (основна група) із поліоніхомікозом і трихофітійним оніхогрифозом із вторинною інкарнацією краю нігтя спостерігали вірогідно значиме зменшення показників НОМА-індексу функції β-клітин та збільшення параметрів НОМА-індексу інсулінорезистентності (9,51 ± 1,90 — в основній групі та 4,12 ± 1,12 — у групі контролю, р < 0,01). Підвищений рівень загального холестерину понад 5,18 ммоль/л спостерігався у всіх пацієнтів основної групи — 7,28 ± 0,07 ммоль/л та в половини випадків у контрольній — 5,45 ± 0,12 ммоль/л, також підтверджено девіації лабораторних показників холестерину ліпопротеїнів низької та високої щільності. Висновки. Вважаємо, що перевагу слід надавати малотравматичному видаленню нігтів через оніхолізовані структури, зокрема після такого втручання у хворих на цукровий діабет терміни загоєння (кіркування) операційних ран становили 16–23 дні (середня тривалість загоєння — 19 днів) та наближалися до показників у групі контролю; у пацієнтів із ЦД та класичною оніхектомією ці показники становили відповідно 24–30 днів (середня тривалість загоєння — 26 днів), у групі контролю — 14–22 дні (середня тривалість загоєння — 18 днів).
Актуальность. Среди патогенетических звеньев, приводящих к росту вероятности возникновения и развития микозов стопы и онихомикозов у больных сахарным диабетом (СД), выделяют патологию сосудистой и нервной систем, нарушения гликолиза, приводящие к снижению энергетического обеспечения клеток кожи и изменениям в обмене веществ, нарушениям функций кожи, детерминируют быстрое прогрессирование и хроническое течение микоза. Цель работы: исследовать некоторые особенности течения микотически-ассоциированной патологии и лечения, включая оперативное удаление ногтей у больных онихогрифозом с вторичным врастанием на фоне СД. Материалы и методы. За пятилетний период нами обследовано и пролечено 38 больных онихогрифозом. Изучены особенности течения патологического процесса для создания оптимальной схемы комплексного лечения пациентов с патологическим врастанием ногтевой пластины при наличии фонового СД 2-го типа. Прооперированы 23 больных (14 мужчин и 9 женщин в возрасте 55–80 лет) с вросшим онихогрифозом на фоне СД, диабетической микро- и макроангиопатии (проспективный материал, основная группа), онихогрифозом и вторичной инкарнацией ногтя первого пальца (галлюкса) стопы и множественным деструктивным микотическим поражением других ногтевых пластин стоп. Остальные 15 человек с онихогрифозом галлюкса и грибковыми поражениями других ногтей составляли контрольную группу. Продолжительность клинически манифестирующего микотического процесса ногтей во всех исследованных случаях составляла более 5 лет. Результаты. Подногтевой гиперкератоз и дерматофитома, с одной стороны, вызывали компрессию центральной части ногтя, эпонихеальные края врастали в околоногтевые валики — формировался вторичный вросший ноготь; в результате постоянной компрессии наступала деструкция центральной части ногтевого ложа — этот процесс является типичным для 32 (84,32 %) наблюдений. Конгломерат ногтевой пластины, подногтевого гиперкератоза и трихофитомы окончательно кальцинировал, формируя онихогрифоз с деформацией и вторичным врастанием ногтя. Микотически-ассоциированная острая гнойная патология у больных основной группы диагностирована у 13 пациентов (34,21 % от общей выборки, 52 % случаев) в основной группе и у 5 больных (13,1 % от общей выборки, 30 % случаев) — в контрольной. Системную адъювантную пульс-терапию 400 мг итраконазола проводили в течение двух дней до первичного оперативного лечения и в течение первых трех дней послеоперационного периода. Санацию других измененных ногтей для предотвращения микотической реинфекции осуществляли циклопирокссодержащим лаком. Удаление других гиперкератоидно измененных ногтей с трихофитомой выполняли через онихолизированные структуры отдельными последовательными этапами под прикрытием отдельных «пульсов» терапии итраконазолом. У больных СД 2-го типа (основная группа) с полионихомикозом и трихофитийным онихогрифозом со вторичной инкарнацией края ногтя наблюдали достоверно значимое уменьшение показателей НОМА-индекса функции β-клеток и увеличение параметров НОМА-индекса инсулинорезистентности (9,51 ± 1,90 — в основной группе и 4,12 ± 1,12 — в группе контроля, р < 0,01). Повышенный уровень общего холестерина свыше 5,18 ммоль/л наблюдался у всех пациентов основной группы — 7,28 ± 0,07 ммоль/л и в половине случаев контрольной — 5,45 ± 0,12 ммоль/л, также констатированы девиации лабораторных показателей холестерина липопротеинов низкой и высокой плотности. Выводы. Считаем, что преимущество следует предоставлять малотравматическому удалению ногтей через онихолизированные структуры, в частности, после такого вмешательства у больных СД сроки заживления операционных ран составляли 16–23 дня (средняя длительность заживления — 19 дней) и приближались к показателям в группе контроля; у пациентов с СД и классической онихэктомией эти показатели составляли соответственно 24–30 дней (средняя длительность заживления — 26 дней), в группе контроля — 14–22 дня (средняя длительность заживления — 18 дней).
Background. The pathogenetic links leading to increased risk of occurrence and development of feet mycosis and onychomycosis in diabetic patients include the cardiovascular and nervous system pathology, glycolysis disorders, resulting in lower energy supply of skin cells and changes in metabolism, skin dysfunction, determining rapid progression and chronic mycosis. Objective: to research certain peculiarities of mycosis-associated pathology and treatment, including surgical removal of nails for patients with onychogryphosis and recurrent ingrown with underlying diabetes mellitus (DM). Materials and methods. During five-year period we examined and treated 38 patients with onychogryphosis. The paper provides the research of the features of the pathological process to create the optimal scheme of complex treatment of patients with abnormal ingrowing of the nail plate with underlying diabetes mellitus type 2. Surgery was performed in 23 patients (14 males and 9 females aged 55–80 years old) with ingrown onychogryphosis and underlying diabetes mellitus, diabetic micro- and macroangiopathy (prospective material, treatment group), and onychogryphosis and recurrent incarnation of toe nail (hallux) and multiple destructive mycotic lesions of other nail plates of both feet. Other 15 people with onychogryphosis of the toe (hallux) and fungus of other nails were included into the control group. The duration of clinically-manifesting nail mycotic process in all studied cases exceeded 5 years. Results. On one side the subungual hyperkeratosis and dermatophytosis caused compression of the central part of the nail, epionychium edges ingrew to periungual walls thus recurrent ingrown nail was formed; on the other side, constant compression caused destruction of the central part of the nail bed; this process is typical for 32 (84.32 %) cases. Conglomerate of nail plate and subungual hyperkeratosis and trichophytosis calcinated completely, forming onychogryphosis with deformation and recurrent nail ingrowth. Mycosis-associated acute purulent pathology was confirmed for 13 patients of treatment group (34.21 % of the total sample; 52 % cases) and, respectively, for 5 patients of control group (13.16 % of the total sample; 30 % cases). Systemic adjuvant pulse therapy with 400 mg itraconazole was applied during two days till the initial surgical treatment and during the first three days of the postoperative period. Remediation of other affected nails in order to prevent mycosis reinfection was carried out with ciclopirox lacquer. Removal of other nails affected by hyperkeratosis with trichophytosis was performed through onycholysis by separate successive stages where certain pulses of therapy were supported with itraconazole. Significant decrease of HOMA-index of β-cell function and increase of HOMA-index of insulin resistance (9.51 ± 1.9 in treatment group and 4.12 ± 1.12 in the control group; p < 0.01) were detected for patients with type 2 DM (treatment group) with multiple onychomycosis and trichophytosis onychogryphosis, with recurrent incarnation of the nail edge. Elevated total cholesterol over 5.18 mmol/l was detected for all patients of the basic group, i.e., 7.28 ± 0.07 mmol/l, and 5.45 ± 0.12 mmol/l for the half of the control group; there is also confirmed the deviation of laboratory parameters of low and high density lipoprotein cholesterol. Conclusions. We believe that preference should be given to less traumatic removal of nails through onycholysis, particularly after such treatment the diabetic patients had healing time of operative wound (crust formation) equal to 16–23 days (average healing duration was 19 days) and had the indices approaching to those in the control group; indices in the patients with diabetes mellitus and classical nail removal (onicectomia) were 24–30 days (average healing duration was 26 days), indices in the control group were 14–22 days (average healing duration was 18 days).
Статтю опубліковано на с. 58-65
Вступ
Загальний ризик розвитку оніхомікозу при ендокринній патології, згідно з даними літератури, у 2,77 раза перевищує аналогічний показник серед інших хворих [2, 3, 7, 12]. Поширеність мікозів стопи й оніхомікозів серед пацієнтів із цукровим діабетом (ЦД) та облітеруючим ураженням артерій нижніх кінцівок значно більша, ніж у хворих загальної популяції [11–13, 19]. За даними більшості європейських клінік, частота оніхомікозів у пацієнтів із ЦД на 2–13 % перевищує поширеність грибкових уражень в осіб без ендокринної патології [2, 6, 10]; іншими дослідженнями відзначено, що серед хворих із компенсованим ЦД поширеність мікозу та оніхомікозу стоп становить відповідно 17 і 12 %, а серед пацієнтів загальної популяції — 8 і 11 % [9, 12, 13]. Первинні діабетичні зміни нігтів — поперечні смуги Бо виявлені в 12–23 % хворих, у половині випадків ЦД 2-го типу ми виявили різко виражені поздовжні борозни (хворі віком понад 45 років) [5, 8, 9], також під час прогресуючого погіршення стану описані горбоподібні випуклості й заглиблення на поверхні нігтьової пластинки, оніхолізис і відторгнення нігтів [1, 12, 13]. Вторинні зміни виникають на грунті невритів та нефропатій, зокрема діабетичної полінейропатії, та можуть бути сприятливими факторами щодо розвитку оніхомікозу [4, 14–16].
Етіологічними чинниками хронічної пароніхії найчастіше є гриби роду Candіdа, а також деякі бактерії, як, наприклад, Staphylococcus aureus або Pseudomonas; спостерігаються також змішані інфекції на фоні інсулінорезистентності (ІР), ЦД та інших облітеруючих захворювань артерій [4, 15, 16], хронічних місцевих порушень кровообігу та інервації [18, 20, 21]. Характерний рецидивний перебіг захворювання без вираженого запалення та посилення больового синдрому [20, 21, 25]. Важливою ознакою є відсутність оніхеальної кутикули у зв’язку з прогресивним її відшаруванням від нігтя [18, 25]. Хронічна пароніхія нерідко призводить до ураження проксимальної частини нігтя, що проявляється смужкою оніхолізису вздовж бічного краю нігтя або наявністю поперечних борозен, які, зі свого боку, сприяють інфікуванню трихофітонами — основними збудниками деструктивного оніхомікозу [9, 12, 13]. Найчастіше патогенні грибки потрапляють у структури нігтя з-під дистального або латерального краю нігтьової пластинки.
Так виникають піднігтьові форми оніхомікозу [1, 4, 8, 9]. Диференційовано три варіанти мікотичного ураження нігтя, асоційованого з його інкарнацією [12, 13]: нормотрофічний оніхомікоз — форма нігтя не змінена, у товщі жовто-бурі плями; атрофічний — ніготь кришиться, іноді майже повністю зруйнований; гіпертрофічний — ніготь потовщений, кришиться, зміненого кольору. Нігтьове ложе відповідає на контамінацію прискореною проліферацією клітин, формуванням піднігтьового гіперкератозу та оніхогрифозу — термінальним ороговінням нігтя з гіперкератозом та деформацією (рис. 1). Серед патогенетичних ланок, що призводять до прогресування мікозів стопи та оніхомікозів у хворих на ЦД, виділяють вторинну патологію кровообігу та нейротрофічні зміни, порушення гліколізу, що призводять до зниження енергетичного забезпечення клітин шкіри та змін в обміні речовин, детермінують разом з іншими чинниками девіації інтенсивності запальної реакції, швидке прогресування та хронічний перебіг мікозу [4, 5, 14, 15].
/58-65/59-1.jpg)
Відшарування нігтя (оніхолізис) може супроводжуватися запаленням оточуючих тканин, піднігтьовим гіперкератозом. Диференційовано 5 основних етіологічних різновидів оніхолізису [12, 13]: 1 — травматичний; 2 — при шкірних захворюваннях (псоріаз, екзема, атопічні дерматози та дерматити); 3 — системний оніхоліз (як прояв фонової патології нервової, серцево-судинної, травної систем); 4 — спричинений ендокринними порушеннями (при гіпотиреозі, ЦД); 5 — мікотично-асоційований, мікотичний і бактеріальний інфекційний оніхолізис (найчастіше виникає при піднігтьовому панариції; рубро-, епідермофітії). Піднігтьовий гіперкератоз та дерматофітома викликають компресію центральної частини нігтя з вростанням країв у білянігтьові валики — формується вторинний врослий ніготь — інкарнація (вростання) нігтя або вторинний оніхокриптоз [8, 22, 23]. Процес посилюється, нігтьова пластинка деформується, товщина її прогресивно збільшується, що затрудняє обрізання та інші косметологічні та малотравматичні заходи [18, 20, 21], тому можливим є лише хірургічне видалення. На збільшення тривалості очищення ран після оніхектомії та їх епітелізації впливають патогенетичні ланки ЦД, фонова ІР [4, 7, 10, 15, 16]. Також для ЦД 2-го типу характерні гіперглікемія [2], ендотеліальна дисфункція [4, 14], порушення коагуляційних властивостей крові [15, 16]. Випадки деструктивного оніхомікозу та вростання нігтя (оніхокриптозу) у хворих на ЦД повинні трактуватися як діабетична стопа [7]; успіх лікування залежить не тільки від адекватного оперативного втручання, але й від адекватного ведення післяопераційного періоду.
Мета роботи: дослідити деякі особливості перебігу мікотично-асоційованої патології та лікування, включаючи оперативне видалення нігтів, у хворих на оніхогрифоз із вторинним вростанням на тлі цукрового діабету.
Матеріали та методи
За п’ятирічний період нами обстежено та проліковано 38 хворих на оніхогрифоз. Вивчено особливості перебігу патологічного процесу для створення оптимальної схеми комплексного лікування пацієнтів з патологічним вростанням нігтьової пластини при наявності фонового ЦД 2-го типу. Прооперовано 23 хворі (14 чоловіків та 9 жінок віком 55–80 років) на врослий ніготь на тлі ЦД, діабетичної мікро- та макроангіопатії (проспективний матеріал, основна група), оніхогрифоз і вторинну інкарнацію нігтя першого пальця — галлюкса стопи (клінічно домінуюча та маніфестуюча больовим синдромом патологія) [11, 22–25] і множинне деструктивне мікотичне ураження інших нігтьових пластин обох стоп. Інші 15 осіб з оніхогрифозом галлюкса та грибковими ураженнями інших нігтів становили контрольну групу. Тривалість клінічно маніфестуючого мікотичного процесу нігтів у всіх досліджених випадках становила понад п’ять років. Комплексне лікування проводили з урахуванням патологічних змін нігтьових пластинок та епоніхеального валика згідно з рекомендаціями поєднання хірургічних втручань та антимікотичної терапії [17–19]. Переведення на простий інсулін [7, 15] застосовано в семи пацієнтів основної групи.
Фотографування операційного матеріалу в післяопераційному періоді здійснювали цифровими камерами Konica Minolta DiMAGE Z3 і Fujifilm E900 9,0 MP. Динамічна фотофіксація макроскопічних змін у процесі лікування (для візуального підтвердження динаміки загоєння ран і проспективного аналізу ефективності лікування й особливостей перебігу післяопераційного періоду) проводилася дзеркальною фотокамерою Fujifilm E900 9,0 MP з опрацюванням отриманих даних програмним забезпеченням Inkscape GNU.
Статистичний аналіз проведено за допомогою програмного забезпечення Microsoft Excel 2007 офісного пакета Microsoft Office 2007.
Результати
Для піднігтьового гіперкератозу було характерне зливне ураження субоніхеального простору з формуванням піднігтьової дерматофітоми (трихофітоми) — псевдопухлинного утворення, що складалося з епітелізованих ділянок гіперкератозу, кальцинованих гіперкератоїдних мас та організованих мікроабсцесів, що містили друзи патогенних грибів. Нами підтверджено, що уважна оцінка змін нігтьової пластинки — характеру її дегенеративних змін, консистенції, забарвлення, стану нігтьового ложа, нігтьових валиків, кутикули, шкіри пальців, долонь, підошов, міжпальцевих складок; кількості уражених нігтів на ногах і руках, послідовності та симетричності ураження нігтів на верхніх і нижніх кінцівках — сприяє адекватній емпіричній етіологічній діагностиці оніхомікозу. Піднігтьовий гіперкератоз та дерматофітома викликали компресію центральної частини нігтя, епоніхеальні краї вростали в білянігтьові валики — формувався вторинний врослий ніготь [10, 25, 27–29]; також унаслідок постійної компресії виникала та прогресувала вогнищева деструкція центральної частини нігтьового ложа [27, 28] — цей процес був типовим для 32 (84,32 %) спостережень. Конгломерат нігтьової пластини, піднігтьового гіперкератозу та дерматофітоми (трихофітоми) остаточно кальцинував, формуючи оніхогрифоз із деформацією та вторинним вростанням нігтя [11, 25].
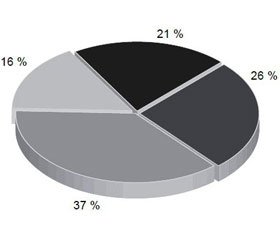
Нами диференційовано три варіанти дерматофітоми [12, 13, 25]: передню центральну — з узуруванням до 25 % площі нігтя, субтотальну — від 25 до 70 % (без захоплення росткової зони), тотальну — від 70 до 90 % (з ураженням росткової зони нігтя). Важливе значення в діагностиці збудників оніхомікозів має мікробіологічна діагностика, однак вона не завжди є доступною, знання клінічних особливостей оніхомікозів різної етіології має дуже велике, а інколи і вирішальне значення для вибору раціонального методу лікування [12, 13]. Аналіз субоніхеального зскрібка при оніхомікотичних ураженнях із вторинною інкарнацією нігтя (рис. 2) дозволив констатувати переважання дерматофітів (червоної трихофітії), у 21 % випадків — в асоціації з пліснявими та дріжджоподібними грибами.
/58-65/60-1.jpg)
Наявність мікотично-асоційованого піднігтьового панарицію діагностовано в семи хворих на ЦД та оніхогрифоз, у чотирьох осіб цієї ж групи підтверджено епоніхеальний абсцес, у інших двох пацієнтів — гнійну пароніхію. У контрольній групі епоніхеальний абсцес в ділянці вростання діагностовано в п’яти пацієнтів. Таким чином, мікотично-асоційовану гнійну патологію у хворих основної групи підтверджено в 13 пацієнтів (34,21 % від загальної вибірки, 52 % випадків) в основній групі та в п’яти хворих (13,16 % від загальної вибірки, 30 % спостережень) — у контрольній.
Системну ад’ювантну пульс-терапію 400 мг ітраконазолу проводили протягом двох днів до первинного оперативного лікування — санації основних оніхеальних уражень з інкарнацією нігтя (рис. 3) та протягом перших трьох днів післяопераційного періоду. Санацію інших змінених нігтів для запобігання мікотичній реінфекції здійснювали циклопіроксвмісним лаком [19]. Видалення інших гіперкератозно змінених нігтів із трихофітомами виконували через оніхолізовані структури послідовними етапами під прикриттям окремих системних «пульсів» терапії ітраконазолом [13–15].
/58-65/61-1.jpg)
У пацієнтів основної групи спостерігали збільшення індексу ІР; основних параметрів, що характеризують ІР [15, 16, 20, 21]. У хворих на ЦД 2-го типу (основна група) із поліоніхомікозом та трихофітійним оніхогрифозом із вторинною інкарнацією краю нігтя спостерігали вірогідне значиме зменшення показників НОМА-індексу функції β-клітин [15, 16] та збільшення параметрів НОМА-індексу ІР (9,51 ± 1,90 — в основній групі та 4,12 ± 1,12 — у групі контролю, р < 0,01). У групах хворих із ЦД 2-го типу зафіксовані вірогідні сильні позитивні кореляційні зв’язки між усіма показниками вуглеводного обміну: глюкози з інсуліном (r = 0,52; р < 0,01), з індексом НОМА (r = 0,69; р < 0,01), із глікованим гемоглобіном (r = 0,76; р < 0,001); інсуліну з індексом НОМА (r = 0,74; р < 0,01) та глікованим гемоглобіном (r = 0,65; р < 0,01); індексу НОМА з глікованим гемоглобіном [15] (r = 0,69; р < 0,01).
У пацієнтів із ЦД застосовано два варіанти хірургічного втручання. Перевагу надавали малотравматичній ексцизії нігтя [1–3, 8, 29, 30]. Видалення оніхогрифозно зміненої нігтьової пластини через оніхолізовані структури малотравматичним способом [6–8] проведено 13 хворим. Після підготовки операційного поля та обкладання його стерильним матеріалом на проксимальну частину пальця накладали турнікет та виконували провідникову анестезію. У зоні піднігтьового гіперкератозу по дистальному краю нігтя візуалізували найменш ригідну, розм’якшену ділянку з вираженим оніхолізисом, через яку відділяли нігтьову пластину, відсепаровуючи та припіднімаючи її распатором.
Зафіксувавши уражений палець за ділянку турнікування після мобілізації основної частини нігтя та повного проходження інструментом ділянки піднігтьового гіперкератозу, фіксували мобілізовану оніхолізовану пластину за дистальний кінець, тупим шляхом вилущували її від нігтьового ложа до ретроніхеального (заднього нігтьового) валика, припіднімаючи у проксимальному напрямку, та видаляли. Візуалізували оголене нігтьове ложе із залишками гіперкератоїдних нашарувань дерматофітоми в дистальній частині та гіперкератозів біля епоніхеальних структур (рис. 4). Останні санували ложечкою Фолькмана, видаляючи патологічні елементи вишкрібанням. Прицільно коагулювали росткову зону та матрикс нігтя — виконували парціальну маргінальну матриксектомію в ділянці вростання (ПММвДВ) [29–31]. Нігтьове ложе санували Н2О2 та розчином бетадину, накладали антисептичну пов’язку. Післяопераційних ускладнень відзначено не було.
/58-65/62-1.jpg)
Іншим 10 особам, хворим на ЦД, після блокоподібного видалення патологічно змінених епоніхеальних тканин [1] здійснено класичне видалення оніхогрифозних врослих нігтів [8]; аналогічним чином нижчеописаним способом хірургічне вилучення нігтьових пластин застосовано в контрольній групі. Виконували ретроніхеальні контрлатеральні розтини Канавела [1, 7]. У ділянці інкарнації ретроніхеальний лінійний розтин продовжували півмісяцево в дистальному напрямку на епоніхеальний валик, висікаючи останній тотально до візуалізації краю нігтя. Тупим та гострим шляхом формували канал, распатором послідовними рухами відділяли оніхогрифозно змінену нігтьову пластину у контрлатеральному напрямку [25, 27], протилежному стороні вростання. Нігтьову пластину сильно фіксували затискачем та видаляли. Виконували ПММвДВ [29, 31]. Накладали асептичну пов’язку. Перев’язки виконували через день із розчином полівідону йоду, після повного заживлення/кіркування рани застосовували антимікотичну мазь — лінімент тербінафіну [17, 19, 26] до повного відростання нігтів.
Нами констатовано такі девіації лабораторних показників ліпідного обміну [4, 5, 14, 15]: підвищений рівень загального холестерину понад 5,18 ммоль/л спостерігався у всіх пацієнтів основної групи — 7,28 ± 0,07 ммоль/л та в семи пацієнтів (половина випадків) контрольної групи — 5,45 ± 0,12 ммоль/л; рівень холестерину ліпопротеїнів низької щільності становив понад 3,0 ммоль/л у хворих основної групи — 3,37 ± 0,22 ммоль/л, у хворих групи контролю — 3,23 ± 0,14 ммоль/л. Концентрація холестерину ліпопротеїнів високої щільності у хворих основної групи становила 1,36 ± 0,09 ммоль/л, у хворих групи контролю — 1,08 ± 0,07 ммоль/л.
Обговорення
При порівнянні результатів первинного комплексного лікування в пацієнтів основної та контрольної груп спостерігалася виражена різниця термінів загоєння оніхоектомічних ран. У хворих на ЦД, яким застосована малотравматична оніхоектомія, терміни загоєння (кіркування) операційних ран становили 16–23 дні (середня тривалість загоєння — 19 днів); у пацієнтів із ЦД та класичною оніхектомією ці показники становили відповідно 24–30 днів (середня тривалість загоєння — 26 днів), у групі контролю — 14–22 дні (середня тривалість загоєння — 18 днів); тобто в пацієнтів із ЦД 2-го типу, яким здійснено малотравматичну оніхоектомію через оніхолізовані структури, терміни загоєння (кіркування) оніхектомічних ран були меншими та наближалися до показників у осіб групи контролю з нормальною глікемією, хворих на деструктивний поліоніхомікоз, оніхогрифоз із вторинним врослим нігтем.
Ранніх ускладнень після проведення комплексного лікування відзначено не було. Аналіз причин рецидивування вростань у пізньому післяопераційному періоді виявив ряд закономірностей. Найбільш часто (у понад половини випадків рецидивів) повторній інкарнації сприяло використання хірургами простого видалення нігтьової пластини. Причинами реоніхокриптозу були інтраопераційні пошкодження нігтьового ложа під час мобілізації нігтя, недоліки висічення патологічно зміненого епоніхія та матриксектомії, травми ділянки операції в ранньому післяопераційному періоді, недотримання рекомендацій щодо недопустимості носіння вузького (тісного) взуття, недотримання рекомендацій лікаря з приводу корекції ортопедичної патології [20, 21], рецидив оніхомікозу. Дослідження показали, що видалення нігтів, доповнене висіченням патологічно змінених епоніхеальних валиків із частковою ПММвДВ, є операцією вибору та оптимальним способом хірургічної корекції ряду патологічних станів. До них ми відносимо: оніхомікоз; комбіноване ураження: вростання нігтьової пластини та вроджена чи набута деформація нігтя чи його ложа; поєднане ураження — оніхокриптоз та піднігтьовий абсцес або гнійна пароніхія, епоніхеальний абсцес; випадки наявності одночасного вираженого вторинного двостороннього вростання нігтьової пластини в медіальний та латеральний епоніхеальні валики.
Висновки
1. Оніхогрифоз, піднігтьовий гіперкератоз та дерматофітома внаслідок компресії центральної частини нігтя детермінують вростання країв у білянігтьові валики з розвитком вторинної інкарнації нігтя; аналіз субоніхеального зскрібка при оніхомікотичних ураженнях із вторинною інкарнацією нігтя дозволив констатувати переважання дерматофітів (червоної трихофітії), у 74 % випадків виявлено асоціації мікотичних збудників.
2. У хворих на ЦД 2-го типу (основна група) із поліоніхомікозом та трихофітійним оніхогрифозом із вторинною інкарнацією краю нігтя спостерігали вірогідно значиме зменшення показників НОМА-індексу функції β-клітин та збільшення параметрів НОМА-індексу ІР (9,51 ± 1,90 — в основній групі та 4,12 ± 1,12 — у групі контролю, р < 0,01).
3. Підвищений рівень загального холестерину понад 5,18 ммоль/л спостерігався у всіх пацієнтів основної групи — 7,28 ± 0,07 ммоль/л та в половині випадків конт–рольної групи — 5,45 ± 0,12 ммоль/л, також стверджено девіації лабораторних показників холестерину ліпопротеїнів низької та високої щільності.
4. Вважаємо, що перевагу слід надавати малотравматичному видаленню нігтів через оніхолізовані структури; після такого втручання у хворих на цукровий діабет терміни загоєння (кіркування) операційних ран становили 16–23 дні (середня тривалість загоєння — 19 днів) та наближалися до показників у групі контролю; у пацієнтів із діабетом та класичною оніхектомією ці показники становили відповідно 24–30 днів (середня тривалість загоєння — 26 днів), у групі контролю — 14–22 дні (середня тривалість загоєння — 18 днів).
5. У пацієнтів застосовано пульс-терапію ітраконазолом, видалення змінених нігтьових пластинок із застосуванням у післяопераційному періоді циклопіроксвмісного лаку та тербінафіновмісної мазі, що детермінувало достатньо успішне елімінування мікотичної флори та регресування патологічного процесу — таку схему лікування рекомендуємо застосовувати при тяжких резистентних випадках поліоніхомікозу.
Перспективи подальших досліджень. Схеми комплексного лікування ускладненого поліоніхомікозу у хворих на цукровий діабет потребують подальших досліджень, що є перспективними щодо створення протоколів надання медичної допомоги згідно з вимогами доказової медицини.
Конфлікт інтересів. Автори констатують відсутність конфлікту інтересів при підготовці статті.
Список литературы
1. Вергун А.Р. Поліетіологічні поєднані ураження нігтя: аналіз клінічних спостережень та особливостей амбулаторного хірургічного лікування / А.Р. Вергун // Acta Medica Leopoliensia. — 2005. — Т. 11, № 1. — С. 64-66.
2. Вергун А.Р., Кіт З.М., Вергун О.М. Стан деяких біохімічних показників ліпідного обміну у хворих на метаболічний синдром, деструктивний трихофітійний оніхомікоз, асоційований з врослим нігтем / А.Р. Вергун, З.М. Кіт, О.М. Вергун // Буковинський медичний вісник. — 2015. — Т. 19, № 4(76). — С. 31-35.
3. Емельянов Ю.Ф. О поражении ногтевых пластинок / Ю.Ф. Емельянов // Военно-медицинский журнал. — 1984. — № 3. — С. 68-69.
4. Кіт З.М. Порівняльна оцінка ліпідного спектру крові, L-аргініну, оксиду азоту та лептину у пацієнтів з артеріальною гіпертензією на фоні ожиріння та без нього / З.М. Кіт // Експериментальна та клінічна фізіологія і біохімія. — 2008. — № 1. — С. 56-59.
5. Комплексне лікування деструктивного ускладненого оніхомікозу (піднігтьового гіперкератозу) у хворих на метаболічний синдром / О.Н. Надашкевич, А.Р. Вергун, З.М. Кіт, О.М. Вергун // Інформаційний лист. — 2016. — № 8. — 4 с.
6. Котик В.В., Вергун А.Р. Оніхомікоз стопи: етіологічне та патогенетичне обгрунтування деяких хірургічних аспектів комплексного лікування / В.В. Котик, А.Р. Вергун // Практична медицина. — 2005. — Т. ХІ, № 3. — С. 27-33.
7. Кочев К.Н. Заболевания и повреждения стоп и их лечение / К.Н. Кочев. — М., 1953. — 127 с.
8. Кушта Ю.Ф., Вергун А.Р. Спосіб комплексного лікування поліоніхомікозу з хірургічним видаленням уражених нігтів, системною та місцевою антимікотичною терапією / Ю.Ф. Кушта, А.Р. Вергун. Патент України на корисну модель, 103731 U, МПК A61В 17/00, опубл. 25.12.2015 р.
9. Малишевская Н.П. Общеклиническое значение проблемы заболеваемости микозами стоп и их эффективного лечения (обзор) / Н.П. Малишевская // Лечаший врач: медицинский научно-практический журнал [Електронний ресурс]. — Режим доступа: http://www.lvrach.ru/2012/08/15435509/
10. Мелешевич А.В., Мелешевич М.В. Хирургическое лечение вросшего ногтя (руководство для хирургов) / А.В. Мелешевич, М.В. Мелешевич. — Гродно, 1993. — 80 c.
11. Птичий коготь (Онихогрифоз) [Електронний ресурс]. — Режим доступа: https://doc.ua/bolezn/ptichij-kogot-onihogrifoz
12. Сергеев А.Ю. Грибковые заболевания ногтей: 2-е изд-е / А.Ю. Сергеев. — М.: Общественная национальная академия микологии, 2007. — 164 с.
13. Сергеев Ю.В., Сергеев А.Ю. Онихомикозы. Грибковые инфекции ногтей / Ю.В. Сергеев, А.Ю. Сергеев. — М.: ГЭОТАР-Медиа, 2014. — 280 с.
14. Ускладнений оніхомікоз у хворих із метаболічним синдромом: клінічні аспекти девіацій лабораторних ознак ендотеліальної дисфункції та полігіповітамінозу / О.Н. Надашкевич, А.Р. Вергун, З.М. Кіт, О.М. Вергун // Міжнародний ендокринологічний журнал. — 2015. — № 5(69). — С. 116-120.
15. Хірургічне видалення нігтів та окремі особливості комплексного лікування деструктивного поліоніхомікозу, ускладненого вторинним вростанням нігтів у хворих на цукровий діабет 2-го типу / А.Р. Вергун, М.Р. Красний, Б.М. Паращук, О.М. Вергун // Буковинський медичний вісник. — 2016. — Т. 20, № 3(79). — С. 23-27.
16. Чернышева Е.Н., Панова Т.Н. Роль инсулинорезистентности в развитии преждевременного старения у пациентов с метаболическим синдромом / Е.Н. Чернышева, Т.Н. Панова // Современные исследования социальных проблем (электронный научный журнал). — 2013. — № 9(29). — www.sisp.nkras.ru
17. А double-blind, randomized study to compare the efficacy and safety of terbinafine (Lamisil®) with fluconazole (Diflucan®) in the treatment of onychomycosis / V. Havu, H. Heikkila, K. Kuokkanen [et al.] // Br. Dermatol. — 2001. — Vol. 142. — Р. 97-102.
18. Adamski Z., Kaszuba A. Dermatologia dla kosmetologów / Z. Adamski, A. Kaszuba. — Wrocław: Elsevier Urban & Partner, 2011. — 186 р.
19. Baran R., Feuithade M., Datry A. A randomized trial of amorolfine 5 % nail lacquer combined with oral terbinafine compared with terbinafine alone in the treatment of dermatophytic toenail onychomycoses affecting the matrix region / R. Baran, M. Feuithade, A. Datry [et al.] // Br. J. Dermatol. — 2001. — Vol. 142. — P. 1177-1183.
20. Błaszczyk-Kostanecka M., Wolska H. Dermatologia w praktyce / M. Błaszczyk-Kostanecka, H. Wolska. — Warszawa: Wydawnictwo Lekarskie PZWL, 2009. — 230 р.
21. Brotzman S.B., Wilk K.E. Rehabilitacja ortopedyczna, tom II, wyd. I pol. / S.B. Brotzman, K.E. Wilk // Wrocław: Elsevier Urban &Partner, 2007. — 120 с.
22. Chang Р. Onychogryphosis / Р. Chang // Our Dermatol Online. — 2011. — Vol. 2(4). — P. 227-228.
23. Chang P., Meaux T. Onychogryphosis: A Report of Ten Cases / P. Chang, T. Meaux // Skinmed. — 2015. — Vol. 13(5). — P. 355-359.
24. Chapeskie H., Kovac J.R. Case Series: Soft-tissue nail-fold excision: a definitive treatment for ingrown toenails / H. Chapeskie, J.R. Kovac // Can. J. Surg. — 2010. — Vol. 53. — P. 282-186.
25. Differential diagnosis for onychogryphosis [Електронний ресурс]. — Режим доступу. http://gulfdoctor.net/dermbase/differential.php?disease=Onychogryphosis
26. Efficacy and safety of a new single-dose terbinafine 1 % formulation in patients with tinea pedis (athlete’s foot): a randomissed, double-blind, placebo-controlled study / J.P. Ortonne, H.C. Korting, C. Viguie-Viguie-Vallanet [et al.] // J. Eur. Acad. Dermatol. Venerol. — 2006. — Vol. 20. — P. 1307-1313.
27. Long thick nails — onychogryphosis. [Електронний ресурс] — Режим доступу. http://ayrespodiatry.com/long-thick-nails-onychogryphosis/
28. Malformations of the index nails / T.P. Hussein, H.R. Brandt, T.V. Gabbi, M.M. Nico // Clin. Exp. Dermatol. — 2009. — Vol. 34. — Р. 890-391.
29. Randomized clinical trial of surgical technique and local antibio–tics for ingrowing toenail / A.M.C. Bos, M.W.A. van Tilburg, A.A. van Sorge [et al.] // Br. J. Surg. — 2007. — Vol. 94. — P. 292-296.
30. Yang K.C., Li Y.T. Treatment of recurrent ingrown great toenail associated with granulation tissue by partial nail avulsion followed by matricectomy with sharpulse carbon dioxide laser / K.C. Yang, Y.T. Li // Dermatol. Surg. — 2002. — Vol. 28, № 5. — P. 419-421.
31. Yin Z., Xu J., Luo D. A metaanalysis comparing long term recurrences of toenail onychomycosis after successful treatment with terbinafine versus itraconazole / Z. Yin, J. Xu, D. Luo // J. Dermatol. Treat. — 2012. — Vol. 23, № 6. — Р. 449-452.

/58-65/59-1.jpg)
/58-65/60-1.jpg)
/58-65/61-1.jpg)
/58-65/62-1.jpg)