Журнал «Медицина неотложных состояний» 1-2(32-33) 2011
Вернуться к номеру
Проблемы оказания неотложной помощи при артериальной гипертензии. Опыт применения препарата Эбрантил® в комплексной терапии осложненных гипертонических кризов
Авторы: Ильченко И.А., Лобойко К.Н., Таранец И.И., Никонов В.В., Областная клиническая больница — центр экстренной медицинской помощи и медицины катастроф, г. Харьков
Рубрики: Семейная медицина/Терапия, Медицина неотложных состояний
Версия для печати
В статье рассмотрены актуальные вопросы оказания неотложной помощи при гипертонических кризах. Отражены проблемы и проанализированы нерешенные вопросы оказания ургентной помощи. Приведены результаты применения новой инъекционной формы — препарата Эбрантил® (урапидил) для лечения больных с осложненными гипертоническими кризами в условиях отделения интенсивной терапии.
Артериальная гипертензия, гипертонический криз, лечение, неотложная помощь.
Гипертонический криз (ГК) — это одно из наиболее распространенных состояний, требующих ургентной помощи. По данным страховых компаний индустриально развитых стран, ГК составляют 25–28 % от общего количества случаев ургентных госпитализаций в отделения экстренной и неотложной помощи. В Москве и Санкт-Петербурге ГК является причиной вызова бригад скорой помощи в 20–25 % случаев [4, 9, 10].
Увеличение распространенности артериальной гипертензии (АГ) привело и к росту количества ГК. И если в странах Европейского союза (ЕС) отмечается уменьшение частоты развития кризовых состояний, что связано с улучшением лекарственной терапии АГ в течение последних 20 лет, то, к сожалению, в Украине ситуация обстоит иначе. В последние 5–10 лет, по данным МЗ Украины, отмечается тенденция не только к увеличению больных с АГ, но и к ее более тяжелому течению, что проявляется в увеличении частоты осложнений, в первую очередь цереброваскулярных. Повышение артериального давления (АД) рассматривается как независимый фактор риска развития различных сердечно-сосудистых заболеваний и их осложнений, таких как нарушение мозгового кровообращения, острый инфаркт миокарда (ОИМ), и является одной из причин частой инвалидизации и смерти больных [9, 10, 12, 14].
Развитие ГК определяется не только абсолютными или относительными цифрами систолического (САД) и диастолического (ДАД) давления, но также скоростью повышения АД, наличием сопутствующих сосудистых нарушений и органных поражений, связанных с АГ [15, 30].
В настоящее время в Украине понятие о ГК и их классификация приведены в соответствие с мировыми представлениями. ГК считаются все случаи резкого и значимого повышения АД, приведшие к ситуации, представляющей непосредственную опасность для больного. Основу для врачебной тактики в данном случае составляет не столько уровень АД или патогенетический механизм, приведший к его повышению, а возникшее осложнение и, соответственно, срочность врачебных мероприятий. В настоящее время все состояния, при которых требуется в той или иной степени быстрое снижение АД, подразделяют на две группы: с нарушением функции жизненно важных органов — осложненный ГК (ОГК), или hypertensive emergency, и без нарушения функций органов-мишеней — неосложненный ГК (НГК), hypertensive urgency. При этом абсолютный уровень повышения АД не является критерием диагноза ГК [5, 6].
Лечебная тактика зависит от вида ГК: в случае развития ОГК необходимо снизить АД в течение 1 часа, в случае же НГК скорость снижения АД должна быть более медленной — от нескольких часов до 1 суток [9, 20, 31].
Практически во всех странах мира в отношении АГ существуют четкие стандарты выбора лекарственной терапии, определены вопросы дополнительного обследования и классификации. В то же время рекомендации по оказанию неотложной помощи при ГК являются наиболее проблематичными [13, 31].
Это связано прежде всего с тем, что в практическом здравоохранении ГК по-прежнему имеют неоднозначную трактовку определения и еще большие индивидуальные различия в выборе лечебных мероприятий, основанных на устаревших представлениях, личном опыте и субъективных суждениях. В то же время в медицине чаще обсуждаются вопросы терапии хронической АГ, а лечение неотложных состояний, и в частности ГК, освещается недостаточно. Это связано, по-видимому, с тем, что аналогичным вопросам уделено недостаточно внимания даже в международных рекомендациях. Кроме того, международные стандарты лечения неотложных состояний существенно отличаются от традиционных отечественных представлений и более сложны для выполнения на практике, так как предполагают использование лекарственных препаратов или их форм, не получивших в Украине широкого распространения или даже не имеющих государственной регистрации. И если для выработки тактики долгосрочного лечения АГ стандарты и рекомендации основываются на результатах многочисленных проспективных клинических исследований, т.е. на принципах доказательной медицины, то в отношении непосредственной тактики для ряда неотложных состояний результаты долгосрочных наблюдений сегодня отсутствуют. Важно и то, что лечение неотложных состояний в большинстве случаев лежит за рамками только кардиологии как специальности и часто требует участия других специалистов, что еще более усложняет унификацию врачебной тактики [4, 28].
Первичной целью лечения ГК является не нормализация АД, а уменьшение его значений до таких пределов, в которых могут быть восстановлены ауторегуляторные механизмы [4].
При ОГК в большинстве случаев целевые уровни АД снижают лишь на 20–25 % от исходного, а в ряде случаев снижение АД в течение первых часов должно проводиться еще осторожнее [24, 25, 29].
В настоящее время классические представления об АД как о произведении сердечного выброса и сосудистого сопротивления не претерпели изменений и по-прежнему не отрицается тот факт, что для повышения АД необходимо либо увеличение сердечного выброса или внутрисосудистого объема жидкости, либо усиление вазоконстрикции, либо сочетание этих причин. Участие ренин-ангиотензиновой системы в повышении АД может быть различным: от основной роли, как при синдроме злокачественной АГ, до малозначительной при преобладании задержки натрия и воды, как при эклампсии [23–25, 28, 29].
В странах ЕС и США основополагающим считается подход к лечению пациентов с ГК на основании определения активности ренина плазмы (АРП). Если она высока, то наиболее эффективными препаратами будут иАПФ, АРА и БАБ. Если АРП низкая, то эффект достигается от применения диуретиков, альфа-блокаторов или АК. К сожалению, такой подход возможен при наличии достаточного количества времени и технической возможности для определения АРП, которая значительно ограничена в нашей стране [4, 7, 8, 18, 19].
Проблема выбора препарата для лечения больного с ГК осложняется еще и тем, что часто у пациентов, поступающих в ургентном порядке, вообще отсутствуют или крайне мало результатов обследования; не всегда и не во всех клиниках есть возможность быстро определить уровень АРП, катехоламинов, выполнить МРТ; в то время как клиническая ситуация требует принятия решения быстро [2, 3].
На наш взгляд, наиболее приемлема следующая тактика лечения больных с ГК:
1) выявить признаки, которые определяют степень срочности снижения АД и, по-возможности, установить непосредственную причину резкого повышения АД;
2) срочно определить уровень электролитов, креатинина сыворотки крови, клинические анализы крови и мочи, выполнить ЭКГ, при необходимости КТ головы;
3) акцентировать внимание на возможности расслаивающей аневризмы аорты, при которой тактика лечения меняется;
4) использовать по очереди лекарственные препараты, влияющие на различные звенья патогенеза. Наличие эффекта от терапии или его отсутствие может служить ориентиром соответствия лечения основному патогенетическому механизму повышения АД.
В качестве препаратов первой линии желательно использовать средства, блокирующие ренин-ангиотензиновую систему — иАПФ. Затем препарат смешанного действия — альфа- и бета-блокатор — для уменьшения возможной гиперактивности катехоламинов. Затем препарат, уменьшающий задержку жидкости в организме, — фуросемид. При этом порядок назначения препаратов может меняться в зависимости от индивидуальных особенностей пациента, клинической картины, наличия противопоказаний к использованию определенных лекарственных средств [18–20, 26].
При лечении ОГК желательно использовать гипотензивные средства, вводимые внутривенно. Преимуществом такого пути введения является возможность титрования скорости введения препарата в зависимости от снижения АД у конкретного больного и при развитии чрезмерного гипотензивного эффекта — уменьшить скорость введения препарата либо прекратить введение [20, 21, 23].
В дальнейшем при снижении АД до необходимых значений и его стабилизации дозу препарата, вводимого внутривенно, постепенно уменьшают и переходят на пероральное применение гипотензивных средств [20, 27].
Основными препаратами для лечения ОГК являются нитропруссид натрия, лабеталол, эсмолол, фенолдопам, никардипин, нитроглицерин, фуросемид, гидралазин, фентоламин, урапидил, клонидин, сульфат магния. Все эти препараты имеют свои показания и противопоказания, большую или меньшую приверженность врачей, зависящую от опыта, но эффективность их действия доказана временем [1, 16, 18, 22].
Чрезвычайно важно, чтобы при любых ургентных ситуациях снижение АД проводилось очень осторожно, гипотензивный процесс тщательно контролировался, темп снижения АД постоянно мониторировался [9, 17, 18].
Относительно недавно на отечественном рынке появился альфа-адреноблокатор урапидил, выпускающийся под торговым названием Эбрантил® (Nycomed, Германия). Препарат выпускается в двух лекарственных формах: в виде капсул и в ампулах по 25 и 50 мг.
Целью нашего исследования была оценка эффективности и переносимости препарата Эбрантил® в комплексном лечении больных с ОГК в условиях отделения реанимации и интенсивной терапии (ОРИТ).
Материал и методы
Исследование проводилось в ОРИТ Областной клинической больницы — центра экстренной медицинской помощи и медицины катастроф г. Харькова. Поскольку неврологическая патология наиболее часто отмечается при ОГК, эффективность использования препарата Эбрантил® оценивалась в комплексном лечении больных с ОГК с неврологическими осложнениями. В группу обследования вошли 14 больных: 9 мужчин и 5 женщин. Средний возраст больных составил 52,0 ± 3,5 года. В анамнезе у всех пациентов отмечалась гипертоническая болезнь (ГБ), длительность заболевания составляла 8,5 ± 2,5 года.
В зависимости от неврологической симптоматики больные с ГК распределились следующим образом: острая гипертензивная энцефалопатия (ОГЭ) — 4 пациента, внутримозговое кровоизлияние (ВК) — 5 пациентов, субарахноидальное кровоизлияние (САК) — 5 пациентов.
Включение Эбрантила® (урапидила) в комплексное лечение больных с осложненным гипертоническим кризом с острой гипертензивной энцефалопатией, внутримозговым кровоизлиянием и субарахноидальным кровоизлиянием было патогенетически обосновано. Предпосылками для этого служили патологические механизмы развития этих состояний.
Данные неврологические осложнения развиваются в результате нарушения ауторегуляторных механизмов, поддерживающих на постоянном уровне церебральный кровоток. Нарушение ауторегуляции тонуса артериол ведет к очаговой церебральной вазодилатации, локальной гиперперфузии, нарушению функционирования гематоэнцефалического барьера, экстравазации плазмы, тканевому ацидозу и развитию очагового или генерализованного менингоэнцефального отека. Одновременно происходят сосудистые повреждения, которые характеризуются фибриноидным некрозом стенки и пролиферацией гладкомышечных клеток интимы артериол. Активация коагуляционного каскада ведет к констрикции сосудов, интраваскулярному тромбообразованию, окклюзии и, таким образом, к формированию зон локальной гипоперфузии и церебральной ишемии [8, 11].
Целью лечения при ОГЭ является снижение АД на 20–25 % в течение первых 2–3 часов с более постепенным снижением в ходе следующих 48–72 часов [17, 19, 22, 27].
При ВК и САК единой точки зрения на тактику гипотензивной терапии нет. Многие аспекты рассматриваются с близких позиций. Проведение раннего активного гипотензивного лечения не предотвращает утяжеления или повторения кровоизлияния и не приводит к уменьшению вазогенного церебрального отека; напротив, увеличивает риск развития церебральной гипоперфузии и ишемизации мозга с усугублением неврологического дефицита. При данном состоянии необходимо крайне осторожно снижать АД; процесс должен тщательно контролироваться, ежечасно должна оцениваться неврологическая симптоматика, а при ее ухудшении снижение АД необходимо замедлить или прекратить [7, 8, 12, 19].
При САК у больных с хронической АГ большинство специалистов считает целесообразным снижение АД не более чем на 20 % в течение первых 24 часов. Некоторые клиницисты рекомендуют еще более осторожное снижение АД — на 5–20 % по сравнению с исходным. Ряд авторов не рекомендует снижать САД ниже 200 мм рт.ст. и ДАД — ниже 120 мм рт.ст., т.к. при более значительном снижении АД могут усиливаться ишемические повреждения ранее интактных отделов мозга [20, 22, 27, 28].
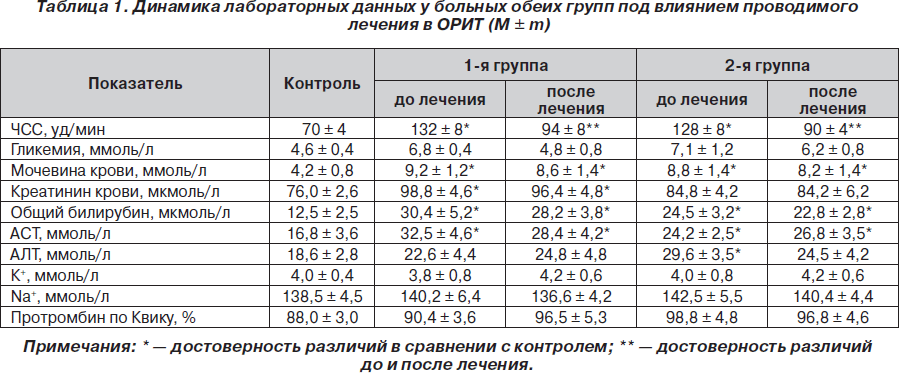
У всех обследованных больных, находившихся в ОРИТ, проводился ежедневный мониторинг лабораторных показателей: общеклинического анализа крови, количества тромбоцитов, коагулограммы, содержания мочевины, креатинина, аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ), общего билирубина и его фракций, альбумина, электролитов крови. Пациенты находились под постоянным мониторным наблюдением ЭКГ, АД, пульсоксиметрии, термометрии.
Проводимая неотложная терапия при ОГК включала применение Эбрантила® в комбинации с гипотензивными препаратами других классов (ганглиоблокаторами, АК, иАПФ, диуретиками), также с учетом имевшейся основной патологии назначались ноотропы, спазмолитики, противоотечные, метаболические препараты. Введение препаратов осуществлялось внутривенно (в/в) с помощью инфузомата, скорость введения зависела от уровня АД и клинического состояния больных.
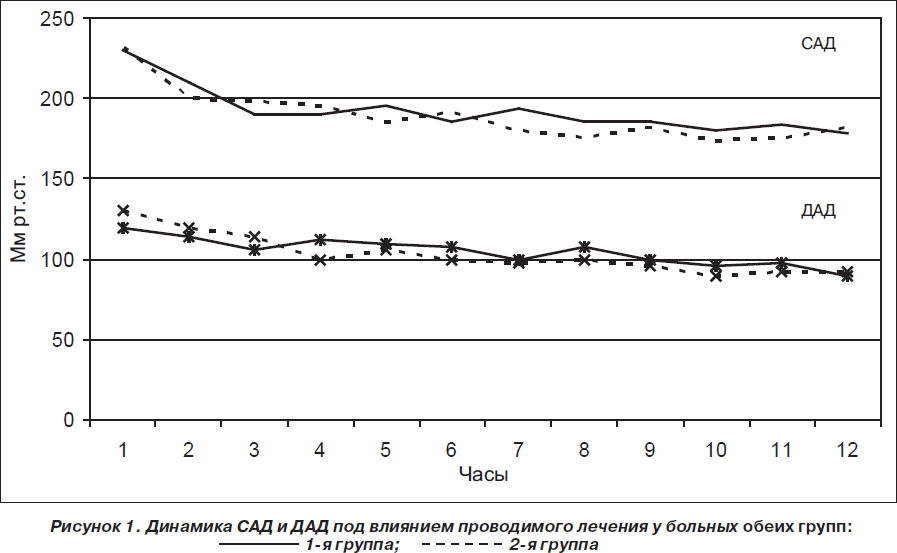
Нами были использованы две схемы гипотензивной терапии при ОГК с применением Эбрантила®, которые проводились в ОРИТ. Схемы лечения подбирались эмпирически в соответствии с имеющимися рекомендациями и корригировались в процессе лечения в зависимости от конкретной клинической ситуации. В соответствии с применявшимися схемами использования Эбрантила® были выделены 2 группы больных. Результаты лабораторных данных сопоставлялись с данными обследования 10 практически здоровых людей аналогичного пола и возраста (группа контроля). Первая схема лечения (1-я группа, 7 пациентов) предусматривала комбинированное применение Эбрантила® в комплексе с иАПФ энапом, который назначался в дозе 1,25 мг 4 раза в сутки. В данной схеме лечения Эбрантил® вводился по 25 мг 3 раза в сутки болюсно. Во второй схеме лечения (2-я группа больных, 7 пациентов) Эбрантил® использовался как основной гипотензивный препарат и назначался следующим образом: вначале препарат вводился в/в болюсно в дозе 25 мг, при этом АД снижалось на 5–10 % от исходного в течение первых 5 минут. Затем для поддержания стабильных уровней АД Эбрантил® вводился в/в с помощью инфузомата в следующей дозировке: 250 мг препарата разводились в 400 мл изотонического раствора хлорида натрия. Начальная скорость инфузии составляла 20–25 мл/ч. В дальнейшем скорость инфузии определялась по величине АД. В наших случаях скорость введения варьировала в пределах от 5 до 20 мл/ч.
Обе схемы лечения были достаточно эффективными и способствовали быстрому снижению АД. Скорость снижения АД регулировалась скоростью введения препарата, постоянным мониторированием состояния пациентов (рис. 1).
Длительность лечения в ОРИТ и парентерального введения препаратов составляла 3–5 суток. В дальнейшем больные после стабилизации состояния переводились на пероральный прием гипотензивных препаратов.
Необходимо отметить, что внутривенная инфузия Эбрантила® не сопровождалась увеличением ЧСС. При анализе лабораторных показателей у больных, которые получали Эбрантил®, не отмечено какого-либо влияния препарата на показатели свертывающей системы, электролитного спектра сыворотки крови, функциональные показатели деятельности печени, почек, уровень гликемии (табл. 1). При применении Эбрантила® не отмечено развития периферических отеков, аллергических реакций.
Выводы
При лечении ОГК дозы препаратов, скорость в/в инфузии, выбор препаратов и порядок их назначения должны подбираться строго индивидуально, в зависимости от конкретной клинической ситуации. Длительность применения препаратов зависит от нозологической патологии и ожидаемого результата.
Результаты проведенных исследований показали высокую эффективность применения препарата Эбрантил® в комплексном лечении больных с ОГК с неврологическими нарушениями в условиях ОРИТ.
Эбрантил® хорошо переносится и может сочетаться с гипотензивными препаратами других классов. Не было ни одного случая отмены препарата из-за возникших аллергических реакций или побочных явлений.
Одним из несомненных преимуществ препарата Эбрантил® является то, что он выпускается в инъекционной форме, что крайне ценно для его применения в условиях ОРИТ, в ургентных ситуациях, когда больные находятся в состоянии психомоторного возбуждения, с нарушением акта глотания, в коматозном состоянии.
В заключение хотелось бы отметить, что в лечении ГК еще не все вопросы выяснены окончательно. Прежде всего это связано с тем, что больные с неотложной патологией не являются оптимальными объектами для клинических исследований и отдаленные эффекты терапии изучены недостаточно. Большинство препаратов, которые эффективно используются в настоящее время не проходили тестирования в рандомизированных клинических исследованиях. Принятые схемы лечения во многом являются эмпирическими и основываются на известных патофизиологических механизмах, клиническом опыте и фармакологических свойствах препаратов.
В лечении больных с ГК необходимо руководствоваться целью не только снижения АД, а, прежде всего, уменьшения повреждения органов-мишеней. Выбор препарата должен основываться на имеющихся осложнениях, возможных побочных эффектах и патогенетических механизмах, лежащих в основе повышения АД.
1. Амосова Е.Н. Роль ингибиторов ангиотензин-превращающего фермента в лечении артериальной гипертензии. Спираприл (квадроприл) — новый препарат с улучшенной переносимостью // Укр. кардіол. журн. — 2001. — № 3 (додаток). — С. 15-20.
2. Ардашов В.Н., Фурсов А.Н., Конев А.В. Прогнозирование развития инфарктов мозга у больных гипертонической болезнью // Клиническая медицина. — М.: Медицина, 2004. — № 4. — С. 40-42.
3. Афанасьева Н.Л., Мордовин В.Ф., Ефимова Н.Ю. и др. Гипотензивная эффективность и церебропротективное влияние бета-блокатора метопролола // Рос. кардиол. журн. — 2005. — № 1. — С. 60-65.
4. Бабаджан В.Д. Неотложные состояния при артериальной гипертензии // Врач. практика. — 2000. — № 4. — С. 48-54.
5. Бобров В.О., Жарінов О.Й. Стандарти лікування артеріальної гіпертензії на основі досягнень «доказової медицини»: узгоджені та суперечливі позиції // Укр. кардіол. журн. — 2001. — № 3 (додаток). — С. 6-14.
6. Верещагин Н.В., Суслина З.А., Максимова М.Ю. Артериальная гипертония и цереброваскулярная патология: современный взгляд на проблему // Кардиология. — М.: Медиа-Сфера. — 2004. — Т. 44, № 3. — С. 4-8.
7. Винницкий В.А., Усатенко О.Г., Клименко О.И. Гипертоническая энцефалопатия: патогенетические особенности и лечебная тактика // Журнал практичного лікаря. — К.: Медицина України. — 2002. — № 1. — С. 20-22.
8. Голиков А.П. Дифференцированный подход к лечению гипертонических кризов у больных гипертонической болезнью в сочетании с ИБС под мониторным контролем АД и ЭКГ // ТОП-Медицина. — 2000. — № 9 (1). — С. 12-15.
9. Дядык А.И., Багрий А.Э. Артериальные гипертензии в современной клинической практике. — Донецк. — 2006. — 322 с.
10. Джоджуа А.Г., Грищенко С.В. Распространенность и выраженность прогностических признаков мозгового инсульта среди больных гипертонической болезнью // Международный медицинский журнал. — Харьков. — 2003. — Т. 9, № 2. — С. 42-47.
11. Ефимова И.Ю., Астанина И.А., Колодина М.В. Церебральная микроциркуляция и структурные изменения головного мозга при эссенциальной гипертонии // Клиническая медицина. — М.: Медицина, 2004. — № 12. — С. 16-18.
12. Задионченко В.С., Горбачева Е.В. Гипертонические кризы // РМЖ. — 2001. — № 9. — С. 628-658.
13. Кобалава Ж.Д., Гудков К.М. Гипертонические кризы: существуют ли реальные противоречия в классификации и лечении? // Сердце. — 2003. — № 2 (3). — С. 116-143.
14. Коц Я.И., Денисов Е.Н., Бахтияров Р.З., Маслова Н.В. Состояние вазорегулирующей функции эндотелия при гипертонической болезни и хронической сердечной недостаточности // Рос. кардиол. журн. — 2005. — № 3. — С. 14-20.
15. Люсов В.А., Евсиков Е.М., Ошнокова А.А. и др. Современные данные о клинике и патогенезе артериальной гипертензии тяжелого и злокачественного течения // Рос. кардиол. журн. — 2005. — № 4. — С. 6-19.
16. Макомела Н.М., Гулкевич О.В., Свищенко Е.П., Безродная Л.В. Состояние кровоснабжения головного мозга у больных с гипертонической болезнью под влиянием спираприла // Укр. кардіол. журн. — 2005. — № 5. — С. 68-74.
17. Мироненко Т.В., Перетятько С.Г. Острая гипертоническая энцефалопатия: принципы диагностики и лечения // Практична ангіологія — 2008. — № 6–8 (23–25). — С. 58-61.
18. Сіренко Ю.М. Лікування гіпертонічних кризів // Укр. кардіол. журн. — 2001. — № 3 (додаток). — С. 30-34.
19. Терещенко С.Н. Гипертонические кризы, современные принципы терапии // РМЖ. — 2009. — № 4 — С. 423-434.
20. Шляхто Е.В., Конради А.О. Лечение гипертонического криза: взгляд с позиций доказательной медицины // Качественная клиническая практика. — 2002. — № 2. — С. 75-84.
21. Blood Pressure Lowering Treatment Trialists Collaboration. Effects of different blood-pressure-lowering regimes on major cardiovascular events: results of prospectively-designed overviews of randomized trial // Lancet. — 2008. — Vol. 362. — P. 1527-1535.
22. Blumenfeld J.D., Laragh J.H. Management of hypertensive crises: the scientific basis for treatment decisions // Am. J. Hypertens. — 2001. — Vol. 14. — P. 1154-1221.
23. Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Sixth Report // Arch. Intern. Med. — 1997. — Vol. 157. — P. 2413-2459.
24. Laragh’s L. Lesson XXV: How to Mechanistically Diagnose and Correctly Treat a Hypertensive Crisis // AJH —2001. — Vol. 14., № 9, Part 1.
25. Mansoor A.F., Keefer H. The Dangers of Immediate-Release Nifedipine for Hypertensive Crises // Pharmacy Therapeutics. — 2002. — Vol. 27 (7). — P. 1123-1149.
26. Reboldi G., Angeli F., Cavallini C. et al. Comparison between angiotensin-converting enzyme inhibitors and angiotensin receptor blockers on the risk of myocardial infarction, stroke and death: a meta-analysis // J. Hypertens. — 2008. — Vol. 26. — P. 1282-1289.
27. Staesen J.A., Wang J. Blood-pressure lowering for the secondary prevention of stroke // Lancet. — 2008. — Vol. 4. — P. 6-12.
28. The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. U.S. Department of Health and Human Services. National Institutes of Health. National Heart, Lung, and Blood Institute. National High Blood Pressure Education Program // NIH Publication. — 2003. — № 3. — P. 5233-5518.
29. The Task Force for the Management of Arterial Hypertension of the ESH and ESC 2008 // J. Hypertens. — 2008. — Vol. 25. — P. 1105-1187.
30. Vaughan C.J., Delanty N. Hypertensive emergencies // Lancet. — 2000. — 356. — P. 411-418.
31. World Health Organization-International Society of Hypertension guidelines for the management of hypertension. Guidelines subcommittee // Hypertens. — 1999. — Vol. 17. — P. 151-234.