Журнал "Гастроэнтерология" Том 57, №4, 2023
Вернуться к номеру
Зв’язок морфологічних проявів з клініко-гематологічними показниками та лімфоцитарними індексами при виразковому коліті
Авторы: Стойкевич М.В., Гайдар Ю.А., Милостива Д.Ф., Тарасова Т.С., Петішко О.П.
ДУ «Інститут гастроентерології НАМН України», м. Дніпро, Україна
Рубрики: Гастроэнтерология
Разделы: Клинические исследования
Версия для печати
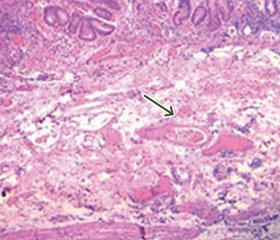
Актуальність. Метою дослідження було виявити кореляційні паралелі між морфологічними проявами та клінічно-гематологічними показниками і лімфоцитарними індексами у пацієнтів з виразковим колітом (ВК). Матеріали та методи. Обстежено 90 пацієнтів з ВК. Морфологічно визначали ступінь ураження слизової оболонки (СО) кишечника, наявність крипт-абсцесів, атрофічних змін, зміни архітектоніки крипт; морфометричним шляхом визначали кількість клітин запального інфільтрату, лінійні виміри СО. Показники крові визначали у пацієнтів, які перебували на лікуванні у стаціонарному відділенні захворювань кишечника ДУ «Інститут гастроентерології НАМН України». Тяжкість захворювання оцінювалась за індексом Мейо. Статистичну обробку результатів здійснювали за допомогою пакета прикладних програм Statistica 10.0. Результати. У пацієнтів з ВК було виявлено гістологічні зміни СО кишечника, які відповідають картині ВК. Активність захворювання визначалась за наявністю в запальному інфільтраті СО підвищеної кількості клітин запалення — нейтрофілів (212,20 ± 20,93 на 1 мм2 строми), лімфоцитів (2922,80 ± 76,63 на 1 мм2 строми), еозинофілів (332,50 ± 17,24 на 1 мм2 строми), макрофагів (369,70 ± 16,21 на 1 мм2 строми). Також відмічались множинні крипт-абсцеси, деформація епітелію СО у вигляді ерозій та виразок. Клінічні показники крові також підтверджували загострення захворювання (анемічний стан, підвищення маркерів запалення). Збільшення глибини крипт корелювавло з таким морфометричним показником, як товщина СО (r = 0,46; р < 0,01). Водночас були визначені кореляційні зв’язки між товщиною СО та висотою поверхневого епітелію (r = 0,35; р < 0,01). Відмічався зв’язок між морфологічними та клініко-гематологічними показниками ВК: товщиною СО та ШОЕ (r = 0,38; р < 0,01), паличкоядерними лейкоцитами (r = 0,37; р < 0,01) та нейтрофілами крові (r = 0,21; р < 0,05). Індекс Мейо, як показник тяжкості захворювання, корелював з висотою епітелію (r = 0,37; р < 0,05), нейтрофілами (r = 0,49; р < 0,01) та базофілами (r = 0,28; р < 0,05) СО кишечника; тканинним індексом Н/Л (r = 0,50; р < 0,01). Висновки. Встановлені кореляційні паралелі, які підтверджують наше припущення щодо зв’язку морфологічних проявів з клініко-гематологічними показниками ВК. Індекси Т/Л та Н/Л, як тканинні, так і у крові, можна використовувати як маркер активності запальних процесів при ВК.
Background. The purpose of the study was to identify correlational parallels between morphological manifestations, clinical and hematological indicators and lymphocyte indices in patients with ulcerative colitis (UC). Materials and methods. Ninety patients with UC were examined. Morphologically, the degree of damage to the intestinal mucosa, the presence of crypt abscesses, atrophic changes, and changes in crypt architectonics were determined. The number of cells of the inflammatory infiltrate, linear measurements of the mucosa were assessed by morphometric method. Clinical blood parameters were evaluated in the inpatients of the department of intestinal diseases at the Institute of Gastroenterology of the National Academy of Medical Sciences of Ukraine. The severity of the disease was assessed according to the Mayo score. Statistical processing of the results was carried out using the Statistica 6.1 program. Results. In patients with UC, histological changes in the intestinal mucosa were found. The activity of the disease was evaluated by the presence of an increased number of inflammatory cells in the infiltrate of the mucosa: neutrophils (212.20 ± 20.93), lymphocytes (2922.80 ± 76.63), eosinophils (332.50 ± 17.24), macrophages (369.70 ± 16.21). Multiple crypt abscesses, deformation of the musocal epithelium in the form of erosions and ulcers were also noted. Clinical indicators of peripheral blood also confirmed the exacerbation of the disease (anemic state, increased inflammatory markers). An increased depth of the crypts correlated with such a morphometric indicator as mucosal thickness (r = 0.46; p < 0.01). At the same time, correlations were found between mucosal thickness and the height of the surface epithelium (r = 0.35; p < 0.01). There was a relationship between the morphological and clinical and hematological indicators of UC: mucosal thickness and erythrocyte sedimentation rate (r = 0.38; р < 0.01), band cells (r = 0.37; р < 0.01) and blood neutrophils (r = 0.21; p < 0.05). The Mayo core, as an indicator of the severity of the disease, correlated with the height of the epithelium (r = 0.37; p < 0.05); neutrophils (r = 0.49; p < 0.01) and basophils (r = 0.28; p < 0.05) of the intestinal mucosa; N/L tissue index (r = 0.50; p < 0.01). Conclusions. Correlative parallels were found, which confirm our assumption regarding the connection between morphological manifestations and clinical and hematological indicators of UC. The use of T/L and N/L indices in both tissue and peripheral blood can be used as a marker of the activity of inflammatory processes in UC.
запальні захворювання кишечника; гістологічні зміни слизової оболонки кишечника; гематологічні індекси; лімфоцити; нейтрофіли
inflammatory bowel diseases; histological changes in the intestinal mucosa; hematological indices; lymphocytes; neutrophils
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Gionchetti P., Dignass A., Danese S., Magro F.J. Dias. 3rd European Evidence-based Consensus on the Diagnosis and Management of Crohn’s Disease 2016: Part 2: Surgical Management and Special Situations. Journal of Crohn’s and Colitis. 2017. Vol. 11. Р. 135-149. doi.org/10.1093/ecco-jcc/jjw169.
- The Incidence and Disease Course of Perianal Crohn’s Di–sease: A Danish Nationwide Cohort Study, 1997-2015 / M.D. Wewer et al. Journal of Crohn’s & Сolitis. 2021. Vol. 15. № 1. Р. 5-13. doi: 10.1093/ecco-jcc/jjaa118.
- Innate Lymphoid Cells in Intestinal Homeostasis and Inflammatory Bowel Disease / А. Saez et al. International Journal оf Molecular Sciences. 2021. Vol. 22. № 14. Р. 7618. doi: 10.3390/ijms22147618.
- Woźniak М., Barańska М., Małecka-Panas Е., Talar-Wojnarowska R. The prevalence, characteristics, and determinants of anaemia in newly diagnosed patients with inflammatory bowel disease. Przegla̜d Gastroenterologiczny. 2019. Vol. 14. № 1. Р. 39-47. doi: 10.5114/pg.2019.83424.
- Results of the Seventh Scientific Workshop of ECCO: Precision Medicine in IBD-Prediction and Prevention of Inflammatory Bowel Disease / J. Torres et al. Journal of Crohn’s & Сolitis. 2021. Vol. 15. № 9. Р. 1443-1454. doi: 10.1093/ecco-jcc/jjab048.
- Cui J., Li Х., Zhang Z., Gao Н., Li J. Common laboratory blood test immune panel markers are useful for grading ulcerative colitis endoscopic severity. BMC Gastroenterology. 2022. Vol. 22. № 1. Р. 540. doi: 10.1186/s12876-022-02634-x.
- Kaur A., Goggolidou P. Ulcerative colitis: Understanding its cellular pathology could provide insights into novel therapies. J Inflamm. 2020. № 17. Р. 15. doi: 10.1186/s12950-020-00246-4.
- A Study on Differences between Professional Endoscopists and Gastroenterologists in Endoscopic Detection and Standard Pathological Biopsy of Inflammatory Bowel Diseases / D. Yang et al. Gastroenterology Research аnd Practice. 2022. Vol. 2022. Р. 7333579. doi: 10.1155/2022/7333579.
- Histological scores in inflammatory bowel disease / B. Neri et al. Journal of Digestive Diseases. 2021. Vol. 22. № 1. Р. 9-22. doi: 10.1111/1751-2980.12937.
- Salem M.S., Melmed G.Y. The Role of Histology in Determining Disease Activity, Treatment, and Prognosis: Are We There yet? Gastrointestinal Endoscopy Clinics of North America. 2019. Vol. 29. № 3. Р. 437-446. doi: 10.1016/j.giec.2019.02.010.
- Spencer N.J., Fryer A.A., Farmer A.D., Duff C.J. Blood test monitoring of immunomodulatory therapy in inflammatory di–sease. BMJ (Clinical research ed.). 2021. Vol. 372. Р. 159. https://doi.org/10.1136/bmj.n159.
- Neutrophil to lymphocyte ratio (NLR) and platelet to lymphocyte ratio (PLR): Novel predictors of disease activity in patients with inflammatory bowel disease / L. Stephanie et al. Gastroenterol. 2020. Vol. 158. № 6. Р. S-703-S0016508520324483. doi: 10.1016/S0016-5085(20)32448-3.
- Clinical Significance of Routine Blood Test-Associated Inflammatory Index in Breast Cancer Patients / H. Sun et al. Medical Science Monitor: International Medical Journal оf Experimental аnd Clinical Research. 2017. Vol. 23. Р. 5090-5095. https://doi.org/10.12659/msm.906709.
- Evaluation of neutrophil‑to‑lymphocyte ratio and platelet‑to‑lymphocyte ratio as potential markers for ulcerative colitis: a retrospective study / W. Feng et al. BMC Gastroenterology. 2022. Vol. 22. Р. 485. https://doi.org/10.1186/s12876-022-02571-9.
- Lindholm C.R., Siegel C.A. Are We Ready to Include Prognostic Factors in Inflammatory Bowel Disease Trials? Current Pharmaceutical Design. 2019. Vol. 25. № 1. Р. 64-68. doi: 10.2174/1381612825666190312113935.
- Active eosinophils regulate host defence and immune responses in colitis / А. Gurtner et al. Nature. 2023. Vol. 615. № 7950. Р. 151-157. doi: 10.1038/s41586-022-05628-7.
- Application of the neutrophil to lymphocyte ratio in the diag–nosis and activity determination of ulcerative colitis: a meta-ana–lysis and systematic review / L. Ma et al. Medicine. 2021. Vol. 100. Р. 42(e27551).
- Silvestre-Roig C., Fridlender Z.G., Glogauer M., Scapini Р. Neutrophil Diversity in Health and Disease. Trends in Immuno–logy. 2019. Vol. 40. № 7. Р. 565-583. doi: 10.1016/j.it.2019.04.012.
- Inflammatory Bowel Disease and Neutrophil-Lymphocyte Ratio: A Systematic Scoping Review / В.О. Langley et al. Journal of Clinical Medicine. 2021. Vol. 10. № 18. Р. 4219. doi: 10.3390/jcm10184219.
- Luo Х., Villablanca E.J. Type 2 immunity in intestinal homeostasis and inflammatory bowel disease. Biochemical Socie–ty Transactions. 2021. Vol. 49. № 5. Р. 2371-2380. doi: 10.1042/BST20210535.
- Bleriot C., Chakarov S., Ginhoux F. Determinants of Resident Tissue Macrophage Identity and Function. Immunity. 2020. Vol. 52. Р. 957-970. doi: 10.1016/j.immuni.2020.05.014.
- Locati M., Curtale G., Mantovani A. Diversity, Mechanisms, and Significance of Macrophage Plasticity. Annual Review оf Patho–logy. 2020. Vol. 15. Р. 123-147. doi: 10.1146/annurev-pathmechdis-012418-012718.
- Matrix Metalloproteinase MMP-12 Promotes Macrophage Transmigration Across Intestinal Epithelial Tight Junctions and Increases Severity of Experimental Colitis / M. Nighot et al. J Crohns Colitis. 2021. Vol. 15. № 10. Р. 1751-1765. doi: 10.1093/ecco-jcc/jjab064.
- Gaydar U.A., Stoikevich M.V., Mylostуva D.F., Petishko O.P. Histo- and morphometric changes in the large intestine mucosain Crohn’s disease depending on the presence of fibrosis. Gastroenterologìa. 2022. Vol. 56. № 3. Р. 163-170. doi: https://doi.org/10.22141/2308-2097.56.3.2022.505.
- Iron Deficiency Anemia in Inflammatory Bowel Diseases — A Narrative Review / D. Mahadea et al. Nutrients. 2021. Vol. 13. № 11. Р. 4008. doi: 10.3390/nu13114008.
- Hellenic group for the study of IBD The burden and ma–nagement of anemia in Greek patients with inflammatory bowel di–sease: a retrospective, multicenter, observational study / К. Foteinogiannopoulou et al. BMC Gastroenterology. 2021. Vol. 21. № 1. Р. 269. doi: 10.1186/s12876-021-01826-1.
- Monocytosis and a Low Lymphocyte to Monocyte Ratio Are Effective Biomarkers of Ulcerative Colitis Disease Activity / С.Е. Cherfane et al. Inflammatory bowel diseases. 2015. Vol. 21. № 8. Р. 1769-75. doi: 10.1097/MIB.0000000000000427.
- Neutrophil-to-lymphocyte ratio may predict clinical relapse in ulcerative colitis patients with mucosal healing / N. Kurimoto et al. PLoS One. 2023. Vol. 18. № 1. Р. e0280252. doi: 10.1371/journal.pone.0280252.
- Correlation between Serological Biomarkers and Disease Activity in Patients with Inflammatory Bowel Disease / М. Xu et al. BioMed research international. 2019. Vol. 2019. Р. 6517549. doi: 10.1155/2019/6517549.
- The Relationship between Hematological Markers of Systemic Inflammation (Neutrophil-To-Lymphocyte, Platelet-To-Lymphocyte, Lymphocyte-To-Monocyte Ratios) and Ultrasound Disease Activity Parameters in Patients with Rheumatoid Arthritis / В. Targońska-Stępniak et al. Journal of Clinical Medicine. 2020. Vol. 9. № 9. Р. 2760. doi: 10.3390/jcm9092760.
- Platelet-to-lymphocyte Ratio and Neutrophil-to-lymphocyte Ratio Predict Mucosal Disease Severity in Ulcerative Colitis / M.Y. Akpinar et al. Journal of Medical Biochemistry. 2018. Vol. 37. № 2. Р. 155-162. doi: 10.1515/jomb-2017-0050.