Вступ
Свербіж (pruritus) — один із провідних симптомів більшості алергодерматозів. Механічне подразнення, розчухи, пошкодження поверхні шкіри призводять до посиленої продукції медіаторів запалення й викиду прозапальних цитокінів епідермоцитами, це може посилювати свербіж й ініціювати порочне коло, що підтримує перебіг алергодерматозу. Пошкодження шкіри, що завдаються пацієнтом при свербежі, подовжують процес регенерації, можуть служити вхідними воротами для інфекції, а свербіж, що зберігається довгостроково, сприяє посиленню пігментації шкіри, її потовщенню й ліхеніфікації [1, 8].
Що ж стосується сверблячих дерматозів у дітей, то в цьому випадку при плануванні терапії, як правило, неможливо сподіватися на силу волі дитини, мотивацію і самодисципліну. Призначені препарати повинні повною мірою купірувати симптоми свербежу в дитини, що сприятиме зменшенню травматизації шкіри, зменшенню вираженості шкірних висипань і нормалізації психологічного стану дитини.
Головними препаратами вибору для купірування симптомів свербежу в дорослих і дітей є антигістамінні препарати (АГП) [3, 8].
АГП — це група препаратів, які за рахунок блокади H1- і H2-рецепторів послаблюють ефекти гістаміну — одного з головних учасників алергічного запалення.
У даний час відомо понад 150 АГП, що мають пряму або непряму антигістамінну дію. Прийнято виділяти АГП I, II і III покоління. Препарати першого покоління прийнято також називати седативними на відміну від неседативних препаратів другої і третьої генерації. Однак важливо зауважити, що чітких меж між цими поколіннями препаратів немає [3, 4, 8].
Так, препарат диметиндену малеату Едермік® з-поміж препаратів І покоління найближчий за властивостями до представників ІІ покоління. Він має слабо виражену спорідненість до мускаринових рецепторів, у результаті чого при його застосуванні на відміну від інших АГП І покоління рідше виникають побічні ефекти холінолітичної дії — сухість у роті і горлі, збудливість, нудота. У той же час диметинден дає м’який заспокійливий і седативний ефект, а також, як і препарати першого покоління, має короткий час впливу й напіввиведення. Поряд з антигістамінною активністю препарат здатен блокувати ефекти інших медіаторів алергії, зокрема кінінів, значно зменшує підвищену проникність капілярів і вираженість свербежу. Препарат також є потужним стабілізатором мембран тучних клітин, що сприяє опосередкованому протизапальному ефекту, запобігає розвитку алергічних реакцій негайного типу і їх посиленню, обумовленому вивільненням нових порцій гістаміну.
Можливість застосування крапель диметиндену малеату Едермік® у дітей з першого місяця життя є безперечною перевагою, що вказує на безпечність препарату. Точна форма дозування дозволяє підбирати індивідуальні дози для маленьких пацієнтів. За рахунок приємного солодкуватого смаку діти добре переносять краплі диметиндену малеату Едермік®, які можуть бути використані для зняття свербежу не тільки при атопії, але й при свербежі неалергічного походження: укусах комах, інфекційних захворюваннях з шкірними висипаннями, що супроводжуються свербежем. Краплі Едермік® не мають кардіотоксичної дії [1, 3, 8].
Показаннями для застосування диметиндену малеату в дерматології є:
— симптоматичне лікування алергічних захворювань: кропив’янки, алергії на лікарські засоби й продукти харчування;
— свербіж різного походження, свербіж при захворюваннях зі шкірними висипаннями, таких як вітряна віспа, укуси комах;
— як допоміжний засіб при екземі та інших сверблячих дерматозах алергічного генезу [5, 8].
Рекомендована добова доза для дітей від одного року становить 0,1 мг (тобто 2 краплі) на 1 кг маси тіла на добу, вона розподіляється на 3 прийоми.
Едермік® краплі оральні має приємний смак. Їх можна додавати в пляшечку з теплим дитячим харчуванням безпосередньо перед годуванням. Якщо дитину годують з ложечки, краплі можна застосовувати нерозведеними, у чайній ложці.
Початкова відповідь організму на препарат очікується протягом 30 хвилин після прийому, максимальна відповідь — протягом 5 годин. Період його напіввиведення становить близько 6 годин, така фармакокінетика робить препарат зручним для застосування перед сном.
Інший препарат тривалої дії, що підходить для застосування в педіатричній практиці, — дезлоратадин, він є потужним селективним блокатором периферичних Н1-рецепторів третього покоління [5, 6].
Дезлоратадин майже не проникає через гематоенцефалічний бар’єр, у зв’язку з чим не проявляє седативного ефекту, не впливає на психомоторну активність і не викликає сонливості. Дезлоратадин у дерматології показаний для усунення симптомів, пов’язаних з кропив’янкою, таких як свербіж і висипання. Рекомендована схема дозування для дітей залежить від віку [4].
При пероральному прийомі дезлоратадин добре всмоктується і починає визначатися в плазмі протягом 30 хв після прийому препарату. Препарат дезлоратадин ефективно контролює симптоми протягом 24 год. Максимальна його концентрація в плазмі досягається в середньому через 3 години, а період напіввиведення становить у середньому 27 год.
Отже, комбінація фармакокінетики і особливостей дії описаних вище препаратів видається оптимальною для підтримки необхідної інтенсивності антигістамінного ефекту протягом доби [6, 10].
Метою нашого дослідження була оцінка терапевтичної ефективності застосування комбінації препаратів Едем® сироп (дезлоратадин) 0,5 мг/мл і Едермік® краплі (диметиндену малеат) 1 мг/мл виробництва ПАТ «Фармак» при комбінованому лікуванні алергодерматозів, що супроводжуються вираженим свербежем.
Матеріали та методи
Під спостереженням перебували 30 дітей у гострій фазі алергодерматозів (атопічний дерматит і алергічний контактний дерматит) віком 3–6,5 року, з них 18 пацієнтів з атопічним дерматитом (АтД) і 12 пацієнтів з контактним алергічним дерматитом (АлД). У пацієнтів відзначався виражений свербіж шкіри, при якому пацієнти не могли контролювати розчухування шкіри протягом дня і під час сну, що значно обтяжувало стан шкірних покривів: у місцях свербежу з’являлися нові висипання, екскоріації, мокнуття, кірки, збільшувався свербіж.
Період спостереження за пацієнтами з атопічним дерматитом становив 2 тижні і включав 3 візити:
— I візит — 1-й день (початок терапії);
— II візит — 7-й день терапії;
— III візит — 14-й день терапії (заключний).
Період спостереження за пацієнтами з контактним алергічним дерматитом становив 5 днів і також включав 3 візити:
— I візит — 1-й день (початок терапії);
— II візит — 3-й день терапії;
— III візит — 5-й день терапії (заключний).
У період спостереження до проведеної раніше зовнішньої негормональной терапії були додані:
— Едем® сироп один раз на добу (вранці) в дозі 1,5 мг дезлоратадину для пацієнтів віком від 3 до 5 років і в дозі 2,5 мг дезлоратадину пацієнтам старше від 5 років;
— Едермік® краплі в дозі 0,03 мг диметиндену малеату на 1 кг маси тіла один раз на добу (увечері).
Протягом лікувального періоду практично всі діти з атопічним дерматитом, крім двох, продовжували отримувати зовнішню терапію. З них пімекролімус (1% крем) застосовували у 7 дітей, піритіон цинку — у 9 пацієнтів. Одночасно із зовнішніми лікарськими засобами дітям наносили зволожуючі креми для шкіри, схильної до атопії. 12 пацієнтів з алергічним контактним дерматитом крім призначеної системної антигістаминної терапії отримували зовнішнє лікування цинковими збовтуваними водними розчинами й зволожуючими кремами для шкіри, схильної до атопії.
Протягом усього періоду спостереження і за 3 дні до нього не призначалися будь-які інші антигістамінні препарати, а також не використовувалися препарати системних і топічних глюкокортикостероїдів. Увесь період спостереження пацієнти перебували на гіпоалергенній дієті й дотримувалися гіпоалергенного режиму догляду за шкірою. Протягом усього спостереження в пацієнтів щодня двічі на день контролювалася частота пульсу.
Для контролю ефективності терапії використовували об’єктивну оцінку поширеності й інтенсивності шкірного процесу. У графіках суб’єктивних симптомів батьками фіксувалася інтенсивність свербежу й порушення сну через свербіж шкіри. Оцінку тяжкості свербежу й порушень сну проводили за шкалою від 0 до 10 балів, уранці й увечері [3]. Також батьки відзначали загальне самопочуття дитини, заповнюючи анкету для визначення індексу якості життя (ЯЖ) при дитячому дерматиті за допомогою опитувальника якості життя Children’s Dermatology Life Quality Index (CDLQI) [3].
В історії хвороби лікар при кожному візиті фіксував оцінку поширеності шкірного процесу (площа ураження шкіри) і інтенсивності шкірних проявів. При оцінці інтенсивності шкірного процесу враховувалися наявність і вираженість (оцінка за 4-бальною шкалою від 0 до 3 балів: 0 — відсутність ознаки, 1 — ознака слабо виражена, 2 — ознака виражена помірно, 3 — ознака виражена різко) еритеми, набряку, папульозних висипань, кірок, мокнуття, екскоріацій, ліхеніфікації і сухості шкіри (загальна оцінка від 0 до 18 балів) [3]. Крім того, фіксувалася динаміка змін інтенсивності свербежу шкіри й порушення сну.
На початку і в кінці лікування інтерпретувався й фіксувався індекс якості життя дитини. Узагальнюючою оцінкою стану шкіри в пацієнтів з атопічним дерматитом на кожному візиті був індекс SCORAD, що розраховується за формулою:
Індекс SCORAD = А/5 + 7В/2 + С,
де А — сума балів поширеності ураження шкіри; В — сума балів інтенсивності проявів симптомів; С — сума балів суб’єктивних симптомів (свербіж, порушення сну) [3, 7].
При значенні індексу SCORAD до 20 балів перебіг АтД визначали як легкий, від 20 до 60 балів — як середнього ступеня тяжкості, понад 60 балів — як тяжкий [3]. Включення пацієнтів з атопічним дерматитом у дослідження відбувалося при значенні індексу SCORAD не менше від 30 балів у день початку дослідження. З них 5 дітей мали тяжкий перебіг АтД (індекс SCORAD > 60 балів, площа шкірного ураження — 25–50 % площі тіла, інтенсивність шкірних проявів — 13–16 балів), у решти 13 дітей атопічний дерматит був середнього ступеня тяжкості (індекс SCORAD від 30 до 59 балів, площа шкірних уражень — від 10 до 30 % площі тіла, інтенсивність шкірних проявів — 5–12 балів).
Ефективність лікування оцінювали за критеріями зменшення або повного зникнення свербежу, ознак запалення на шкірі, а також зниження індексу SCORAD не менше ніж на 25 % порівняно з показниками до лікування.
Статистична обробка матеріалів дослідження проводилася з використанням пакета програм Statistica 6.1 (StatSoft Inc., США, серійний номер AGAR909E415822FA). Середні значення показників подані як середнє арифметичне (М), його стандартна помилка (m) і 95% довірчий інтервал (95% ДІ). Враховуючи невеликий обсяг вибірок дослідження, при порівнянні показників в динаміці використовували непараметричний критерій Вілкоксона (W) для залежних вибірок з поправкою Бонферроні при оцінці обчисленого р-значення [9]. При порівнянні відносних величин застосовували критерій відповідності Пірсона (χ2), у тому числі з поправкою Єйтса. Взаємозв’язок між ознаками оцінювався за коефіцієнтами рангової кореляції Спірмена (r). Критичний рівень статистичної значущості (р) при перевірці статистичних гіпотез приймався ≤ 0,05.
Результати та обговорення
До початку комбінованого лікування пацієнтів з атопічним дерматитом препаратами Едем® і Едермік®, з урахуванням проведеної раніше терапії із застосуванням нестероїдних зовнішніх засобів і дотриманням гіпоалергенної дієти, поширеність шкірного процесу в середньому становила 21,7 ± 3,1 % від площі тіла дитини, а наявність і вираженість шкірних проявів — 10,0 ± 0,8 бала. Інтенсивність свербежу шкіри в більшості пацієнтів (89 %) перевищувала 5 балів (у середньому 7,0 ± 0,4 бала), що негативно відбивалося на відпочинку, сні та якості життя дитини. Інтегральна оцінка ступеня тяжкості клінічних проявів АтД (індекс SCORAD) до початку комбінованої терапії становила 51,0 ± 3,5 бала.
Тісний зв’язок між якістю життя дитини і шкірними проявами АтД підтверджують і дані кореляційного аналізу. Коефіцієнт кореляції індексу ЯЖ з поширеністю шкірного процесу становив r = 0,52 (р = 0,028), з інтенсивністю шкірних проявів — r = 0,54 (р = 0,020), з індексом SCORAD — r = 0,60 (р = 0,009).
У табл. 1 подана динаміка середніх значень об’єктивних і суб’єктивних симптомів атопічного дерматиту протягом усього періоду спостереження.
Встановлено, що в усіх пацієнтів з АтД (100 %) до кінця першого тижня комбінованого лікування препаратами Едем® і Едермік® відзначалося покращання щодо шкірного патологічного процесу. Позитивна динаміка виявлялася в зменшенні розмірів вогнищ ураження, зменшенні набряку, екскоріацій, еритеми й папульозних висипань. Індекс поширеності шкірного процесу знизився в середньому на 22,1 % (р < 0,01), а бальна оцінка інтенсивності шкірних проявів — на 30,0 % порівняно з вихідними даними (р < 0,001). У всіх спостережуваних пацієнтів уже протягом першого тижня лікування істотно (р < 0,001) зменшилася інтенсивність свербежу (індекс зменшився в середньому на 51,4 %) і покращився сон (зниження індексу порушення сну становило 80,9 %). Середнє значення інтегрального індексу SCORAD становило 32,3 ± 2,5 бала, що на 36,7 % менше від вихідного показника (р < 0,001).
Після завершення 2-тижневого курсу лікування комбінацією препаратів Едем® і Едермік® усі досліджувані показники в пацієнтів з АтД істотно (p < 0,001) знизилися (табл. 1). Відзначалося повне або часткове зникнення вогнищ ураження зі скороченням площі поширеності патологічного шкірного процесу з 21,7 ± 3,1 бала до 13,3 ± 2,2 бала (на 38,7 %), ступеня вираженості шкірних проявів — з 10,0 ± 0,8 бала до 5,2 ± 0,4 бала (на 48,0 %).
Одним з переконливих доказів високої клінічної ефективності комбінації препаратів Едем® і Едермік® при АтД у дітей стало істотне зменшення інтенсивності свербежу й нормалізація сну. Скарги на свербіж були відсутні в 3 (16,7 %) пацієнтів, а інтенсивність свербежу в середньому зменшилася до 2,2 ± 0,3 бала, або на 68,6 % (p < 0,001). Порушення відпочинку й сну дитини, пов’язані перш за все зі свербежем (r = 0,61; р = 0,008), повністю нівелювалися в більшості пацієнтів (61,1 %), у решти дітей їх вираженість не перевищувала 1 бал.
Інтегральний показник вираженості ступеня тяжкості клінічних проявів АтД (індекс SCORAD) зменшився на 27,6 бала, або на 54,1 %, до кінця 2-тижневого курсу лікування комбінацією препаратів Едем® і Едермік® (p < 0,001) і становив 23,4 ± 1, 7 бала. У тому числі в 7 з 18 пацієнтів (38,9 %) показник не перевищував 20 балів, що розцінювалося як легкий перебіг захворювання (р < 0,05), а в 5 пацієнтів з вихідним тяжким перебігом атопічного дерматиту через 14 днів комбінованого лікування індекс SCORAD коливався в діапазоні від 24,5 до 35,5 бала.
Позитивна динаміка клінічних проявів АтД дозволила знизити індекс якості життя пацієнтів з 13,8 ± 1,0 бала до 5,7 ± 0,8 бала, або на 58,7 % (p < 0,001). Взаємозв’язок динаміки середніх показників індексів свербежу шкіри, порушення сну і якості життя дитини при атопічному дерматиті подано на рис. 1.
Аналіз терапевтичної ефективності 5-денного курсу комбінованого лікування препаратами Едем® і Едермік® пацієнтів з алергічним контактним дерматитом дозволив встановити такі тенденції (табл. 2).
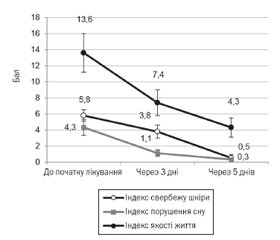
До початку терапії поширеність шкірного процесу в середньому становила 22,9 ± 3,3 бала, а наявність та інтенсивність шкірних проявів — 11,0 ± 0,9 бала. Інтенсивність свербежу шкіри в більшості пацієнтів (83,3 %) коливалася від 5 до 7 балів (у середньому 5,8 ± 0,3 бала), що прямо корелювало з якістю сну дитини (r = 0,58; р = 0,049) і якістю її життя в цілому (r = 0,70; р = 0,011) (рис. 2).
Суб’єктивні прояви захворювання у дітей з АлД на тлі комбінованої терапії препаратами Едем® і Едермік® вірогідно зменшилися вже на 3-й день лікування. Так, індекс свербежу в середньому зменшився на 34,5 % і становив 3,8 ± 0,4 бала (p < 0,001). До 5-го дня терапії свербіж успішно купірувався в понад половини пацієнтів (58,3 %), а в інших його інтенсивність не перевищувала 1 бал (p < 0,001). Індекс порушення сну зменшився на 74,4 % на 3-му дні лікування, і до 5-го дня сон повністю нормалізувався практично в усіх пацієнтів (75 %).
Після завершення 5-денного курсу лікування комбінацією препаратів Едем® і Едермік® об’єктивні показники шкірного процесу також істотно (p < 0,001) знизилися (табл. 2). Індекс поширеності шкірного процесу зменшився на 74,7 % і становив 5,8 ± 1,6 бала, а бальна оцінка вираженості шкірних проявів скоротилася до 3,7 ± 0,4 бала, тобто на 66,4 % порівняно з початковими даними.
Позитивна динаміка всіх реєстрованих нами показників шкірного процесу в дітей з АлД сприятливо позначилася на покращанні якості життя при дитячому дерматиті: індекс ЯЖ пацієнтів зменшився на 45,6 % до 3-го дня лікування і на 68,4 % — після 5-денного курсу комбінованої терапії (p < 0,001). Взаємозв’язок динаміки середніх показників індексів свербежу шкіри, порушення сну і якості життя дитини при АлД подано на рис. 3.
Отже, 2-тижневий курс лікування комбінацією препаратів Едем® і Едермік® дітей віком від 3 до 6,5 року з АтД і 5-денний курс терапії дітей з алергічним контактним дерматитом дозволив досягти істотного клінічного покращання. Переносимість препарату була доброю. Побічних явищ, пов’язаних з прийомом комбінації препаратів Едем® і Едермік®, не зареєстровано.
Висновки
На підставі результатів проведеного дослідження можна зробити висновок, що застосування комбінації препаратів Едем® і Едермік® є ефективним методом лікування атопічного дерматиту в дітей і дозволяє в більшості хворих об’єктивно знизити вираженість свербежу і зменшити вираженість об’єктивних і суб’єктивних симптомів алергічних дерматозів. Включення комбінації препаратів Едем® у формі сиропу (вранці) й Едермік® у формі крапель (ввечері) в комплексну терапію АтД у дітей перших років життя забезпечує досягнення швидкого клінічного ефекту, передусім за рахунок зменшення свербежу, екскоріацій, еритеми й папульозних елементів. Обидва препарати і їх комбінація добре переносяться дітьми, а лікарські форми у вигляді сиропів і крапель найбільш зручні для застосування в педіатричній практиці.
З огляду на потребу в збереженні активної діяльності дитини протягом дня, забезпеченні вираженого протисвербіжного ефекту і можливості більш вираженої седації під час відходу до сну комбіноване використання препаратів Едем® (дезлоратадин) вранці й Едермік® (диметиндену малеат) увечері у дітей з трьох років є найбільш оптимальним.
Конфлікт інтересів. Не заявлений.
Отримано/Received 03.06.2021
Рецензовано/Revised 17.06.2021
Прийнято до друку/Accepted 24.06.2021
/50.jpg)
/51_2.jpg)

/49.jpg)
/50_2.jpg)
/51.jpg)