Международный эндокринологический журнал Том 17, №2, 2021
Вернуться к номеру
Неповоротний гортанний нерв, обумовлений аномальним ходом правої підключичної артерії (arteria lusoria), у пацієнтки з рецидивуючим папілярним тиреоїдним раком: перший в Україні документований клінічний випадок
Авторы: Черенько С.М.(1), Боднар М.Р.(2), Глаголєва А.Ю.(1)
(1) — Міжнародний медичний центр «СітіДоктор», центр ендокринної хірургії, м. Київ, Україна
(2) — Львівський онкологічний регіональний лікувально-діагностичний центр, радіонуклідне відділення,
м. Львів, Україна
Рубрики: Эндокринология
Разделы: Справочник специалиста
Версия для печати
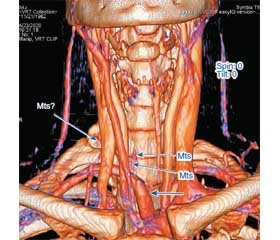
Актуальність. Аберантна права підключична артерія (аrteria lusoria, AL) є рідкісною судинною аномалією дуги аорти в людини, що спостерігається з частотою 0,1–2,5 % та має важливе клінічне значення через поєднану аномалію ходу нижнього гортанного нерва (неповоротний гортанний нерв, НГН), імовірність пошкодження якого в тиреоїдній хірургії різко зростає. Уперше в Україні детально описаний клінічний випадок передопераційної діагностики AL, інтраопераційної ідентифікації НГН та проаналізований сучасний стан розробки питання. Мета: на прикладі історії пролікованої пацієнтки з папілярним тиреоїдним раком та аналізу світової літератури показати важливість дослідження анатомії дуги аорти з імовірним утворенням AL, що, у свою чергу, викликає ембріональне аномальне формування НГН із високим ризиком його пошкодження при операціях на щитоподібній залозі. Матеріали та методи. Наведений випадок рецидивуючого папілярного раку щитоподібної залози в молодої жінки, яка була двічі оперована (тотальна тиреоїдектомія з лівобічною радикальною дисекцією шиї, правобічна латеральна та центральна редисекція шиї), перед другою операцією при комп’ютерній томографії виявлена аномалія правої підключичної артерії. Запідозрена наявність правобічного НГН, що було підтверджено під час операції за допомогою електрофізіологічного нейромоніторингу. Аналіз відповідної світової літератури засвідчив актуальність питання, відсутність вітчизняних аналогів. Результати. На підставі отриманих при комп’ютерній томографії (із 3D-реконструкцією великих судинних структур шиї) зображень було встановлене аберантне відгалуження правої підключичної артерії від дистальної частини дуги аорти — AL. Було припущене існування нервової аномалії — НГН праворуч. Шляхом застосування електронейромоніторингу та дисекції правого блукаючого нерва під час операції судинно-нервова аномалія була підтверджена, що дозволило уникнути хірургічних ускладнень у вигляді порушення функції гортані, успішно провести хірургічне лікування шийних метастазів тиреоїдного раку. Висновки. Плануючи операції на щитоподібній залозі, слід мати на увазі можливість існування судинної аномалії дуги аорти з відповідним ризиком пошкодження нижнього гортанного нерва, що має неповоротний хід. Рентгенологічне або сонографічне обстеження може виявити аберантне розташування правої підключичної артерії, а застосування електронейромоніторингу — знайти НГН для уникнення його пошкодження при операціях на шиї.
Background. The aberrant right subclavian artery (lat. arteria lusoria, AL) is a rare vascular abnormality of the aortic arch in humans, which occurs with a frequency of 0.1–2.5 % and is of great clinical importance due to the associated abnormality of the lower laryngeal nerve (non-recurrent laryngeal nerve, NLN), the risk of damage to which during thyroid surgery increases dramatically. For the first time in Ukraine, the clinical case of preoperative diagnosis of AL, intraoperative identification of NLN is comprehensively described and the current state of the issue is analyzed. The purpose was to show the importance of studying the aortic arch anatomy with a possible presence of AL, which in turn causes abnormal embryonic formation of NLN with a high risk of its damage during thyroid surgery, based on the case history of a treated female patient with papillary thyroid cancer. Materials and methods. A case of recurrent papillary thyroid cancer in a young woman who underwent surgery twice (total thyroidectomy with left radical neck dissection, right lateral and central neck redissection) is described. Before the second surgery, an abnormal right subclavian artery has been identified using computed tomography. The presence of right NLN was suspected, which was confirmed by electrophysiological neuromonitoring during surgery. The analysis of the relevant world literature showed the urgency of the issue and the lack of similar case reports in Ukrainian scientific literature. Results. Based on the computed tomography scans (with 3D reconstruction of the main vascular structures of the neck), the aberrant right subclavian artery coming from the distal part of the aortic arch was found (AL). The existence of a nerve abnormality was assumed — right NLN. By the use of electroneuromonitoring and dissection of the right vagus nerve during the operation, the vascular-nervous anomaly was confirmed, which helped avoid surgical complications leading to laryngeal dysfunction and perform a surgical treatment for cervical metastases of thyroid cancer successfully. Conclusions. When a thyroid surgery is planned, one should keep in mind the possibility of a vascular abnormality of the aortic arch with a corresponding risk of damage to the inferior laryngeal nerve, which can be non-recurrent. X-ray or sonography may reveal an aberrant location of the right subclavian artery, and the use of electroneuromonitoring may facilitate the identification of NLN to avoid its damage during the neck surgery.
неповоротний гортанний нерв; arteria lusoria; тиреоїдна хірургія
non-recurrent laryngeal nerve; arteria lusoria; thyroid surgery
Вступ
Матеріали та методи
Результати
Висновки
- Myers P.О., Fasel J.H.D., Kalangos A., Gailloud P. Arteria lusoria: Developmental anatomy, clinical, radiological and surgical aspects. Annales de Cardiologie et d’Angeiologie. 2010. 59. 147-154. https://doi.org/10.1016/j.ancard.2009.07.008
- Rathke H. Ueber die Entwickelung der Arterien, welche bei den Saugethieren von den Bogen der Aorta ausgehen. Arch. F. Anat. 1843. 270-302 (in German).
- Williams G.D., Aff H.М., Schmeckebier M., Edmonds H.W., Grand E.G. Variations in the arrangement of the branches arising from the aortic arch in the american whites and negroes. Anat. Rec. 1932. 54. 247-251.
- Adachi B. Das Arterien System Der Japaner. In: Kyoto editor. Verlag der Kaiserlich-Japanischen Universitat. Kenyusha Press. 1928. 1. 29-41.
- Natsis K.I., Tsitouridis I.А., Didagelos M.V., Fillipidis A.А., Vlasis K.G., Tsikaras P.D. Anatomical variations in the branches of the human aortic arch in 633 angiographies: clinical significance and literature review. Surg. Radiol. Anat. 2009. 31. 319. https://doi.org/10.1007/s00276-008-0442-2.
- Hunauld P.M. Examen de quelques parties d’un singe. Hist. Acad. Roy Sci. 1735. 2. 516-23.
- Bayford D. An account on a singular case of obstructed deglutition. Memoirs Med. Soc. London. 1794. 2. 271-82.
- Lorenz K., Dralle H., Randolph G.W. Surgery of the thyroid and parathyroid glands. Langenbecks Arch. Surg. 2004. 389. 620. https://doi.org/10.1007/s00423-004-0505-8
- Randolph G.W., Dralle H. with the International Intraoperative Monitoring Study Group. Electrophysiologic recurrent laryngeal nerve monitoring during thyroid and parathyroid surgery: international standards guideline statement. The Laryngoscope. 2011. 121(1). 1-16. Doi: 10.1002/lary.21119.
- Cherenko S.M., Larin O.S., Palamarchuk V.О. The role of intraoperative electro-physiological monitoring of laryngeal nerves in thyroid surgery. Clinical endocrinology and endocrine surgery. 2009. 4(28). 29-35. (in Ukrainian)
- Henry J.F., Audiffret J., Denizot A. et al. The nonrecurrent inferior laryngeal nerve: review of 33 cases, including two on left side. Surgery. 1988. 104(6). 977-984.
- Donatini G., Carnaille B., Dionigi G. Increased detection of non-recurrent inferior laryngeal nerve (NRLN) during thyroid surgery using systematic intraoperative neuromonitoring (IONM). World J. Surg. 2013. 37. 91-93. doi: 10.1007/s00268-012-1782-y.
- Gao E., Zou X., Zhou Y., Xie D., Lan J., Guan H. Increased Prediction of Right Nonrecurrent Laryngeal Nerve in Thyroid Surgery Using Preoperative Computed Tomography With Intraoperative Neuromonitoring Identification. World J. Surg. Oncol. 2014. 12. 262. Doi: 10.1186/1477-7819-12-262.
- Toniato A., Mazzarotto R., Piotto A. et al. Identification of the nonrecurrent laryngeal nerve during thyroid surgery. World J. Surg. 2004. 28(7). 659-661. doi: 10.1007/s00268-004-7197-7.
- Propescu R., Constantinoiu S. Lesions of the laryngeal nerves during thyroidectomy — what’s new? Chirurgia. 2014. 109(4). 439-444. PMID: 25149604.
- Avisse C., Marcus C., Delattre J.F., Marcus C., Cailliez-Tomasi J.Р., Palot J.Р., Ladam-Marcus V., Menanteau B., Flament J.B. Right nonrecurrent inferior laryngeal nerve and arteria lusoria: the diagnostic and therapeutic implications of an anatomic anomaly Review of 17 cases. Surgical and Radiologic Anatomy. 1998. 20. 227-232. https://doi.org/10.1007/BF01628900
- Konschake M., Zwierzina M.Е., Pechriggl E.J., Moriggl B., Brenner E., Hörmann R., Prommegger R. The nonrecurrent laryngeal nerve: A clinical anatomic mapping with regard to intraoperative neuromonitoring. Surgery. 2016. 160(1). 161-168. https://doi.org/10.1016/j.surg.2015.12.021
- Galushko D.А., Asmaryan A.G., Pasko M.A. Clinical anatomy and features of the irreversible laryngeal nerve in thyroid surgery. Clinical case. Clinical and Experimental Thyroidology. 2016. 12(3). 31-36. https://doi.org/10.14341/ket2016331-36 (in Russian)
- Shidlovsky V.O., Shidlovsky O.V., Deikalo I.M., Lipsky V.М. Standard and non-standard situations in thyroid surgery. Hospital Surgery. 2013. 3. 21-24. (in Ukrainian)

/115.jpg)
/117.jpg)
/118.jpg)