Введение
Стратегической целью лечения артериальной гипертензии (АГ) в настоящее время признана органопротекция и профилактика кардиоваскулярных осложнений, а также обозначено основное направление ее достижения: снижение артериального давления (АД) до определенного целевого уровня (АДцел) путем модификации образа жизни и адекватной медикаментозной терапии [1, 2]. Любое хроническое заболевание, сам процесс медикаментозного лечения и его эффективность оказывают влияние не только на физическое здоровье пациента, но и на его психоэмоциональное состояние, тип реагирования на болезнь, социальные контакты и активность больных, что значительно сказывается на качестве их жизни (КЖ), порой ограничивая более важные для индивидуума стороны нормального существования, чем симптомы болезни. Поэтому в современной медицине одним из ключевых понятий стало КЖ — показатель, позволяющий получить многоплановую характеристику физиологических, психологических, эмоциональных и социальных проблем человека, связанных со здоровьем/болезнью [3, 4]. КЖ, как количественный показатель степени комфортности для пациента, может успешно использоваться для сравнения эффективности и оценки результатов различных методов лечения, а также индивидуальной динамики заболевания в процессе наблюдения [5]. Особая роль этого показателя для пациентов с АГ определяется тем, что в большинстве случаев болезнь не сопровождается высокой летальностью и стойкой инвалидностью, однако она значительно ухудшает общее физическое и психическое состояние больных, снижает трудоспособность [1, 2, 6]. Поэтому КЖ пациента с АГ также должно являться одной из мишеней терапевтического воздействия, при котором кроме лекарственных средств (ЛС) с разными точками приложения их эффекта особое значение приобретают немедикаментозные методы (психотерапия, физические методы лечения, лечебная физкультура и др.), способные влиять на физическую, эмоциональную и социальную составляющие КЖ. При этом КЖ и эффективность терапии в плане снижения АД взаимосвязаны, в том числе и через приверженность к лечению. Литературные сведения о направленности этих взаимных влияний часто противоречивы [7–9], так же как и о влиянии самого факта медикаментозного лечения на КЖ пациента: улучшение его при лечении [10–14], ухудшение [8, 15, 16], нейтральность или влияние на отдельные компоненты КЖ [7].
Несмотря на наличие хороших гипотензивных ЛС, частота достижения АДцел и контроль АГ во всех странах мира остаются крайне низкими [1, 2, 17], а КЖ изучается лишь отдельными исследователями, и в реальной практике этот показатель почти не используется. Одной из возможных объективных причин недостаточной эффективности лечения АГ, как в достижении АДцел, так и в улучшении КЖ пациентов, может быть шаблонный подход к назначению терапии («по протоколам»), без учета индивидуальных особенностей пациента, в том числе гемодинамических.
В качестве метода выявления индивидуальных особенностей кровообращения как сердечно-сосудистого взаимодействия в процессе продвижения крови нами предложен метод определения гемодинамического фенотипа по ряду величин АД пациента, полученных обычными способами измерения в желаемом интервале времени, путем количественного анализа связей параметров АД (КАСПАД). КАСПАД предполагает построение линейной регрессии систолического (САД) и/или диастолического артериального давления (ДАД) по пульсовому (разница между САД и ДАД) и определение гемодинамического фенотипа по значениям углового коэффициента регрессии (a) в рамках границ, установленных согласно его биофизическому смыслу. Фенотип гармонический (Н) определяется при 0 < a < 1; два дисфункциональных — диастолический (D, с гипертрофированной ролью сердца в процессе продвижения крови) — при a > 1, и систолический (S, с повышенным влиянием периферии) — при a < 0. Формирование таких фенотипов является результатом адаптации организма к условиям существования и не связано с величиной измеряемого АД [18, 19].
Ранее на примере группы из 267 амбулаторных пациентов с АГ нами установлено, что пациенты с дисфункциональным фенотипом D имели достоверно более высокую степень АГ и статистически значимо реже достигали АДцел при медикаментозной терапии независимо от количества использованных ЛС и их фармакологической группы — 31,2–45,2 % в зависимости от использованных ЛС (при гармоническом фенотипе — 47,7–68,2 %, р < 0,05). Так, при использовании в монотерапии и в комбинациях ингибиторов ангиотензинпревра-щающего фермента доля лиц, достигших АДцел, составила 39,5 и 52,3 % для фенотипов D и H соответственно (р < 0,05), бета-адреноблокаторов — 42,5 и 68,2 % (р < 0,05), тиазидоподобных диуретиков — 32,6 и 55,1 % (р < 0,05), блокаторов медленных кальциевых каналов — 31,2 и 47,7 % соответственно. Частота достижения АДцел была связана с более молодым возрастом, с меньшей степенью и кардиоваскулярным риском АГ, а также с отсутствием хронических форм ишемической болезни сердца (ХИБС). Наличие ХИБС статистически значимо снижало частоту достижения АДцел при любом фенотипе: достижение АДцел при D имели 22,7–30,4 % пациентов (в зависимости от используемых ЛС); при фенотипе H — 39,4–57,5 % [20].
Совокупный результат длительного амбулаторного лечения АГ — достижение АДцел и приемлемого уровня КЖ (как не менее важного показателя эффективности терапии) и его связь с гемодинамическим фенотипом пациентов не исследованы, что явилось поводом для данной работы.
Цель: исследовать эффективность длительного амбулаторного медикаментозного лечения АГ как совокупный результат — достижение АДцел и приемлемого уровня качества жизни пациентов, в том числе в зависимости от гемодинамического фенотипа, определяемого по КАСПАД.
Материал и методы
Проведено одномоментное обследование 175 амбулаторных пациентов с верифицированным диагнозом первичной АГ, обращавшихся в несколько поликлиник г. Минска для планового осмотра или выписки рецептов с целью продления ранее подобранного лечения в период 2013–2016 гг. Пациенты к моменту исследования имели давность заболевания от 3 до 12 лет и получали стандартную медикаментозную терапию препаратами из основных рекомендуемых групп антигипертензивных ЛС: ИАПФ или блокаторы рецепторов к ангиотензину (несколько пациентов, включенных в группу ИАПФ), тиазидные и тиазидоподобные диуретики (Диур), бета-адреноблокаторы (ББ), блокаторы медленных кальциевых каналов (БКК) в виде монотерапии или в комбинациях.
Для исследования КЖ использована русско-язычная версия общего опросника RAND-36 (обзор здоровья, содержащий 36 вопросов), которая валидирована и адаптирована к условиям Республики Беларусь [21]. Результатом обработки опросника является количественная характеристика КЖ в виде 8 концепций здоровья (шкал) в баллах от 0 до 100 (более высокий балл соответствует лучшему КЖ), отражающих физическую, эмоциональную и социальную составляющие этого комплексного показателя, а также оценка пациентом своего самочувствия по сравнению с предыдущим годом (НС как дополнительная характеристика):
1) PF — физическое функционирование (показывает степень ограничения выполнения различных физических нагрузок);
2) RP — ролевые ограничения, обусловленные проблемами физического здоровья (влияние физического состояния на выполнение работы или повседневной деятельности);
3) ВР — телесная боль (интенсивность боли и ее влияние на занятия повседневной деятельностью и работой);
4) RE — ролевые ограничения, обусловленные личными или эмоциональными проблемами (влияние эмоционального состояния на выполнение работы или повседневной деятельности);
5) EF — энергичность/усталость (ощущение прилива жизненных сил и энергии или усталости и бессилия);
6) EW — эмоциональное самочувствие (наличие изменений в психоэмоциональной сфере);
7) SF — социальное функционирование (степень ограничения социальной активности);
8) GH — общее восприятие здоровья (оценка пациентом своего общего состояния здоровья и перспектив на будущее);
9) НС — сравнение самочувствия с предыдущим годом.
Использованы также интегральные точки — средние баллы по сгруппированным составляющим КЖ у каждого пациента: физическому (шкалы 1–3), психическому (шкалы 4–6) и социальному (шкалы 7–8) компонентам, а также общий уровень КЖ.
Величины АД для определения гемодинамического фенотипа по КАСПАД получены при ежедневных самостоятельных измерениях в домашних условиях 1–3 раза в день (не менее 25 величин у каждого за период 2–4 недели) с соблюдением пациентом правил измерения (проводился инструктаж) [18, 19]. Анализировались демографические и клинические данные пациентов, проводимое медикаментозное лечение. Оценка нормальности распределения признаков проводилась по критерию Шапиро — Уилка, для характеристики групп использованы медиана и квартили — Me (Q25-Q75) или среднее и стандартная ошибка (M ± m) в соответствии с характером распределения; для сравнения значений признаков — критерии Стьюдента и Манна — Уитни; для сравнения качественных признаков и относительных величин — χ2 Пирсона и F-критерий Фишера. Различия считались статистически значимыми при р < 0,05.
Результаты и обсуждение
В группе наблюдения преобладали женщины, большинство пациентов имели АГ 2-й и 3-й степени; высокий (3) и очень высокий (4) кардиоваскулярный риск (табл. 1). Медиана возраста пациентов данной группы составила 60,0 (52,0–70,0) года. Статистически значимых различий между мужчинами и женщинами по рассматриваемым клинико-демографическим признакам не имелось.
Формы ХИБС были представлены стенокардией (в основном 2-го функционального класса (ФК)), нарушениями ритма (главным образом экстрасистолией) и начальными стадиями сердечной недостаточности (в основном 1-го, реже — 2-го ФК). Из сопутствующих патологий чаще всего отмечены первичный остеоартроз и остеохондроз позвоночника без выраженных симптомов в момент исследования (14,8 %), заболевания пищеварительной системы в фазе ремиссии — хронический гастрит, холецистит, стеатоз печени и др. (9,1 %).
Различий КЖ у мужчин и женщин по всем шкалам опросника, включая интегральные показатели, не выявлено, что согласуется со многими литературными данными и может свидетельствовать о большей степени дезадаптации мужчин в повседневной жизни в связи с заболеванием, так как уровень КЖ у практически здоровых мужчин значительно выше, чем у здоровых женщин [8, 22, 23].
/24_2.jpg)
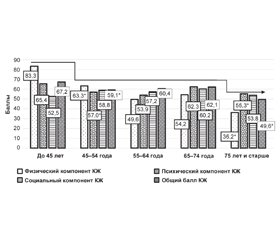
Проведено исследование возраста и основных клинических характеристик пациентов, представленных в табл. 1, как возможных факторов влияния на интегральные параметры КЖ. Факторный анализ показал влияние возраста на физический и психический компоненты КЖ: доля влияния — 4,1 % (F = 5,9; р < 0,001) и 6,8 % (F = 3,4; р = 0,010) соответственно. Исследование КЖ пациентов в 10-летних возрастных интервалах выявило его снижение в интервале 45–54 лет, причем у мужчин — с 45 лет (физический компонент и общий балл КЖ), у женщин — с 54–55 лет (физический и психический компоненты, общий уровень КЖ), после чего КЖ оставалось достаточно стабильным до 75-летнего возраста с последующим значимым снижением интегральных физического и психического компонентов, а также общего уровня КЖ (рис. 1). Это означает, что пациенты с АГ, получающие антигипертензивную терапию (АГТ), особенно мужчины, в возрасте 45 лет и старше нуждаются в дополнительном использовании методов улучшения физической и психоэмоциональной составляющих здоровья: повышении физической активности, использовании лечебной физкультуры и др., а также различных психотерапевтических способов. Социальный компонент КЖ существенно не страдал у всех возрастных категорий пациентов группы наблюдения, сохраняясь с течением возраста практически на одном уровне.
/24.jpg)
При увеличении степени АГ (доля влияния фактора на физический компонент — 13,7 %, F = 6,7; р < 0,001) отмечено снижение КЖ по отдельным шкалам и главным образом относительно АГ 1-й ст.: пациенты с АГ 2-й и 3-й ст. имели значимо более низкие баллы по шкалам физического функционирования (PF), телесной боли (ВР) и по интегральному физическому компоненту КЖ, а также шкале общего восприятия здоровья (GH), р < 0,05. КЖ пациентов со 2-й и 3-й ст. АГ различалось только по шкале GH. Таким образом, возрастание АД выше 1-й степени сопряжено с ограничениями в выполнении физических нагрузок и низкой самооценкой своего состояния пациентами, что указывает на целесообразность соответствующей коррекции, в частности, с помощью дополнения медикаментозной АГТ немедикаментозными методами воздействия.
Кардиоваскулярный риск в еще большей степени влиял на интегральные составляющие КЖ: физическую (4,8 %; F = 6,7; р < 0,001), социальную (10,5 %; F = 2,8; p = 0,040), а также на общий уровень КЖ (7,8 %; F = 4,4; p = 0,005). Показатели КЖ пациентов с умеренным и высоким кардиоваскулярным риском (риски 2 и 3) не различались между собой статистически значимо, но очень высокий риск (риск 4) резко снижал КЖ пациентов даже по сравнению с риском 3 по всем шкалам физического компонента КЖ (PF, RP, ВР), а также общего восприятия здоровья, интегральным физической, психической и социальной составляющим и по общему уровню КЖ (р < 0,05) (табл. 2).
/25.jpg)
Наличие ХИБС обнаружило существенное влияние на все интегральные параметры КЖ: общий уровень КЖ — 15,4 % (F = 8,8; р < 0,001); физический компонент — 2,7 % (F = 11,9; р < 0,001); психический — 6,4 % (F = 4,9; p = 0,003), социальный — 5,2 % (F = 2,8; р < 0,001). Сахарный диабет 2-го типа (СД2) существенно влиял только на интегральный физический компонент здоровья — 18,2 % (F = 4,5; р < 0,035): 39,2 (31,7–52,5) балла у пациентов с СД2 и 59,2 (38,3–80,0) балла у лиц без СД2, U = 477,0; p = 0,043.
Наиболее важным фактором влияния на все интегральные компоненты КЖ оказалось достижение АДцел, особенно на психическую и социальную составляющую: 14,7 % (F = 5,8; р = 0,017) и 14,3 % (F = 6,0; р = 0,016) соответственно. Целевого уровня АД (учитывая преобладающую долю пожилых пациентов в группе наблюдения, за АДцел принято АД менее 140/90 мм рт.ст.) достигли 44,0 % (77 пациентов группы), не достигли 32,6 % (57 чел.), остальные достигли АДцел частично — только по ДАД или по САД.
Интенсивность лечения (количество используемых ЛС) соответствовала тяжести болезни, однако частота достижения АДцел существенно не зависела от нее (p > 0,05): 47,3 % пациентов достигли
АДцел при монотерапии, 44,8 % — при использовании 2 ЛС, 37,9 % — 3 ЛС, и один из 5 пациентов, получавших 4 ЛС. При этом увеличение количества ЛС до 2 сопровождалось статистически значимым снижением КЖ по сравнению с КЖ пациентов, принимающих одно ЛС, по большинству параметров: PF (U = 1972,0; p = 0,037), BP (U = 10,4,0; p = 0,001), GH (t = 2,4; p = 0,015), по интегральным компонентам — физическому (U = 1908,5; p = 0,019) и социальному (U = 1895,0; p = 0,016), а также по общему уровню КЖ (U = 1923,5; p = 0,022). Однако данный факт может быть обусловлен тем, что монотерапию получали пациенты с более легкой формой заболевания. Дальнейшее увеличение количества ЛС показывало некоторое снижение КЖ, но без статистической значимости (p > 0,05). Среди пациентов, не достигших АДцел, значимых различий в КЖ по мере увеличения количества используемых ЛС не было, тогда как у пациентов с достигнутым АДцел при использовании 2 ЛС КЖ было значимо ниже, чем при монотерапии, по тем же параметрам КЖ, что и в группе в целом, и по социальному параметру SF (U = 360,5; p = 0,031).
Гемодинамические фенотипы пациентов группы наблюдения распределились следующим образом: H (гармонический) — 53,1 % (93 чел.), D (дисфункциональный диастолический) — 46,3 % (81 чел.), S (дисфункциональный систолический) — только 1 чел. (0,6 %), поэтому он исключен из дальнейшего анализа.
Лица с фенотипом D имели более высокую степень АГ, чем с фенотипом H — 2,0 (1,0–2,0) и 2,0 (2,0–3,0) соответственно (U = 2732; p = 0,002) — и более старший возраст — 62,5 (52,0–72,5) лет и 56,0 (47,0–68,0) года соответственно (U = 2598; p = 0,019). Средний уровень САД при D составил 141,5 (136,7–154,8) мм рт.ст., при H — 136,9 (128,1–149,1) мм рт.ст. (U = 2594; p = 0,001); ДАД — 89,0 ± 1,0 мм рт.ст. и 86,30 ± 0,84 мм рт.ст. соответственно (t =2,18; p = 0,029). Количество пациентов, не достигших АДцел на фоне лечения, среди лиц с фенотипом D было значимо больше, чем среди пациентов с фенотипом H: 40,7 % (33 чел.) и 25,8 % (24 чел.) соответственно, χ2 = 4,4; р = 0,036. Кроме того, КЖ пациентов с фенотипом D было более низкого уровня по многим параметрам, чем с фенотипом H, хотя статистически значимо отличалось только по физической шкале PF — 55,0 (30,0–70,0) и 60,0 (45,0–85,0) балла соответственно (U = 3101; p = 0,047).
Недостижение АДцел независимо от фенотипа сопровождалось ухудшением КЖ пациентов по подавляющему большинству параметров, включая интегральные, по сравнению с пациентами, достигшими данной цели. При этом у лиц с фенотипом D при недостижении АДцел по сравнению с лицами с данным фенотипом, достигшими цели, КЖ было хуже сразу по большинству шкал (PF, RP, EW, GH, HC), а также по суммарному физическому компоненту и общему уровню КЖ, тогда как у лиц с H-фенотипом — только по физическим составляющим — PF, RP и по суммарному физическому компоненту (табл. 3). То есть для пациентов с фенотипом D достижение АДцел является особенно важным еще и в плане улучшения КЖ.
/26.jpg)
Лечение одним и двумя ЛС у пациентов фенотипа H достоверно чаще сопровождалось достижением АДцел, чем его недостижением (χ2 = 6,1; р = 0,014 и χ2 = 3,9; р = 0,047 соответственно), тогда как при D-фенотипе частота достижения и недостижения АДцел была практически одинаково низкой независимо от количества ЛС. При этом у пациентов с фенотипом D увеличение количества принимаемых ЛС до 2 сопровождалось статистически значимым снижением КЖ по большинству параметров: BP (U = 258,5; p = 0,001), по интегральному физическому компоненту (U = 313,5; p = 0,013) и по общему уровню КЖ (U = 336,0; p = 0,029). У пациентов с фенотипом H статистически значимых различий при использовании одного и двух ЛС не было вовсе. Использование 3–4 ЛС не сопровождалось дальнейшим снижением КЖ как в группе в целом, так и отдельно в фенотипах D и H.
Таким образом, добавление 2-й «пилюли» пациенту с фенотипом D негативно сказывается на его КЖ. Это показывает целесообразность применения у данной категории лиц комбинированных ЛС, что приветствуется современными рекомендациями по АГ и оправдано не только с патогенетических позиций [1, 2], но и с позиций уменьшения негативного влияния лечения на КЖ.
Среди факторов, значимо влияющих на интегральные показатели КЖ, кроме рассмотренных выше, оказалось использование в АГТ препаратов из группы ИАПФ (монотерапия или комбинации — 42 пациента), особенно на таких компонентах КЖ, как психический (доля влияния — 16,3 %; F = 5,1; р = 0,025) и социальный (14,2 %; F = 6,1; р = 0,015). Причем эта связь с КЖ оказалась отрицательной (табл. 4). Данное обстоятельство, возможно, обусловлено не столько непосредственным негативным влиянием ЛС, сколько клиническими особенностями получавших их пациентов, т.е. более тяжелыми формами заболевания, но статистически этот факт не вызывает сомнения.
Пациенты, получавшие БКК (монотерапия или комбинации), тоже имели более низкие показатели КЖ по сравнению с лицами, не получавшими ЛС данной группы, но только по интегральному физическому компоненту — 40,8 (30,8–69,2) и 64,2 (41,7–81,7) балла соответственно, U = 1995,5; p = 0,019. Использование ББ и Диур не показало их значимого влияния на КЖ.
Ранее нами показано (267 пациентов с АГ), что в плане достижения АДцел у лиц с фенотипом D использование любой группы препаратов статистически значимо реже приводит к достижению АДцел, чем у пациентов с фенотипом H (для ИАПФ, ББ, Диур р < 0,05), особенно при наличии ХИБС. При D несколько лучше выглядели ББ (45,2 % достижения АДцел среди всех пациентов с этим типом), особенно у лиц с АГ без ХИБС (57,9 % достижения АДцел), но без статистически значимой разницы с другими группами средств, р > 0,05. Наличие ХИБС у пациентов гемодинамического типа D значительно снижает частоту достижения АДцел, которая колеблется при использовании разных групп препаратов лишь от 22,7 (БКК) до 30,2–30,4 % (ИАПФ и ББ). При фенотипе H у пациентов с наличием ХИБС эффективность достижения АДцел при использовании любых препаратов также была меньше, чем при отсутствии ХИБС. Однако ББ и диуретики выглядели предпочтительнее: 57,5 и 53,2 % достигших АДцел соответственно. Среди пациентов с фенотипом H с АГ без ХИБС наилучшую частоту достижения АДцел продемонстрировали ББ — 75,7 % (28 чел.) и БКК — 72,7 % (8 чел.). То есть для достижения АДцел у пациентов с фенотипом H (независимо от наличия ХИБС) предпочтительнее выглядели средства из групп ИАПФ и ББ, а также БКК при АГ без ХИБС [20].
Таким образом, ИАПФ и БКК, показавшие эффективность в плане достижения АДцел, причем преимущественно у пациентов с фенотипом H, оказались не самыми лучшими в плане влияния на КЖ (табл. 4). Это означает, что применение в АГТ препаратов ИАПФ и БКК, признанных наиболее эффективными современными средствами контроля АГ, нуждается в учете гемодинамического фенотипа и оценке КЖ пациентов, а также в коррекции последнего при необходимости, прежде всего немедикаментозными методами.
Для оценки эффективности лечения по совокупности достижения двух целей — АДцел и приемлемого уровня КЖ — были определены границы приемлемого и низкого уровней КЖ с помощью ROC-анализа. Получены точки разделения интегральных параметров КЖ, где за основу разделения взят критерий достижения АДцел при лечении. Статистические характеристики разделения оказались лучшими для показателя «общий уровень КЖ»: чувствительность — 63,6 %, специфичность — 63,2 %; AUC ± SE — 0,650 ± 0,047, р = 0,016; точка разделения — 58,2 балла [23]. Поэтому в дальнейшем исследовании за приемлемый общий уровень КЖ было принято 60 баллов и более (округление точки разделения).
Из общей группы наблюдения были выделены пациенты с желаемым эффектом лечения — достигнутым АДцел (по САД/ДАД менее 140/90 мм рт.ст.) при общем уровне КЖ 60 и более баллов (подгруппа А, 42 чел.) и пациенты с неэффективным лечением — с недостигнутым АДцел и низким общим уровнем КЖ — менее 60 баллов (подгруппа Б, 30 чел.). Из этих 72 пациентов 35 имели фенотип D и 37 — фенотип H. Среди пациентов с фенотипом H было статистически значимо больше лиц, имевших хороший комплексный эффект лечения (А), чем при фенотипе D: 70,3 (95% ДИ 55,6–85,0 %) и 45,7 % (95% ДИ 29,2–62,2 %) соответственно, χ2 = 4,5; р = 0,035.
Пациенты подгрупп А и Б с высокой статистической значимостью различались по возрасту, величине АД и по всем интегральным характеристикам КЖ: лица с хорошим эффектом лечения (А) были моложе, имели нормальное АД и более высокое КЖ. При этом пациенты с фенотипом H имели значимо лучшие показатели АД и КЖ по сравнению с фенотипом D, кроме социального компонента, и эти различия не обусловлены возрастом (различия в возрасте были незначимыми) (табл. 5).
Существенное влияние на достижение желаемого эффекта лечения (А) показало наличие ХИБС у пациентов (отрицательное), а также фенотип. Так, доля пациентов с ХИБС среди лиц с фенотипами H и D была сопоставима: 70,3 (26 чел.) и 62,8 % (22 чел.) соответственно, р > 0,05, но среди пациентов с фенотипом H без ХИБС в подгруппу А вошло значимо больше лиц, чем с фенотипом D — 84,6 (22 чел.) и 59,1 % (13 чел.) соответственно, χ2 = 3,9; р = 0,047. При наличии ХИБС такой эффект достигнут существенно реже и без значимых различий между фенотипами — 36,4 % (4 чел.) при H, 23,1 % (3 чел.) при D, р > 0,05. То есть присоединение ХИБС к АГ у пациентов с фенотипом H оказывает более сильное отрицательное влияние на их КЖ, чем у пациентов с фенотипом D.
Исследование частоты достижения желаемого эффекта лечения у пациентов с фенотипами H и D в зависимости от таких клинических характеристик, как инфаркт миокарда и ОНМК в анамнезе, наличие нарушений ритма и СД2, не выявило статистически значимых различий (р > 0,05).
Среди пациентов подгруппы А большинство получали одно ЛС (64,3 % — 27 чел.), тогда как в подгруппе Б — два (33,3 % — 10 чел.). Независимо от количества используемых ЛС различия в КЖ и величине АД были только между подгруппами А и Б, т.е. определялись именно комплексным эффектом лечения.
Проведенный анализ совокупной эффективности терапии (попадание в подгруппу А или Б) в зависимости от включения и невключения в медикаментозное лечение ЛС разных основных групп показал следующее. Среди пациентов, не получавших ИАПФ (независимо от гемодинамического фенотипа), большинство были в подгруппе А (эффективное лечение) — 87,5 % (95% ДИ 50,9–94,5 %), тогда как среди получавших данные ЛС — 50,0 % (95% ДИ 36,9–63,1 %), р = 0,006. Аналогично выглядела группа БКК: неиспользование данной группы ЛС дало большее количество пациентов с хорошим эффектом лечения, чем их использование — 66,7 % (95% ДИ 54,1–79,3 %) и 33,3 % (95% ДИ 11,5–55,1 %) соответственно, р = 0,013. Для других групп ЛС (ББ и Диур) значимых различий в достижении желаемой эффективности лечения в зависимости от их применения не получено.
Сравнение частоты достижения желаемого комплексного эффекта лечения при использовании разных групп ЛС в зависимости от фенотипа не выявило значимой разницы. Однако у пациентов с фенотипом H назначение ИАПФ значимо реже приводило к желаемому терапевтическому эффекту, чем неиспользование этой группы ЛС, тогда как при фенотипе D различия при использовании и неиспользовании ИАПФ не были значимыми. Зато среди пациентов с фенотипом D использование БКК дало меньшую долю лиц с желаемым эффектом лечения, чем их неиспользование (табл. 6).
Эти данные позволяют предположить, что при фенотипе H для достижения желаемого комплексного эффекта лечения препараты ИАПФ менее полезны (ввиду их негативного влияния на КЖ), чем использование других групп ЛС. Поэтому их применение делает желательным дополнение проводимой терапии различными методами, позволяющими улучшить КЖ. Зато БКК оказались наиболее эффективными для достижения АДцел у пациентов с фенотипом H без ХИБС, как отмечалось нами ранее [20].
В отношении фенотипа D наименее полезными для достижения желаемого эффекта лечения показали себя БКК. Полученные результаты согласуются с его физиологической сущностью как фенотипа, сопряженного с повышенной сосудистой жесткостью, централизацией управления ритмом сердца и чрезмерным влиянием симпатического отдела вегетативной нервной системы. Поэтому БКК, расширяющие артериальные сосуды, повышая их жесткость, и способствующие активации симпатических влияний, выглядят менее предпочтительными для этой категории лиц, и их применение также должно корректироваться комплексной реабилитацией пациентов и использованием комбинированных ЛС.
ББ и Диур были наиболее нейтральными в плане возможного негативного влияния на комплексный эффект лечения при обоих фенотипах.
Полученные результаты ввиду немногочисленности сравниваемых категорий пациентов (групп, подгрупп, фенотипов и др.) пока следует оценивать как пилотные, требующие дальнейших исследований на значительно больших выборках. Тем не менее они показывают, что определение гемодинамического фенотипа может быть перспективным для дифференцированного подхода к выбору медикаментозной терапии. А поскольку при D-фенотипе АДцел достигается достоверно реже, независимо от использованных ЛС и их количества, и КЖ таких пациентов хуже, им необходимы дополнительные методы влияния на физическую и психическую составляющие здоровья, а также на сосудистую жесткость.
У части пациентов, независимо от фенотипа, на фоне АГТ может наблюдаться низкий общий уровень КЖ, несмотря на достижение АДцел, что может быть скорректировано путем применения комплекса реабилитационных мероприятий, включая немедикаментозные (психотерапевтические, физические и др.). Это тем более важно, что связь между достижением АДцел и КЖ является двухсторонней. Поэтому для прогнозирования низкого уровня КЖ у пациентов с достигнутым АДцел был проведен статистический анализ основных клинико-демографических факторов и общего уровня КЖ, построены 9 моделей, из которых одна (на основе 5 факторов — возраст, количество принимаемых ЛС, наличие ХИБС, аритмии и ОНМК в анамнезе) наиболее полно предсказала низкий уровень КЖ с высокой статистической значимостью: χ2 = 22,3, р < 0,001. Для оценки вероятности низкого уровня КЖ у пациента с достигнутым АДцел необходимо рассчитать критерий z по полученной формуле:
и подставить значение z в уравнение логистической регрессии:
где р — значение вероятности, е — натуральный логарифм, z — рассчитанное значение критерия.
Полученная модель правильно предсказывала вероятность низкого общего уровня КЖ в 75,6 % случаев, что позволяет использовать ее в клинической практике.
Таким образом, анализ клинических и демографических факторов в отношении их влияния на КЖ и достижение АДцел, в том числе в зависимости от гемодинамического типа по КАСПАД, позволяет сделать следующее заключение.
У пациентов с АГ на фоне длительной амбулаторной терапии прослеживается значимое ухудшение КЖ по мере увеличения возраста — после 45 лет у мужчин и после 54 лет у женщин (сначала в физической, а затем и в психоэмоциональной сфере), что приводит к снижению общего уровня КЖ и указывает на целесообразность коррекции лечения с целью улучшения физической и психоэмоциональной составляющих здоровья, начиная с этих возрастных периодов.
КЖ пациентов с АГ снижается при увеличении степени АГ (выше 1-й) и кардиоваскулярного риска, особенно при сочетании АГ с ХИБС. При этом в первую очередь страдает физическая составляющая КЖ и его общий уровень, что указывает на необходимость физической реабилитации таких пациентов.
Одним из самых важных факторов, положительно влияющих на КЖ пациентов, является снижение АД: КЖ пациентов, не достигших целевого уровня АД, статистически значимо ниже по подавляющему большинству шкал и интегральных показателей КЖ, чем у достигших его лиц. При этом увеличение интенсивности медикаментозной терапии (количества ЛС) у лиц, достигших АДцел, сопряжено со снижением КЖ.
Эти же факторы — возраст, степень и риск АГ, наличие ХИБС — определяют эффективность лечения относительно достижения АДцел.
Пациенты с АГ, имеющие дисфункциональный гемодинамический фенотип D, статистически значимо реже достигают АДцел при лечении, чем пациенты с фенотипом H, причем независимо от количества используемых ЛС и их фармакологической группы, а также имеют более низкое КЖ, еще более существенно снижающееся при интенсификации медикаментозной терапии (увеличении количества «пилюль») по большинству шкал опросника (PF, RP, EW, GH, HC), а также по суммарному физическому компоненту и по общему уровню КЖ. У пациентов с фенотипом H интенсификация лечения, начиная с 2 ЛС, отрицательно сказывалась только на физической составляющей КЖ. Такое влияние на КЖ количества принимаемых лекарств является дополнительным аргументом в пользу применения в АГТ комбинированных ЛС.
Препараты из групп ИАПФ и БКК, показавшие себя эффективными средствами достижения АДцел (главным образом у пациентов с фенотипом H), имеют негативное влияние на КЖ в зависимости от гемодинамического фенотипа: ИАПФ — при H, БКК — при D. Это указывает на необходимость дифференцированной коррекции лечения при назначении этих ЛС путем использования комплекса реабилитационных мер влияния на компоненты КЖ (физический, психоэмоциональный) у таких пациентов, в том числе для улучшения субъективного восприятия своего здоровья. Показанная в данной работе потенциальная возможность персонализированного подхода к лечению пациентов с АГ в зависимости от гемодинамического фенотипа, в том числе подбора групп ЛС для получения желаемого комплексного эффекта лечения, нуждается в дальнейших исследованиях с использованием больших массивов наблюдения.
Предложенная статистическая модель прогноза низкого общего уровня КЖ у пациентов с достигнутым АДцел может применяться в амбулаторной практике для отбора пациентов, нуждающихся в комплексной реабилитации с использованием в первую очередь психотерапевтических и других немедикаментозных методов.
Выводы
1. В амбулаторной практике при длительной медикаментозной терапии пациентов с АГ целесообразно оценивать эффективность лечения комплексно — как достижение АДцел при приемлемом общем уровне КЖ, который соответствует 60 и более баллов (по RAND-36).
2. При назначении лечения необходимо учитывать гемодинамический фенотип, определяемый методом КАСПАД по индивидуальным величинам АД пациента в интервале времени, позволяющий в определенной степени предвидеть эффективность медикаментозного лечения и необходимость его коррекции. Так, пациенты с АГ, имеющие дисфункциональный гемодинамический фенотип D, реже достигают АДцел при лечении, чем пациенты с фенотипом H (p < 0,05), независимо от количества используемых ЛС и их фармакологической группы, а также имеют более низкое КЖ, еще более существенно снижающееся при интенсификации медикаментозной терапии.
3. Пациенты с фенотипом D, независимо от возраста и клинических характеристик, изначально нуждаются не только в медикаментозной АГТ, но и в комплексной реабилитации, включающей немедикаментозные методы лечения (физиотерапия, лечебная физкультура, психотерапия и др.), а также адъювантные ЛС (влияющие на сосудистую жесткость, психоэмоциональное состояние, антиоксидантные и др.).
4. При фенотипе H комплексная реабилитация нужна при низком КЖ пациента (или прогнозируемом низком КЖ) и недостигнутом АДцел, несмотря на назначение адекватного медикаментозного лечения и соблюдение пациентом врачебных рекомендаций.
5. Разработана статистическая модель определения вероятности низкого общего уровня КЖ у пациентов с достигнутым АДцел на основе пяти клинико-демографических факторов, позволяющая выявлять лиц, нуждающихся в комплексной реабилитации, для улучшения субъективного восприятия своего здоровья.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов и собственной финансовой заинтересованности при подготовке данной статьи.
Информация о вкладе каждого автора: Хурса Р.В. — концепция и дизайн исследования, статистическая обработка материалов, написание текста, анализ полученных данных, формулировка выводов; Месникова И.Л. — сбор и обработка материалов, участие в анализе полученных данных и в формулировке выводов; Павлович Т.П. — статистическая обработка материалов, участие в анализе полученных данных и в формулировке выводов.
/30.jpg)
/30_2.jpg)

/24_2.jpg)
/24.jpg)
/25.jpg)
/26.jpg)
/28.jpg)