Журнал «» Том 13, №5, 2020
Вернуться к номеру
Генеральний хірург: контроль гіпертензії повинен бути національним пріоритетом охорони здоров’я. Національне зобов’язання щодо вдосконалення догляду за хворими на гіпертензію в США (JAMA. Published online Oct 7 2020. doi: 10.1001/jama.2020.20356)
Авторы: Jerome M. Adams, Janet S. Wright
Office of the Surgeon General, Department of Health and Human Services, Washington, DC, USA
Рубрики: Кардиология
Разделы: Справочник специалиста
Версия для печати
Гіпертензія є загальнопоширеною, витратною та потенційно контрольованою хворобою. Майже кожен другий дорослий американець має гіпертензію, і серед них, за даними досліджень, рівень контрольованого артеріального тиску (АТ) у 2017–2018 рр. становив лише 43,7 %, що є зниженням із 53,8 % у 2013–2014 рр. [1]. Неконтрольований АТ може призвести до таких ускладнень, яким в основному можливо було би запобігти, таких як інфаркт міокарда, інсульт та материнська смертність, а також до виснажливих станів, лікування яких високовартісне, наприклад до хронічної хвороби нирок, серцевої недостатності та когнітивних порушень. Розлади вагітності, обумовлені гіпертензією, які почастішали в США, викликають несприятливі наслідки для здоров’я матері та дитини та можуть збільшити ризик серцево-судинних захворювань у жінок протягом усього життя. Розбіжності в контролі АТ і, як наслідок, у рівні ризику для здоров’я продовжують існувати залежно від раси та етнічної приналежності, віку та географії проживання. Проте широкий і неупереджений контроль гіпертензії можливий, і деякі практики та системи охорони здоров’я досягли рівня контролю АТ у 80 % хворих або вище в широкому спектрі обслуговуваних місць проживання та населення.
Цих фактів про гіпертонічну хворобу (надзвичайна поширеність, поганий контроль, розбіжності в якості надання допомоги та виняткова можливість контролю цього стану) більше ніж достатньо, щоб заслужити заклик генерального хірурга до дії щодо контролю гіпертензії [6]. Де-хто може поставити під сумнів випуск цього звіту зараз, коли проблема тяжкого гострого респіраторного синдрому внаслідок коронавірусу-2 (SARS-CoV-2) стала найважливішим пріоритетом охорони здоров’я в США. Однак саме наслідки пандемії та болісні уроки, які засвоюються, додають ще більшої актуальності покращенню рівня контролю гіпертензії для всіх дорослих американців [7]. Пандемія коронавірусу 2019 (COVID-19) виявила істотні відмінності у впливі вірусу SARS-CoV-2 та тяжких наслідках COVID-19. Більш високий рівень зараження, частоти тяжких ускладнень та смерті серед людей із різним кольором шкіри принаймні частково зумовлений соціальними детермінантами здоров’я: житлом, транспортом, освітою, доступом до медичної допомоги, наявністю здорових продуктів харчування, безпечним рівнем доходу та свободою від структурних та інституційних бар’єрів, пов’язаних із расою та упередженістю. Ці самі детермінанти або підтримують, або перешкоджають успіху в контролі високого АТ. У поєднанні з широким впровадженням найкращих практик у клінічних умовах та наданням людям можливості активно управляти своїм АТ визнання проблеми та поліпшення соціальних умов громади може призвести до стійких поліпшень у контролі як гіпертензії, так і COVID-19.
Сьогодні саме час звернути увагу та направити до перевірених стратегій, які покращують конт-роль АТ. Контроль гіпертензії вимагає стійких та конкретних дій із боку осіб, які страждають від високого АТ та мають ризик його розвитку, працівників охорони здоров’я та професіоналів охорони здоров’я та системи, в яких вони працюють, а також громади. Розумні, основні та постійні інвестиції в кожен із цих секторів потрібні для досягнення кращих результатів у галузі охорони здоров’я найближчим часом, а також для забезпечення більш стійкої, справедливої та процвітаючої держави в майбутньому.
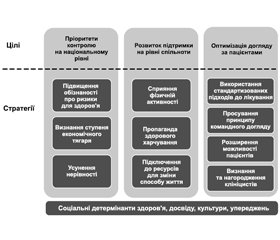
Цілі та стратегії, представлені в заклику до дії генерального хірурга, забезпечують національну дорожню карту, що сприятиме змінам (рис. 1). Існує три цілі: (1) зробити контроль гіпертензії національним пріоритетом; (2) забезпечити підтримку громадам щодо контролю над гіпертензією; та (3) оптимізувати догляд за хворими для контролю гіпертензії. Цілі та стратегії ґрунтуються на доказах, базуються на досвіді високоефективних систем та спільнот, а також адаптуються до наявних ресурсів та населення, що обслуговується.
Перша головна мета — оголосити контроль над гіпертензією національним пріоритетом; це виправдано витратами на життя, здоров’я, а також тим, що гроші в основному витрачаються на потенційно контрольований стан. Формування широкого усвідомлення впливу неконтрольованого АТ на здоров’я та економіку — це перший крок до активізації різноманітних галузей, викладених у документі. Серед партнерів, необхідних для досягнення національної мети боротьби з артеріальною гіпертензією, є платники та роботодавці, які, надаючи пріоритет контролю АТ у програмах підряду та стимулювання на основі вартості, можуть дати можливість практикам інвестувати в команди та процеси, для яких доведено, що з часом вони досягають високої ефективності. Платники та роботодавці також можуть допомогти особам управляти своєю гіпертензією, виключаючи розподіл витрат на апарати для вимірювання АТ та ліки. При установленні конт-ролю над АТ як пріоритету здоров’я населення також звертають увагу на глибокі диспропорції, пов’язані з гіпертонічною хворобою. При цьому в підгрупах расових та етнічних меншин спостерігається вищий рівень гіпертензії, нижчий рівень контролю АТ та більший ризик прямого або непрямого (наприклад, COVID-19-пов’язаного) ускладнення. Установлення цієї мети є не просто описом даних нерівностей в отриманні послуг охорони здоров’я, а початковим важливим кроком до їх усунення.
Другою основною метою є забезпечення, заохочення та використання підтримки на рівні громади для контролю гіпертензії. Громади — це основний рівень, на якому діють соціальні детермінанти здоров’я. Незважаючи на те, що ці детермінанти є основоположними у своїй ролі як причини диспропорцій зі станом здоров’я, їх можна змінити на краще. Наприклад, громади можуть інвестувати в безпечні та доступні місця для фізичної активності, покращуючи інфраструктуру для ходіння, та сприяти використанню велосипедів. Забезпечення доступу до поживних, загальнодоступних та якісних варіантів харчування для всіх жителів має бути пріоритетом для громад. Як члени та керівники своїх громад лікарі, медсестри, фармацевти та інші медичні працівники на основі громади можуть підтримувати та виступати за програми, що сприяють здоровому способу життя. Надання чітких рекомендацій та систематичне звернення пацієнтів до цих ключових ресурсів громади може допомогти клініцистам посилити ключові повідомлення та забезпечити пацієнтам можливість контролювати свій АТ.
Третя основна мета направлена на досягнення оптимальної клінічної допомоги хворим на АГ. Уроки практичного використання високоефективних систем подібні між собою за розміром ефекту та параметрами практики. Щоб досягти рівня контролю гіпертензії 70 % і вище, потрібна команда, стандартизований підхід до лікування або протокол, система даних, що забезпечує точну та своєчасну інформацію про ефективність роботи, а також набір стратегій для підтримки пацієнтів у самостійному контролі АТ та дотриманні режимів прийому ліків та рекомендацій щодо способу життя [3, 4, 8].
Нещодавнє твердження Американської асоціації серця та Американської медичної асоціації щодо їх політики [9], а також їх поточні настанови щодо клінічної практики [10] рекомендують проводити моніторинг АТ поза межами кабінету лікаря або вимірювати його самостійно пацієнтом (домашнє моніторування АТ — ДМАТ) із підтримкою пацієнтів клінічною командою щодо допомоги в досягненні та підтримці контролю АТ, а також дозволяють уникнути пасток «білого халата» або «маскованої» гіпертензії. Швидке прийняття та розширення телемедицини під час пандемії можуть пришвидшити впровадження програм ДМАТ практиками та системами охорони здоров’я по всій країні. Покращення доступу до перевірених пристроїв, навчання пацієнтів їх використанню, створення систем прийому та аналізу даних, сформованих пацієнтами, і зворотні своєчасні рекомендації пацієнтам щодо лікування — це кроки, які можуть швидко принести користь внаслідок залучення більшої частки пацієнтів, а згодом покращити контроль гіпертензії [9].
Нагородження клінічних команд та систем охорони здоров’я за досконалість у контролі гіпертензії може мати різні форми. Незалежно від того, чи вони базуються на вартості страхового випадку, якісних винагород, фінансових бонусів або місцевого чи національного визнання, ці прибутки мають важливе значення для створення глибоких та довготривалих інвестицій у боротьбу з гіпертензією.
Включення настанов щодо гіпертензії та цільових показників АТ в електронні медичні записи також може допомогти практикам та системам вдосконалити контроль АТ. Беручи участь у фінансових домовленостях, що забезпечують високі показники контролю артеріальної гіпертензії, практики можуть розширити свої групи, залучивши ефективних, але недостатньо задіяних членів команди, таких як фармацевти та медичні працівники середнього рівня. Клініцисти можуть розробити протоколи, які використовують генеричні препарати для зменшення вартості лікування пацієнта. Призначення комбінованих препаратів із фіксованою дозою, синхронізація поповнення ліків та заохочення доставки рецептів поштою також можуть допомогти поліпшити дотримання цих вимог пацієнтами. Як спільноти, так і клінічні системи продемонстрували поліпшення контролю над артеріальною гіпертензією завдяки колективній реалізації таких сумісних втручань на рівні клінічної допомоги та спільноти.
Заклик генерального хірурга щодо дій для контролю гіпертензії [6] наводить чіткий шлях до контролю гіпертензії в США. Підвищення рівня контролю АТ до рівня, що захищає та зберігає здоров’я, вимагатиме зобов’язань із боку нетрадиційних секторів, таких як бізнес, освіта та інститути, що базуються на вірі, а також продовження або посилення уваги з боку тих організацій та установ, які вже визнали пріоритетність контролю за гіпертензією. Пацієнти можуть почати з регулярної перевірки рівня АТ, практикуючи здоровий спосіб життя, а також включаючи прийом ліків, якщо вони призначені, і закликаючи до поліпшень на рівні громади та клінічної підтримки за потреби. Залучення політиків, платників та роботодавців, працівників та професіоналів системи охорони здоров’я, дослідників та керівників громад є ключовим в усуненні основних факторів, що сприяють поширенню та прогресуванню гіпертензії, прогалинам у контролі АТ та реалізації можливостей для поліпшення здоров’я нації, стійкості і процвітання. Зараз час для дій. Реалізація цілей та стратегій у заклику до дії разом із загальнонаціональними заходами може допомогти пацієнтам, клініцистам та громадам досягти переваг для здоров’я, багатства та справедливості, які може принести національний контроль за гіпертензією.
Список литературы
1. Muntner P., Hardy S.T., Fine L.J. et al. Trends in blood pressure control among US adults with hypertension, 1999-2000 to 2017-2018. JAMA. 2020. 324(12). 1190-1200. doi: 10.1001/jama.2020.14545.
2. Foti K., Auerbach J., Magnan S. Improving hypertension control population-wide in Minnesota. J. Public Health Manag. Pract. 2018. 24(5). 432-439. PubMedGoogle Scholar.
3. Ritchey M.D., Hannan J., Wall H.K., George M.G., Sperling L.S. Notes from the field: characteristics of Million Hearts Hypertension Control Champions, 2012-2019. MMWR Morb Mortal Wkly Rep. 2020. 69(7). 196-197. doi: 10.15585/mmwr.mm6907a5.
4. Jaffe M.G., Young J.D. The Kaiser Permanente Northern California story: improving hypertension control from 44% to 90% in 13 years (2000 to 2013). J. Clin. Hypertens (Greenwich). 2016. 18(4). 260-261. doi: 10.1111/jch.12803.
5. Jaffe M.G., Lee G.A., Young J.D., Sidney S., Go A.S. Improved blood pressure control associated with a large-scale hypertension program. JAMA. 2013. 310(7). 699-705. doi: 10.1001/jama.2013.108769.
6. US Department of Health & Human Services. Surgeon General’s Call to Action to Control Hypertension. Published Oct 7, 2020. https://www.hhs.gov/surgeongeneral/reports-and-publications/index.html.
7. Rodgers G.P., Gibbons G.H. Obesity and hypertension in the time of COVID-19. JAMA. 2020. 324(12). 1163-1165. doi: 10.1001/jama.2020.16753.
8. Young A., Ritchey M.D., George M.G., Hannan J., Wright J. Characteristics of health care practices and systems that excel in hypertension control. Prev. Chronic Dis. 2018. 15. E73.
9. Shimbo D., Artinian N.T., Basile J.N. et al. American Heart Association and the American Medical Association. Self-measured blood pressure monitoring at home: a joint policy statement from the American Heart Association and American Medical Association. Circulation. 2020. 142(4). 42-63.
10. Whelton P.K., Carey R.M., Aronow W.S. et al. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA guideline for the prevention, detection, evaluation, and management of high blood pressure in adults. J. Am. Coll. Cardiol. 2018. 71(19). 127-248.

/48.jpg)