Вступ
Тютюнопаління є одним із найвагоміших модифікованих факторів серцево-судинного ризику. Відповідно на лікарів усіх спеціальностей покладається обов’язок при веденні пацієнтів незалежно від причини звернення з’ясовувати статус тютюнопаління та вживати заходів щодо його припинення. Але останнім часом ми спостерігаємо випадки, коли на прийомі лікаря пацієнти, особливо молодого віку, визнають, що палять кальян. Як реагувати лікарю на таку ситуацію, чи є відмінності між палінням цигарок і кальяну й яка тактика наразі має бути стосовно таких пацієнтів? На ці та інші питання спробуємо дати відповіді у нашій статті.
Останніми роками у світі загалом та в Україні зокрема спостерігається зміна патерну тютюнопаління зі зменшенням частки традиційних запалювальних цигарок та збільшенням частки альтернативних тютюнових продуктів (АТП), серед яких кальян є другим за частотою вживання. Наразі паління кальяну зростає в усьому світі. До того ж ризик початку паління цигарок вищий серед курців кальяну, аніж серед осіб, які ніколи не палили, і цей ризик зростає зі збільшенням частоти паління [1].
Поширенню кальяну сприяють різноманітні фактори. Одним із них є маркетингова політика щодо ароматизованого тютюну, а також неправильне сприйняття соціальними медіа здатності викликати залежність та шкоди для здоров’я. Достатньо жорсткі законодавчі обмежувальні стратегії щодо цигарок у західних країнах, можливо, стали поштовхом до поширення АТП, вимоги щодо маркетингу та використання яких менш суворі. Крім того, після впровадження жорсткого законодавства щодо тютюну у країнах із високим доходом маркетингові заходи були спрямовані на країни з низьким доходом з упровадженням таких підходів, як кальян-бари та ароматизовані АТП, що подають як менш шкідливу альтернативу, спрямовану на підлітків та молодь, що ми, власне, і можемо наразі спостерігати.
Особливо загрозливим є те, що хоча паління кальяну задовольняє визначенню ВООЗ для нікотинової залежності [2], однак на сьогодні недостатньо даних щодо впливу кальяну на здоров’я. У травні 2019 року в авторитетному виданні Circulation було надруковано наукове положення Американської асоціації серця щодо паління кальяну та ризику серцево-судинних захворювань [3], що є свідченням актуальності цієї теми.
Будова кальяну
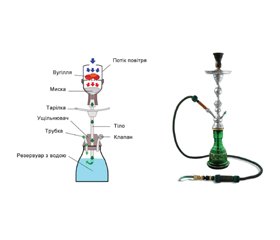
Кальян (також відомий як hookah, narghile, argileh, shisha, goza, hubble-bubble) складається з голови, або миски для розміщення тютюну, тіла, резервуара з водою і трубки, яка закінчується мундштуком (рис. 1).
Підпалене вугілля у вигляді брикетів або шматочків розташовують на верхівці наповненої тютюном миски, яка зазвичай зроблена з глини, мармуру або скла. Шматки вугілля часто відділені від тютюну перфорованою алюмінієвою фольгою, що при вдиху дозволяє нагрітому повітрю проходити крізь тютюн, а отвори на верхівці миски дозволяють диму рухатись вниз по тілу (стовбуру), яке може бути різної форми і довжини. Внизу стовбур занурений у воду, при проходженні крізь яку дим охолоджується та зволожується, а у воді при цьому утворюються бульбашки (звідси назва hubble-bubble). Крім води, у резервуарі може міститись інша рідина, наприклад алкоголь, фруктовий сік або молоко. Далі дим проходить крізь трубку, яка зазвичай зроблена зі шкіри, вінілу або пластику, звідки вдихається споживачем. Деякі кальяни мають декілька портів для одночасного використання кількома курцями. Трубка зазвичай закінчується металевим, дерев’яним або пластиковим наконечником, який може бути вкритий одноразовим мундштуком. Упродовж сесії паління брикети вугілля встановлюють і поповнюють для підтримання бажаного смаку, концентрації та кількості диму.
/27.jpg)
Тютюн для кальяну зазвичай є комбінацією висушених фруктів, власне тютюну і вологоутримуючої речовини. Ароматизатори у складі тютюну для кальяну (яблуко, банан, ягоди, вишні, шоколад, кокос, лимон, м’ята, ваніль, троянда, кола) збільшують привабливість завдяки асоціації з фруктами, десертами, цукерками, а кольорові упаковки такого тютюну не несуть перестороги щодо шкоди для здоров’я та спрямовані на молодших споживачів [5, 6]. До того ж солодкий аромат композиції не настільки терпкий, як цигарковий, менше подразнює дихальні шляхи, що сприяє легшому початку та продовженню паління [7, 8] і є «мотиватором» для споживання кальяну. Відповідно, у США близько 90 % підлітків при палінні кальяну використовують ароматизований тютюн [7, 9].
Епідеміологія та погляди на використання кальяну
Загалом у світі близько 100 млн осіб використовують кальян щодня, і частота використання значно відрізняється між країнами (рис. 2), але є вищою серед молодих людей, ніж серед дорослих [10, 11], а також серед міського, ніж серед сільського населення.
Фактори, що сприяють палінню кальяну, умовно можна поділити на три великі групи: фактори організму, фактори навколишнього середовища та фактори речовини (рис. 3).
Так, у країнах Середнього Сходу цей тип паління є традиційним, що пов’язано з культурними звичаями, та забезпечує легкий доступ до кальяну у родині або через друзів.
До залучення нових споживачів покликані традиційна реклама, вітрини кафе і барів, реклама та промоція через соціальні медіа. Продовженню паління сприяють такі позитивні психологічні ефекти кальяну, як підвищення концентрації і працездатності, зменшення стресу, голоду і депресії, частково зумовлені дією нікотину.
Молодь переважно вважає, що кальян менше викликає залежність завдяки епізодичності вживання і, відповідно, завдає меншої шкоди здоров’ю, ніж традиційні цигарки [13]. Але дані досліджень вказують на відносно швидку появу ознак залежності у підлітків (< 1 року після першого використання), навіть при ситуаційному використанні (7,5 кальяну на місяць) [14].
Інша проблема полягає в тому, що значна частина курців тютюну вживає 2 (22,5 %) або 3 (15,3 %) тютюнових продукти [15]. Крім того, паління кальяну асоціюється з підвищеним ризиком паління цигарок серед молодих дорослих; серед осіб, які ніколи не палили цигарки, але палили кальян, навіть нечасто, ризик почати палити цигарки був у 2,3 раза вищим порівняно з особами, які не споживали кальян [16].
З іншого боку, суспільство демонструє більше соціальне прийняття/менше засудження вживання кальяну. Відповідно, більшість підлітків розглядають кальян як спосіб соціалізації, а поширенню його вживання також сприяють доступність, високий соціоекономічний статус, цікавість, тиск з боку оточення, вечірки, бажання розважитись, тілесний досвід, у тому числі приємний смак і запах, а також тактильні та візуальні елементи, властиві об’ємному диму [17–19].
Важливим чинником поширення паління кальяну є розміщення кальян-барів у місцях з високою концентрацією людей, особливо біля коледжів та університетів. Старшокласники та студенти при опитуванні визнають, що дізнались про паління кальяну при спогляданні кальян-барів, які, у свою чергу, розміщують заохочення у вигляді реклами та в соціальних мережах [20].
До того ж курці кальяну використовують свої апарати не лише для паління тютюну: в одному з досліджень вони повідомляли про паління тютюну (78 %), гашишу (12 %) або тютюну з марихуаною/гашишем (10 %) [21]. І порівняно з курцями інших АТП курці кальяну утричі частіше повідомляли про використання цигарок (відносний ризик (ВР) 3,41; 95% довірчий інтервал (ДІ) 1,2–9,64) та марихуани (ВР 15,01, 95% ДІ 6,5–34,65).
Проте деякі установи здійснюють промоцію не лише кальяну, а й алкоголю, що відображає поліречовинну промоцію, а алкоголь є важливим фактором, пов’язаним з палінням кальяну і політютюновим вживанням, особливо серед молоді [22].
В Україні 2,1 % населення віком понад 15 років вживає кальян: 0,7 % палять кальян з тютюном, 1,4 % — без тютюну [23], і популярності кальян набув останніми роками, особливо серед молоді віком до 25 років. Згідно з даними опитування 2017 року, за останні 12 місяців 9 % чоловіків і 7,8 % жінок віком від 18 років палили кальян. Стосовно паління кальяну підлітками, то під час опитування було виявлено, що 38,8 % підлітків віком 15–17 років пробували кальян, 19,4 % — електронні цигарки (е-цигарки), а за останні 30 днів 11,3 % підлітків палили кальян і 5,5 % — е-цигарки [24], тобто частота паління кальяну майже удвічі перевищує частоту паління е-цигарок. І лише 53,7 % осіб знають, що паління кальяну з тютюном спричиняє серйозні захворювання.
Складові кальянового диму
Є три основні типи тютюну для кальяну, кожен з яких містить різні компоненти. Так, Mouassal, що з арабської перекладається як «медовий», містить 30 % тютюну і близько 70 % меду/цукрової тростини, гліцерину та ароматизаторів. Jurak містить тютюн, цукрову тростину та близько 20 % спецій і висушених фруктів. Tumbak — чиста форма неароматизованого тютюнового листя, які палять з вугіллям.
Загалом паління кальяну більш варіабельне, ніж паління цигарок, що визначається загальним часом сесії, кількістю вдихів, загальною кількістю вдихуваного диму, вмістом нікотину в тютюні, наявністю ароматизаторів, особистими перевагами та соціальними обставинами вживання. Вживання кальяну значно триваліше (30–90 хв/сесія) порівняно з цигаркою (5–6 хв), відповідно, триваліша сесія кальяну зумовлює більшу кількість вдихів. До того ж зволожений дим кальяну приємний, що зумовлює поглинання більшого об’єму та глибші вдихання, більшу середню тривалість вдихів і міжвдихових проміжків, що потенційно зумовлює збільшення побічних ефектів [25].
Оскільки паління кальяну є соціальною активністю, курці зазвичай підлягають впливу диму від продукту як такого та вторинного диму, видихуваного іншими курцями.
Дим кальяну містить хімічні речовини, які виявляють і в запалювальних цигарках. Але профіль потенційно шкідливих домішок (ПШД) значно відрізняється між ними з урахуванням різниці температур горіння або нагрівання тютюну, об’єму диму та типу паління. У кальяні тютюн нагрівається до ≈ 450 °С, що нижче від температури в цигарках (≈ 900 °С) і значно нижче, ніж потрібно для термодеструкції (піролізу) або прямого горіння.
Загалом паління кальяну спричинює надходження великої кількості шкідливих хімічних речовин, що перевищують такі порівняно з цигарками. Відповідно паління кальяну зумовлює подібні чи навіть вищі ризики для здоров’я проти паління цигарок.
Основні ПШД, які впливають на курців кальяну, включають нікотин, частки аерозолю, моноокис вуглецю (СО), леткі органічні сполуки, поліциклічні ароматичні вуглеводні (ПАВ), акролеїн, важкі метали та ртуть (рис. 4).
Вміст нікотину, головного джерела тютюнової залежності, значно відрізняється залежно від виду тютюну. У середньому вміст нікотину в одній мисці (20 г) неароматизованого тютюну становить 713 мг/миска (еквівалент 70 звичайних цигарок), ароматизованого — 67 мг/миска. Таким чином, додавання гліцерину, меду та інших ароматизаторів зменшує вміст нікотину в кожному грамі тютюну [26]. За даними досліджень, після сесії кальяну спостерігається 73-разове підвищення рівнів нікотину сечі [27].
Кальян є значним джерелом СО. При палінні за стандартним протоколом упродовж сесії кальян генерує у 30 разів більше СО, ніж цигарка [28], 90 % якого виділяється з вугілля. Порівняно з однією цигаркою сесія кальяну асоціюється з утричі вищим рівнем карбоксигемоглобіну, навіть при порівнюваних плазмових рівнях нікотину [29], що пов’язано з вищими рівнями СО, та спричинює клітинну гіпоксію й розвиток серцево-судинних захворювань.
Кальян утворює значно вищі кількості летких органічних сполук (акролеїн, бензол, феноли, пропіональдегід та ін.) порівняно з димом цигарки. Альдегіди спричиняють серцево-легеневу токсичність, є потенційними канцерогенами та мають протромботичну дію. Аміак подразнює дихальні шляхи.
Поліциклічні ароматичні вуглеводні — визначені або потенційні канцерогени. Загалом типова сесія кальяну за кількістю ПАВ еквівалентна 50 цигаркам, і більшість таких вуглеводів надходить у дим з вугілля та, відповідно, не залежить від наявності нікотину.
При палінні кальяну утворюється велика кількість твердих часточок (ТЧ), причому меншого розміру, ніж при палінні цигарок, що призводить до захворювань дихальної системи. У димі кальяну також виявлено важкі метали (Be, Ni, Co, Cr, Pb) і миш’як. Їхнє джерело наразі достеменно невідомо, вважають, що вони можуть виділятись як з тютюну, так і з вугілля.
Паління кальяну призводить до забруднення навколишнього середовища, оцінювання якого здійснюють за концентраціями ТЧ. Під час аналізу повітря кальян-барів виявлено високий уміст ТЧ, що відповідає якості повітря від «нездорового» до «загрозливого» за класифікацією Environmental Protection Agency (EPA) [30, 31] і, відповідно, становить небезпеку для персоналу цих установ. Окрім цього, паління кальяну становить небезпеку і для родичів курців, оскільки в їх помешканнях уміст токсичних речовин у повітрі вищий, ніж у помешканнях курців цигарок.
Вплив кальяну на серцево-судинну систему
Показано, що вплив паління кальяну на серцево-судинну систему загалом порівнюваний із впливом цигарок. За даними метааналізу, доданий ризик паління кальяну щодо серцево-судинних захворювань становив 1,67 (95% ДІ 1,25–2,24) [32]. Тобто паління кальяну підвищує серцево-судинний ризик і сприяє розвитку серцево-судинних подій. Загальні механізми, через які реалізуються несприятливі ефекти як цигарок, так і кальяну, включають симпатичну активацію, судинну дисфункцію, системне запалення та оксидативний стрес, інсулінорезистентність, підвищену коагуляцію і тромбози та перекисне окиснення ліпідів (рис. 5). Але при екстраполюванні даних щодо паління цигарок на кальян слід зважати на додаткові компоненти, специфічні для кальяну, такі як високий рівень СО і бензолу, що вивільняються при згорянні вугілля.
Паління кальяну асоціюється з гострими та, при тривалому використанні, хронічними впливами на серцево-судинну систему.
Описи гострих серцево-судинних ефектів варіюють в різних дослідженнях з огляду на різні умови споживання кальяну, демографічні особливості учасників та тип використання. Упродовж 15–30 хв після паління кальяну спостерігалось підвищення систолічного (на 3–16 мм рт.ст.) [88–91] та діастолічного (на 2–14 мм рт.ст.) артеріального тиску (АТ) [33], частоти серцевих скорочень (ЧСС) (на 6–13 уд/хв) та зменшення варіабельності ЧСС [34, 35], помірне підвищення коронарного кровотоку та потреби міокарда в кисні, що пов’язують із нікотин-індукованою β-адренергічною стимуляцією з підвищеним локальним і системним вивільненням катехоламінів.
На судини кальян впливає подібно до цигарок, підвищуючи їх резистентність, зменшуючи кровотік на передпліччі, венозний відтік та венозну ємкість, що відображає ендотеліальну дисфункцію [36] й асоціюється з місцевим вивільненням вільних радикалів, оксидативним стресом та зниженням активності оксиду азоту (NO).
Також було показано підвищення активності тромбоцитів при палінні кальяну [37], що відіграє провідну роль у патогенезі інфаркту міокарда (ІМ) та інсульту. Відповідно є зв’язок між палінням кальяну та ІМ, у тому числі в молодих осіб, одним із механізмів розвитку якого вважають β-адренергічну стимуляцію серця з підвищенням його роботи та потреби в кисні [38].
Також паління кальяну асоціюється з порушенням легеневих функцій та зниженням толерантності до фізичних навантажень, що може бути зумовлено підвищенням рівнів СО у крові та, відповідно, зниженням здатності крові до транспорту кисню.
Серцево-судинні ефекти тривалого паління кальяну
У кількох дослідженнях було показано асоціацію між тривалим палінням кальяну та підвищеним ризиком серцево-судинних захворювань, їх тяжкістю та смертністю [39, 40]. Але більшість досліджень було проведено на Середньому Сході та у Південно-Східній Азії, де кальян найбільш поширений, відповідно, тип паління та демографічні особливості курців не дозволяють повністю екстраполювати ці дані на західну популяцію. Проте на їх підставі можна робити певні висновки про можливі впливи кальяну на серцево-судинну систему.
Так, у дослідженні K.D. Ward та співавт. щоденне паління кальяну порівняно з тими, хто ніколи не палив, асоціювалось із вищим на 2,26 кг/м2 індексом маси тіла (ІМТ), навіть після стандартизації за палінням цигарок, кількістю хронічних захворювань, статтю, рівнем прибутку та сімейним станом, також курці кальяну мали майже втричі вищий ризик ожиріння [42].
Загалом особи, які тривало курять кальян, мають вищі рівні факторів серцево-судинного ризику, таких як артеріальна гіпертензія (ВР 1,95), гіперліпідемія (ВР 1,63), гіперглікемія (ВР 1,82), абдомінальне ожиріння (ВР 1,93) і підвищений рівень фібриногену [43, 44], що вказує на вищий серцево-судинний ризик курців.
Тривале паління кальяну асоціюється з утричі вищим ризиком захворювання серця, в тому числі ішемічної хвороби серця та серцевої недостатності [45], що може бути пояснено тривалим впливом високих концентрацій СО. Так, у дослідженні пацієнтів зі встановленим коронарним атеросклерозом паління кальяну асоціювалось із вищими систолічним АТ і ЧСС порівняно з іншими курцями [41].
У дослідженні A.M. Sibai та колег також було показано асоціацію довготривалого паління кальяну з ангіографічно підтвердженим атеросклеротичним ураженням коронарних артерій. При цьому тривале паління асоціювалось із утричі вищим ризиком наявності тяжких стенозів (> 70 %) порівняно з некурцями [46].
Крім того, в дослідженні з оцінки тяжкості коронарної хвороби серця у пацієнтів, які підлягали ангіографії, у курців кальяну було виявлено вищий бал за шкалою Duke Jeopardy порівняно з курцями цигарок, змішаним палінням та некурцями [41]. Навіть особи, які палили цигарки і кальян, мали нижчий бал, ніж курці винятково кальяну; очевидно, кальян гірше впливає на атеросклеротичний процес унаслідок більшого вживання, тривалішого впливу і більшої токсичності, ніж дим цигарок.
Як і при палінні цигарок, курці кальяну мають більшу схильність до розвитку гострого коронарного синдрому (ГКС) з елевацією сегмента ST, ніж некурці, які більше схильні до ГКС без елевації сегмента ST [47]. До того ж пацієнти з анамнезом паління кальяну при розвитку ГКС мають вищий ризик смерті порівняно з некурцями [3].
В одному з останніх досліджень було показано достовірну асоціацію ІМ з поточним палінням кальяну (доданий ризик (ДР) 4,08; 95% ДІ 1,37–12,10), епізодичним палінням кальяну (ДР 3,6; 95% ДІ 1,31–10,19) та палінням винятково кальяну (ДР 10,26; 95% ДІ 2,22–47,29). При цьому паління винятково цигарок також асоціювалось з розвитком ІМ (ДР 4,6; 95% ДІ 1,98–11,04) [40].
Можливими механізмами ІМ при палінні кальяну є оксидативний стрес як потенційний механізм початкової серцево-судинної дисфункції та атеросклеротичного процесу [48, 49], тромбогенність та безпосереднє токсичне ураження міокарда; токсичність частково потенціюється наявністю ароматизаторів [50].
У нещодавно опублікованих результатах дослідження, проведеного в Лівані, було виявлено, що паління кальяну достовірно підвищувало ризик інсульту (ВР 4,99; 95% ДІ 2,07–11,99), у тому числі ішемічного (ВР 6,25; 95% ДІ 2,26–17,39), причому асоціація була більш значимою у курців цигарок, що відображає несприятливу взаємодію між цими видами паління [51].
Гострі та хронічні серцево-судинні ефекти кальяну підсумовано на рис. 6.
Отже, кальян не є безпечнішим і не менше викликає залежність, ніж паління цигарок, і поєднання впливу хімічних речовин та тютюнової залежності як такої зараховує курців кальяну до групи пацієнтів високого ризику побічних ефектів, у тому числі ІМ. Відмова від паління залишається ефективним методом як первинної профілактики серцево-судинних захворювань, так і у хворих із діагностованою ІХС [53, 54].
Попри те, що досі недостатньо даних щодо впливу на здоров’я паління традиційного кальяну, у 2014 році на ринку з’явились електронні кальяни (е-кальяни), про вплив яких на здоров’я відомо ще менше. За даними дослідження, для виявлення можливих відмінностей між е-цигарками та е-кальяном було встановлено таке: 1) 94 % е-кальянів одноразові порівняно з 40 % е-цигарок; 2) більшість е-кальянів містять ароматизатори; 3) 8,3 % е-кальянів містять нікотин порівняно з 94,1 % е-цигарок. Але незважаючи на маркування як вільних від нікотину, безпека е-кальяну достеменно невідома, при цьому 83 % упаковок е-цигарок і лише 50 % упаковок е-кальянів містять вказівки на вікові обмеження [55]. Відповідно вплив е-кальянів на здоров’я потребує окремих досліджень.
Припинення паління кальяну
Приблизно від чверті до половини курців кальяну хочуть припинити палити, і від 25 до 75 % бажаючих щороку роблять спроби припинити, більшість з яких закінчуються невдало.
Стосовно медичного супроводу припинення паління кальяну на відміну від цигарок є низка специфічних проблем. По-перше, недостатня обізнаність надавачів медичних послуг про шкоду АТП, у тому числі кальяну [56], що зумовлює недостатнє виявлення паління кальяну та, відповідно, недостатнє вживання заходів щодо припинення його паління. Під час підготовки студентів-медиків навчання стосовно шкоди АТП відсутнє майже повністю.
Іншою проблемою є суттєві відмінності щодо самого сприйняття курцями звички палити. Курці кальяну пояснюють свою звичку соціалізацією, задоволенням і розвитком, у той час як курці цигарок визнають свою звичку залежністю. Відповідно медичні працівники більш схильні до виявлення паління цигарок порівняно з кальяном та менш схильні давати поради щодо припинення паління кальяну, аніж цигарок [57]. При консультуванні курців кальяну слід зважати на культурні та соціальні аспекти паління.
Утручання щодо припинення тютюнопаління поділяють на поведінкові та медикаментозні. Щодо припинення паління кальяну, то рекомендації з обох груп заходів на сьогодні ще знаходяться у стані розроблення.
Стосовно поведінкових змін група експертів рекомендує три широкі категорії заходів: підготовка та планування припинення (оцінювання готовності, попередніх спроб, виявлення способів зменшення перешкод і вирішення проблем), усвідомлення шкоди кальяну та переваг припинення (надання інформації про ускладнення паління, оцінювання за та проти припинення і неприпинення) та запобігання рецидивам і підтримка ідентичності колишнього курця з інформуванням про симптоми відміни [58].
Загалом поведінкова терапія з наданням інформації щодо шкоди паління для здоров’я є ефективним засобом запобігання тютюнопалінню [59], оскільки молодь сприйнятлива до інформації про шкоду кальяну для здоров’я.
Наразі немає переконливих даних щодо ефективності більшості заходів для припинення паління кальяну. За даними систематичного огляду, з п’яти рандомізованих контрольованих досліджень два показали достовірно вищий рівень відмови в групах утручань (бупропіон/поведінкова підтримка проти плацебо в Пакистані, 6-місячний відносний ризик утримання становив 2,3 (95% ДІ 1,4–3,8); група поведінкової підтримки проти відсутності втручань в Єгипті, 12-місячний відносний ризик утримання становив 3,3 (95% ДІ 1,4–8,9)) [60]. Також показано ефективність економічних важелів у зменшенні споживання кальяну: за даними ліванського дослідження, підвищення вартості кальяну на 10 % сприяло зменшенню його споживання на 14,5 % [61].
У дослідженні О. Dogar та співавт. не було показано достовірної різниці щодо відмови від кальяну в групах варенікліну, який широко застосовують для лікування тютюнопаління (12 із 253; 4,7 %), та плацебо (11 із 257; 4,3 %) (ВР 1,11; 95% ДІ 0,50–2,47; Р = 0,80) [62].
Більшість досліджень із припинення паління кальяну на сьогодні — це пілотні дослідження з невеликим розміром вибірки, коротким періодом спостереження та нерандомізованим дизайном, і лише в небагатьох дослідженнях відмова від паління верифікувалась за допомогою біохімічних досліджень. Але попри недоліки ці дослідження показують, що певні поведінкові стратегії, застосовувані для припинення паління цигарок, можуть бути з адаптацією використані для припинення паління кальяну. А стосовно медикаментозних засобів необхідні подальші дослідження для визначення їх ефективності.
Висновки
1. Паління кальяну є відносно новою, але актуальною проблемою для України, що набуває значного поширення, особливо серед молоді.
2. Повторне вживання кальяну спричиняє формування залежності та часто поєднується з уживанням кількох тютюнових продуктів та алкоголю.
3. Споживання кальяну спричиняє значну кількість побічних ефектів, у тому числі з боку серцево-судинної системи, що потребує уваги лікарів з метою його активного виявлення та запровадження підходів для припинення.
4. Необхідні подальші дослідження впливу традиційного та електронного кальяну на серцево-судинну систему та розробка ефективних методів припинення його паління.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Список литературы
1. Jaber R., Madhivanan P., Veledar E., Khader Y., Mzayek F., Maziak W. Waterpipe: a gateway to cigarette smoking initiation among adolescents in Irbid, Jordan: a longitudinal study. Int. J. Tuberc. Lung. Dis. 2015. 19. 481-487. doi: 10.5588/ijtld.14.0869.
2. Aboaziza E., Eissenberg T. Waterpipe tobacco smoking: what is the evidence that it supports nicotine/tobacco dependence? Tob. Control. 2015. 24 Suppl. 1. i44-i53. doi: 10.1136/tobaccocontrol-2014-051910.
3. Bhatnagar A., Maziak W., Eissenberg T. et al. Waterpipe (Hookah) smoking and cardiovascular disease risk: A scientific statement from the American Heart Association. Circulation. 2019. 139(19). e917-e936. doi: 10.1161/CIR.0000000000000671.
4. Jukema J.B., Bagnasco D.E., Jukema R.A. Waterpipe smoking: not necessarily less hazardous than cigarette smoking. Neth. Heart J. 2014. 22. 91-99. doi: 10.1007/s12471-013-0501-0.
5. Jawad M., Nakkash R.T., Hawkins B., Akl E.A. Waterpipe industry products and marketing strategies: analysis of an industry trade exhibition. Tob. Control. 2015. 24. e275-e279. doi: 10.1136/tobaccocontrol-2015-052254.
6. Nakkash R., Khalil J. Health warning labelling practices on narghile (shisha, hookah) waterpipe tobacco products and related accessories. Tob. Control. 2010. 19. 235-239. doi: 10.1136/tc.2009.031773.
7. Sutfn E.L., Song E.Y., Reboussin B.A., Wolfson M. What are young adults smoking in their hookahs? A latent class analysis of substances smoked. Addict Behav. 2014. 39. 1191-1196. doi: 10.1016/j.addbeh.2014.03.020.
8. Bird Y., May J., Nwankwo C., Mahmood R., Moraros J. Prevalence and characteristics of flavoured tobacco use among students in grades 10 through 12: a national cross-sectional study in Canada, 2012–2013. Tob. Induc. Dis. 2017. 15. 20. doi: 10.1186/s12971-017-0124-0.
9. Salloum R.G., Asfar T., Maziak W. Toward a regulatory framework for the waterpipe. Am. J. Public. Health. 2016. 106. 1773-1777. doi: 10.2105/ AJPH.2016.303322.
10. Maziak W., Taleb Z.B., Bahelah R. et al. The global epidemiology of waterpipe smoking. Tob. Control. 2015. 24 (suppl. 1). i3-i12. doi: 10.1136/tobaccocontrol-2014-051903.
11. Villanti A.C., Johnson A.L., Ambrose B.K. et al. Flavored tobacco product use in youth and adults: findings from the first wave of the PATH study (2013–2014). Am. J. Prev. Med. 2017. 53. 139-151. doi: 10.1016/j.amepre.2017.01.026.
12. Pratiti R., Mukherjee D. Epidemiology and Adverse Consequences of Hookah/Waterpipe Use: A Systematic Review. Cardiovascular & Hematological Agents in Medicinal Chemistry. 2019. 17. 82-93. doi: 10.2174/1871525717666190904151856.
13. Momenabadi V., Kaveh M.H., Hashemi S.Y., Borhaninejad V.R. Factors Affecting Hookah Smoking Trend in the Society: A Review Article. Addict Health. 2016. 8(2). 123-35.
14. Bahelah R., DiFranza J.R., Fouad F.M., Ward K.D., Eissenberg T., Maziak W. Early symptoms of nicotine dependence among adolescent waterpipe smokers. Tob. Control. 2016. 25. e127-e134. doi: 10.1136/ tobaccocontrol-2015-052809.
15. Kasza K.A., Ambrose B.K., Conway K.P. et al. Tobacco-product use by adults and youths in the United States in 2013 and 2014. N. Engl. J. Med. 2017. 376. 342-353. doi: 10.1056/NEJMsa1607538.
16. Salloum R.G., Haider M.R., Barnett T.E. et al. Peer reviewed: waterpipe tobacco smoking and susceptibility to cigarette smoking among young adults in the United States, 2012–2013. Prev. Chronic. Dis. 2016. 13. E24. doi: 10.5888/pcd13.150505.
17. Akl E.A., Ward K.D., Bteddini D. et al. The allure of the waterpipe: a narrative review of factors affecting the epidemic rise in waterpipe smoking among young persons globally. Tob. Control. 2015. 24 (suppl. 1). i13-i21. doi: 10.1136/ tobaccocontrol-2014-051906.
18. Baheiraei A., Shahbazi Sighaldeh S., Ebadi A., Kelishadi R., Majdzadeh S.R. Psycho-social Needs Impact on Hookah Smoking Initiation among Women: A Qualitative Study from Iran. Int. J. Prev. Med. 2015 Aug 24. 6. 79. doi: 10.4103/2008-7802.163374.
19. Wong L.P., Alias H., Aghamohammadi N., Aghazadeh S., Hoe V.C. Shisha smoking practices, use reasons, attitudes, health effects and intentions to quit among shisha smokers in Malaysia. Int. J. Environ. Res. Public Health. 2016. 13(7). https://doi.org/10.3390/ijerph13070726.
20. Morris D.S., Fiala S.C., Pawlak R. Opportunities for policy interventions to reduce youth hookah smoking in the United States. Prev. Chronic Dis. 2012. 9. E165. doi: 10.5888/pcd9.120082.
21. Brockman L.N., Pumper M.A., Christakis D.A., Moreno M.A. Hookah’s new popularity among US college students: a pilot study of the characteristics of hookah smokers and their Facebook displays. BMJ Open. 2012. 2. e001709. doi: 10.1136/bmjopen-2012-001709.
22. Cohn A.M., Ehlke S.J., Cobb C.O., Soule E.K. Hookah tobacco smoking in a large urban sample of adult cigarette smokers: Links with alcohol and poly-tobacco use. Addictive Behaviors. 2017 May. 68. 1-5. doi: 10.1016/j.addbeh.2016.12.012.
23. Global'ne opytuvannja doroslyh shhodo vzhyvannja tjutjunu (Global Adult Tobacco Survey — GATS). Kyiv, 2017. 240 p. URL: https://is.gd/Op5JeG
24. Balakirjeva O.M., Bondar T.V., Pryjmak Ju.Ju. ta in. Kurinnja, vzhyvannja alkogolju ta narkotychnyh rechovyn sered pidlitkiv, jaki navchajut'sja: poshyrennja j tendencii' v Ukrai'ni (European School Survey Project on Alcohol and Other Drugs (ESPAD)). Kyiv. 2015. http://www.uisr.org.ua/img/upload/files/ESPAD-ForWEB.pdf.
25. Jukema J.B., Bagnasco D.E., Jukema R.A. Waterpipe smoking: not necessarily less hazardous than cigarette smoking: Possible consequences for (cardiovascular) disease. Neth. Heart J. 2014 Mar. 22(3). 91-9. doi: 10.1007/s12471-013-0501-0. PMID: 24307377. PMCID: PMC3931860.
26. Hadidi K.A., Mohammed F.I. Nicotine content in tobacco used in hubble-bubble smoking. Saudi Med. J. 2004 Jul. 25(7). 912-7.
27. St Helen G., Benowitz N.L., Dains K.M., Havel C., Peng M., Jacob P. 3rd. Nicotine and carcinogen exposure after water pipe smoking in hookah bars. Cancer Epidemiol. Biomar-kers Prev. 2014 Jun. 23(6). 1055-66. doi: 10.1158/1055-9965.
28. Daher N., Saleh R., Jaroudi E. et al. A. Comparison of carcinogen, carbon monoxide, and ultrafine particle emissions from narghile waterpipe and cigarette smoking: sidestream smoke measurements and assessment of second-hand smoke emission factors. Atmos Environ (1994). 2010. 44. 8-14. doi: 10.1016/j.atmosenv. 2009.10.004.
29. Eissenberg T., Shihadeh A. Waterpipe tobacco and cigarette smoking: direct comparison of toxicant exposure. Am. J. Prev. Med. 2009. 37. 518-523. doi: 10.1016/j.amepre.2009.07.014.
30. Fiala S.C., Morris D.S., Pawlak R.L. Measuring indoor air quality of hookah lounges. Am. J. Public Health. 2012 Nov. 102(11). 2043-5. doi: 10.2105/AJPH.2012.300751. Epub 2012 Sep 20. PMID: 22994168. PMCID: PMC3477955.
31. Zhou S., Weitzman M., Vilcassim R., Wilson J., Legrand N., Saunders E., Travers M., Chen L.C., Peltier R., Gordon T. Air quality in New York City hookah bars. Tob. Control. 2015 Oct. 24(e3). e193-8. doi: 10.1136/tobaccocontrol-2014-051763.
32. Waziry R., Jawad M., Ballout R.A., Al Akel M., Akl E.A. The effects of waterpipe tobacco smoking on health outcomes: an updated systematic review and meta-analysis. Int. J. Epidemiol. 2017 Feb 1. 46(1). 32-43. doi: 10.1093/ije/dyw021.
33. Hawari F.I., Obeidat N.A., Ayub H. et al. The acute effects of waterpipe smoking on lung function and exercise capacity in a pilot study of healthy participants. Inhal. Toxicol. 2013. 25. 492-497. doi: 10.3109/08958378.2013.806613.
34. Cobb C.O., Sahmarani K., Eissenberg T., Shihadeh A. Acute toxicant exposure and cardiac autonomic dysfunction from smoking a single narghile waterpipe with tobacco and with a “healthy” tobacco-free alternative. Toxicol. Lett. 2012. 215. 70-75. doi: 10.1016/j.toxlet.2012.09.026.
35. Blank M.D., Cobb C.O., Kilgalen B. et al. Acute effects of waterpipe tobacco smoking: a double-blind, placebo-control study. Drug Alcohol Depend. 2011. 116. 102-109. doi: 10.1016/j.drugalcdep.2010.11.026.
36. Selim G.M., Elia R.Z., El Bohey A.S., El Meniawy K.A. Effect of shisha vs. cigarette smoking on endothelial function by brachial artery duplex ultrasonography: an observational study. Anadolu Kardiyol. Derg. 2013. 13. 759-65. doi: 10.5152/akd.2013.4499.
37. Alarabi A.B., Karim Z.A., Ramirez J.E.M. et al. Short-term exposure to waterpipe/hookah smoke triggers a hyperactive platelet activation state and increases the risk of thromboge-nesis. Arterioscler. Thromb. Vasc. Biol. 2020. 40. 335-349. doi: 10.1161/ATVBAHA.119.313435.
38. Nelson M.D., Rezk-Hanna M., Rader F. et al. Acute effect of hookah smoking on the human coronary microcirculation. Am. J. Cardiol. 2016 Jun 1. 117(11). 1747-54. doi: 10.1016/j.amjcard.2016.03.007. Epub 2016 Mar 18.
39. Platt D.E., Hariri E., Salameh P. et al. Association of waterpipe smoking with myocardial infarction and determinants of metabolic syndrome among catheterized patients. Inhal. Toxicol. 2017 Aug. 29(10). 429-434. doi: 10.1080/08958378.2017.1384085.
40. Al-Amri A., Ghalilah K., Al-Harbi A., Al-Dubai S.A.R., Al-Ghamdi S., Al-Zalabani A. Waterpipe smoking and the risk of myocardial infarction: A hospital-based case-control study. Tob. Induc. Dis. 2019 Dec 2. 17. 87. doi: 10.18332/tid/114074.
41. Selim G.M., Fouad H., Ezzat S. Impact of shisha smoking on the extent of coronary artery disease in patients referred for co-ronary angiography. Anadolu Kardiyol. Derg. 2013. 13. 647-654. doi: 10.5152/akd.2013.191.
42. Ward K.D., Ahn S., Mzayek F. et al. The relationship between waterpipe smoking and body weight: population-based findings from Syria. Nicotine Tob. Res. 2015. 17. 34-40. doi: 10.1093/ntr/ntu121.
43. Sezavar S.H., Abedi A., Sadeghi B.H. A comparative study of plasma fibrinogen among hookah smokers, cigarette smokers and non-smokers. Iran. Heart J. 2004. 5(3). 48-54.
44. Shafique K., Mirza S.S., Mughal M.K. et al. Water-pipe smoking and metabolic syndrome: A population-based study. PLoS One. 2012. 7(7). e39734. [http://dx.doi.org/10.1371/journal.pone.0039734]
45. Islami F., Pourshams A., Vedanthan R. et al. Smoking waterpipe, chewing nass and prevalence of heart disease: a cross-sectional analysis of baseline data from the Golestan Cohort Study. Iran. Heart. 2013 Feb. 99(4). 272-8. doi: 10.1136/heartjnl-2012-302861. Epub 2012 Dec 20.
46. Sibai A.M., Tohme R.A., Almedawar M.M., Itani T., Yassine S.I., Nohra E.A., Isma’eel H.A. Lifetime cumulative exposure to waterpipe smoking is associated with coronary artery disease. Atherosclerosis. 2014. 234. 454e460. doi: 10.1016/j.atherosclerosis.2014.03.036.
47. Al Suwaidi J., Zubaid M., El-Menyar A.A. et al. Prevalence and outcome of cigarette and waterpipe smoking among patients with acute coronary syndrome in six Middle-Eas-tern countries. Eur. J. Prev. Cardiol. 2012. 19. 118-125. doi: 10.1177/1741826710393992.
48. Ambrose J.A., Barua R.S. The pathophysiology of cigarette smoking and cardiovascular disease: an update. J. Am. Coll. Cardiol. 2004. 43(10). 1731-1737. doi:10.1016/j.jacc.2003.12.047.
49. Salahuddin S., Prabhakaran D., Roy A. Pathophysiological mechanisms of tobacco-related CVD. Glob. Heart. 2012. 7(2). 113-120. doi: 10.1016/j.gheart.2012.05.003.
50. Nemmar A., Al-Salam S., Beegam S. et al. Waterpipe Tobacco Smoke Inhalation Triggers Thrombogenicity, Cardiac Inflammation and Oxidative Stress in Mice: Effects of Flavouring. Int. J. Mol. Sci. 2020. 21. 1291. doi: 10.3390/ijms21041291.
51. El-Hajj M., Salameh P., Rachidi S., Al-Hajje A., Hosseini H. Cigarette and waterpipe smoking are associated with the risk of stroke in Lebanon. J. Epidemiol. Glob. Health. 2019. 9(1). 62-70. doi: 10.2991/jegh.k.181231.002.
52. Qasim H., Alarabi A.B., Alzoubi K.H. et al. The effects of hookah/waterpipe smoking on general health and the cardiovascular system. Environ Health Prev. Med. 2019. 24. 58. https://doi.org/10.1186/s12199-019-0811-y
53. Wilson K., Gibson N., Willan A., Cook D. Effect of smo-king cessation on mortality after myocardial infarction: meta-analysis of cohort studies. Arch. Intern. Med. 2000. 160(7). 939-944. doi: 10.1001/archinte.160.7.939.
54. Mons U., Müezzinler A., Gellert C. et al. Impact of smoking and smoking cessation on cardiovascular events and mortality among older adults: meta-analysis of individual participant data from prospective cohort studies of the CHANCES consortium. BMJ. 2015 Apr 20. 350. h1551. doi: 10.1136/bmj.h1551.
55. Dube S.R., Pathak S., Nyman A.L., Eriksen M.P. Electronic Cigarette and Electronic Hookah: A Pilot Study Comparing Two Vaping Products. Preventive Medicine Reports. 2015. 2. 953-958. doi: 10.1016/j.pmedr.2015.10.012.
56. Bascombe T.M., Scott K.N., Ballard D., Smith S.A., Thompson W., Berg C.J. Primary healthcare provider knowledge, beliefs and clinic-based practices regarding alternative tobacco products and marijuana: a qualitative study. Health Educ. Res. 2016 Jun. 31(3). 375-83. doi: 10.1093/her/cyv103. Epub 2016 Jan 22.
57. Shelley D., Kumar P., Lee L. et al. Health care providers’ adherence to tobacco treatment for waterpipe, cigarette and dual users in Vietnam. Addict Behav. 2017 Jan. 64. 49-53. doi: 10.1016/j.addbeh.2016.08.010. Epub 2016 Aug 10.
58. O’Neill N., Dogar O., Jawad M., Kellar I., Kanaan M., Siddiqi K. Which behavior change techniques may help waterpipe smokers to quit? An expert consensus using a modified Delphi technique. Nicotine Tob. Res. 2018. 20. 154-160. doi: 10.1093/ntr/ntw297.
59. Stamm-Balderjahn S., Groneberg D.A., Kusma B., Jagota A., Schönfeld N. Smoking prevention in school students: Positive effects of a hospital-based intervention. Dtsch. Arztebl. Int. 2012. 109(44). 746-752. doi: 10.3238/arztebl.2012.0746.
60. Jawad M., Jawad S., Waziry R.K., Ballout R.A., Akl E.A. Interventions for waterpipe tobacco smoking prevention and cessation: A systematic review. Sci. Rep. 2016. 6. 25872. doi: 10.1038/srep25872.
61. Salti N., Chaaban J., Nakkash R., Alaouie H. The effect of taxation on tobacco consumption and public revenues in Lebanon. Tob. Control. 2015 Jan. 24(1). 77-81. doi: 10.1136/tobaccocontrol-2012-050703. Epub 2013 Jun 20.
62. Dogar O., Zahid R., Mansoor S., et al. Varenicline versus placebo for waterpipe smoking cessation: a double-blind rando-mized controlled trial. Addiction. 2018. 113(12). 2290-2299. doi: 10.1111/add.14430.

/27.jpg)
/28.jpg)
/29.jpg)
/30.jpg)
/31.jpg)
/32.jpg)