Журнал «Почки» Том 9, №1, 2020
Вернуться к номеру
Водне навантаження: огляд трьох РКД
Авторы: Іванов Д.Д.(1), Іванова М.Д.(2)
(1) — НМАПО імені П.Л. Шупика, кафедра нефрології та НЗТ, м. Київ, Україна
(2) — Universita di Milano-Bicocca, Milan, Italy
Рубрики: Нефрология
Разделы: Справочник специалиста
Версия для печати
У статті розглянуті поняття примусової гідратації і надмірної примусової гідратації. Автори акцентують увагу на тому, що примусова надмірна гідратація має доказову базу в покращенні якості життя в зневоднених осіб. При нормоволемії доказових даних про підвищення якості і подовження тривалості життя при застосуванні примусової надмірної гідратації немає. Окремо розглянуто питання примусової гідратації при хронічній хворобі нирок (ХХН). Проаналізовані три рандомізовані клінічні дослідження, в яких пацієнти з ХХН 1–5-ї стадій отримували примусову гідратацію. Результати досліджень свідчать про можливу ефективність примусової гідратації при ХХН 1-ї та 2-ї стадій, що відмічається в пацієнтів із нормальним або підвищеним функціональним нирковим резервом. При ХХН 3-ї стадії примусова гідратація не показала переваг, а при ХХН 4-ї та 5-ї стадій примусова гідратація призводила до більшої втрати функції нирок. Узагальнюючи наведені дані, автори дійшли висновку, що здоровим особам, імовірно, доцільно вживати ту кількість рідини, що забезпечує фізіологічний діурез 1,2–1,8 л і нормоосмолярність сечі. Примусова гідратація нерідко є надмірною. Примусова надмірна гідратація, можливо, не сприяє здоровому образу життя. Примусова гідратація стає примусовою надмірною гідратацією при зниженні функції нирок. Імовірно, переваги примусової гідратації втрачаються при ХХН із прогресуванням втрати функції нирок. Ефект примусової гідратації протягом 12 місяців може бути позитивним при ХХН 1-ї та 2-ї стадій із нормальним функціональним нирковим резервом. Примусова гідратація, імовірно, недоцільна при ХХН 3–5-ї стадії.
В статье рассмотрены понятия принудительной гидратации и чрезмерной принудительной гидратации. Авторы акцентируют внимание на том, что принудительная чрезмерная гидратация имеет доказательную базу в улучшении качества жизни у обезвоженных людей. При нормоволемии доказательных данных о повышении качества и продолжительности жизни при использовании принудительной чрезмерной гидратации нет. Отдельно рассмотрен вопрос принудительной гидратации при хронической болезни почек (ХБП). Проанализированы три рандомизированных клинических исследования, в которых пациенты с ХБП 1–5-й стадии получали принудительную гидратацию. Результаты исследований свидетельствуют о возможной эффективности принудительной гидратации при ХБП 1-й и 2-й стадий, которая отмечается у пациентов с нормальным или повышенным функциональным почечным резервом. При ХБП 3-й стадии принудительная гидратация не показала преимуществ, а при ХБП 4-й и 5-й стадий принудительная гидратация приводила к большей потере функции почек. Обобщая приведенные данные, авторы пришли к выводу, что здоровым людям, вероятно, целесообразно употреблять то количество жидкости, которое обеспечивает физиологический диурез 1,2–1,8 л и нормоосмолярность мочи. Принудительная гидратация нередко является чрезмерной. Принудительная чрезмерная гидратация, возможно, не способствует здоровому образу жизни. Принудительная гидратация становится принудительной чрезмерной гидратацией по мере снижения функции почек. Вероятно, преимущества принудительной гидратации теряются при ХБП с прогрессированием утраты функции почек. Эффект принудительной гидратации в течение 12 месяцев может быть положительным при ХБП 1-й и 2-й стадий с нормальным функциональным почечным резервом. Принудительная гидратация, вероятно, нецелесообразна при ХБП 3–5-й стадии.
The concepts of forced hydration and excessive forced hydration are discussed in the article. The authors emphasize that excessive forced hydration has an evidence base in improving the quality of life for dehydrated people. In case of normovolemia, there is no evidence of quality improvement and prolongation of life when excessive forced hydration is used. The issue of forced hydration in chronic kidney disease (CKD) is considered separately. Three randomized clinical trials were analyzed in which patients with CKD stage 1–2, 3 and 4–5 received forced hydration. The results of studies indicate the possible efficacy of forced hydration in stage 1–2 CKD in patients with normal or increased renal functional reserve. In stage 3 CKD, forced hydration showed no benefits, and in stage 4–5 CKD, it resulted in greater renal function loss. Summarizing these data, the authors concluded that it is probably appropriate for healthy people to consume the amount of fluid that provides physiological diuresis of 1.2–1.8 L and normal urine osmolarity. Forced hydration is often excessive, excessive forced hydration may not promote a healthy lifestyle. Forced hydration becomes excessive forced hydration as kidney function decreases. Possibly, the benefits of forced hydration are lost in CKD with progression of renal function loss. The effect of forced hydration for 12 months may be positive in stage 1 CKD and stage 2 CKD with normal renal functional reserve. Forced hydration is probably inexpedient in chronic stages 3–5.
гідратація; надмірна гідратація; примусова надмірна гідратація; хронічна хвороба нирок і гідратація; функціональний нирковий резерв
гидратация; чрезмерная гидратация; принудительная чрезмерная гидратация; хроническая болезнь почек и гидратация; функциональный почечный резерв
hydration; excessive hydration; excessive forced hydration; chronic kidney disease and hydration; renal functional reserve
Проблема примусової надмірної гідратації (ПНГ) розглядається сьогодні як один з елементів здорового способу життя. ПНГ популяризована формулою кількості води щодо вживання людиною: маса тіла ´ 30 ´ 1,5. Наприклад, при масі тіла 60 кг: 60 ´ 30 ´ 1,5 = 2700 мл. Проте Європейське агентство з безпеки харчових продуктів (EFSA) рекомендує щоденне споживання води 1,6 літра для жінок або 2,0 літра для чоловіків та 2000 мл (вода та рідина) для жінок і 2500 мл (вода та рідина) для чоловіків, які живуть у помірному кліматі і в яких нормальна фізична активність [1]. Таким чином, існує певний конфлікт між поняттями примусової надмірної гідратації і надмірної гідратації.
Міжнародна асоціація нефрологів започаткувала разом із Danone ініціативу з гідратації — ISN Hydration For Kidney Health Research [2]. Протягом 10 років наука про гідратацію активно використовується для формулювання рекомендацій питного режиму [3]. Hydration for health подала декілька публікацій із теми гідратації. Khan et al. вперше показали, що збільшення споживання води до 2,5 л/добу протягом чотирьох днів значно покращує когнітивну гнучкість порівняно з низьким споживанням води (0,5 л/добу) у дітей [4]. EFSA рекомендує жінкам, які годують, збільшити кількість води приблизно на 700 мл/день, що означає адекватне споживання 2700 мл/день (з їжі та пиття) або приблизно 2200 мл/день із рідини [5]. Калькулятор розрахунку гідратації від Hydration for health поданий тут: https://www.hydrationforhealth.com/en/hydration-tools/hydration-calculator/. Майже вся інформація цієї організації спрямована на примусову гідратацію. Але важливим є розуміння споживання води і споживання рідини (вода + рідина), де великі об’єми вживання стосуються саме до води і харчової рідини.
Зрештою, надмірна гідратація не має остаточних даних щодо терміну її дотримання, ефективності в збільшенні тривалості або підвищення якості життя. Безумовно, гідратація корисна при дефіциті рідини, що, наприклад, нерідко важлива для літніх осіб і спортсменів. Надмірна гідратація ефективна при рецидивуючих циститах у пременопаузі, але в жінок, які випивають невелику кількість рідини [6]. Збільшення вживання води на 2 л (насправді на 1,3 л) зменшує ризик кристалізації в сечі [7]. Добре відома рекомендація про профілактичну надмірну гідратацію для осіб із сечокам’яною хворобою, для її профілактики рекомендується гідратація з метою отримання не менше 2 л сечі [8]. Ключовим є не збільшення вживання рідини (води) на певний об’єм, а отримання заданої кількості сечі. На нашу думку, коректні рекомендації полягають у вживанні здоровими тієї кількості рідини, що забезпечує фізіологічний діурез (1,2–1,8 л). При цьому професійний підхід наголошує на нормоосмолярності сечі. Якщо, наприклад, сеча гіперосмолярна, її кількість є недостатньою.
Особи з хронічною хворобою нирок (ХХН) є особливою групою в аспекті надмірної примусової гідратації. Водовидільна функція нирок прогресивно зменшується з посиленням ХХН. Тому поширена рекомендація НПГ, ймовірно, повинна бути скоригована щодо стадії ХХН.
На сьогодні ми маємо три рандомізовані клінічні дослідження щодо надмірної примусової гідратації в пацієнтів із ХХН: The CKD WIT — Chronic Kidney Di–sease Water Intake Trial [9], The ECIWIC — Early Coa–ching to Increase Water Intake in CKD [10] та HYD45 — Hydration in CKD 4–5 stages, які охоплюють всі 5 стадій ХХН (рис. 1).
Проспективне багатоцентрове рандомізоване в 4 паралельних групах дослідження Early Coaching to Increase Water Intake in CKD (ECIWIC) [10] було проведене в осіб із ХХН 1-ї та 2-ї стадій, які отримували/не отримували примусову гідратацію без обмеження вживання натрію хлориду протягом 12 місяців. Гідратація передбачала досягнення діурезу 1,7–2 л. Первинною контрольною точкою була зміна розрахованої швидкості клубочкової фільтрації (рШКФ), вторинними — співвідношення альбуміну/креатиніну сечі (САК) і якість життя за опитувальником (1–10, 10 — найвищий бал якості життя).
У групах примусової гідратації не було отримано статистично вірогідних змін у рШКФ при ХХН 1-ї стадії (95 мл/хв/1,73 м2 до гідратації і 96 мл/хв/1,73 м2 через рік) та при ХХН 2-ї стадії (78 мл/хв/1,73 м2 і 78 мл/хв/
1,73 м2 до та після гідратації відповідно). У групах без водного навантаження рШКФ відповідно становила при ХХН 1-ї стадії 96 і 93 мл/хв/1,73 м2, при ХХН 2-ї стадії — 76 і 73 мл/хв/1,73 м2 (статистично невірогідне зниження: t = 0,6, p = 0,29, P ≤ 0,05). Примусова гід–ратація супроводжувалась статистично невірогідною, проте дещо вищою якістю життя.
Автори спробували пояснити причину таких змін. Виявилось, що пацієнти, які мали високий функціональний нирковий резерв (ФНР) (понад 50 %), через рік підвищили рШКФ на 1,5 мл. Навпаки, особи з низьким резервом мали зниження рШКФ на 1,1 мл/хв
при примусовій гідратації. САК також мало пряму кореляцію з високим функціональним нирковим –резервом.
Рандомізоване у двох паралельних групах клінічне дослідження CKD WIT (Chronic Kidney Disease Water Intake Trial) було проведене в пацієнтів із ХХН 3-ї стадії у двох групах протягом 12 місяців. Ті, хто отримували примусову гідратацію, мали на 0,6 л діурез більший. Середня зміна рШКФ становила –2,2 мл/хв/1,73 м2 у групі гідратації і –1,9 мл/хв/1,73 м2 у контрольній групі (скоригована різниця між групами –0,3 мл/хв/1,73 м2 (95% ДІ від –1,8 до 1,2; р = 0,74)).
Рандомізоване проспективне дослідження HYD 45 у двох паралельних групах (Hydration in CKD 4–5 stages) мало на меті оцінку рШКФ при примусовій гідратації з досягненням більшого діурезу мінімально на 400 мл у 10 пацієнтів із ХХН 4-ї та 5-ї стадій та по 10 пацієнтів із ХХН 4-ї та 5-ї стадій без примусової гідратації. Заявлена тривалість становила 12 місяців, дослідження було припинене через 6 місяців з огляду на більш виражене зниження рШКФ у групі гідратації, а саме 3,3 мл проти 2 мл без гідратації (дані не опубліковані).
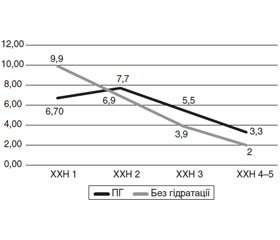
Порівняння отриманих результатів у наведених дослідженнях подане в табл. 1 та на рис. 2.
Статистичної значущості між втратою функції нирок при примусовій гідратації і без неї загалом немає (р = 0,367, парний t-критерій Стьюдента дорівнює –1,059). Проте сумарна втрата функції нирок за даними рШКФ без гідратації дещо вища. Аналіз отриманих даних свідчить, що примусова гідратація ефективна лише при ХХН 1-ї стадії та в осіб із збереженим функціональним нирковим резервом. При ХХН 2-ї стадії примусова гідратація суттєво не впливає на рШКФ, тоді як особи без гідратації втрачають клубочкову функцію (–3 мл/хв). При зниженні функції нирок примусова гідратація прискорює втрату функції нирок за показником рШКФ у діапазоні ХХН 3–5 із темпом –5,3 мл/хв
проти –3,9 мл/хв без гідратації. Наявність високого ФНР [11], очевидно, дозволяє проявити позитивні сторони примусової гідратації.
Таким чином, при ХХН 1-ї стадії примусова гідратація призводить до збереження ниркової функції за даними рШКФ на 1 мл/хв/м2 на рік. При ХХН 2-ї стадії режим гідратації CIWI запобігає фізіологічній та патологічній втраті функції нирок, ФНР вищий від 50 % сприяє відновленню рШКФ навіть при ХХН 1-ї та 2-ї стадій. Дослідження ECIWIC демонструє користь примусової гідратації насамперед у пацієнтів із збереженим ФНР при ХХН 1-ї та 2-ї стадій. Дослідження CKD WIT свідчить про нейтральний ефект із тенденцію до негативного примусової гідратації при ХХН. Дослідження HYD 45 демонструє негативний ефект примусової гідратації при ХХН 4-ї та 5-ї стадій.
Висновки
1. Коректні рекомендації полягають у вживанні тієї кількості рідини, що забезпечує фізіологічний діурез 1,2–1,8 і нормоосмолярність сечі.
2. Примусова гідратація нерідко є надмірною та не сприяє здоровому способу життя.
3. Примусова гідратація стає примусовою надмірною гідратацією при зниженні функції нирок. Імовірно, переваги примусової гідратації втрачаються при ХХН із прогресуванням втрати функції нирок.
4. Ефект примусової гідратації протягом 12 місяців може бути позитивним при ХХН 1-ї та 2-ї стадій із великим ФНР.
5. Примусова гідратація, імовірно, недоцільна при ХХН 3–5-ї стадії.
Конфлікт інтересів. Іванова М.Д. представляла дослідження ECIWIK у 2019 р. у Франції на конференції H4H.
1. EFSA Panel on Dietetic Products, Nutrition, and Allergies (NDA); Scientific Opinion on Dietary reference values for water. EFSA Journal. 2010. 8(3). Р. 1459. doi:10.2903/j.efsa.2010.1459. Available online: www.efsa.europa.eu. https://www.efbw.org/index.php?id=47
2. https://www.theisn.org/research/h4kh#isn-h4kh-objectives
3. https://www.hydrationforhealth.com/en/
4. Naiman A. Khan, Daniel R. Westfall, Alicia R. Jones, Macie A. Sinn et al. А 4-d Water Intake Intervention Increases Hydration and Cognitive Flexibility among Preadolescent Children The Journal of Nutrition. December 2019. Vol. 149, Is. 12. P. 2255-2264. https://doi.org/10.1093/jn/nxz206.
5. EFSA Panel on Dietetic Products, Nutrition, and Allergies (NDA); Scientific Opinion on Dietary reference values for water. EFSA Journal. 2010. 8. Р. 1459-1507. doi: 10.2903/j.efsa.2010.1459. Available online: www.efsa.europa.eu.
6. Thomas M. Hooton, Mariacristina Vecchio, Alison Iroz, AlIvan Tack, Quentin Dornic, Isabelle Seksek, Yair Lotan. Intake in Premenopausal Women With Recurrent Urinary Tract Infections. A Randomized Clinical Trial JAMA Intern. Med. 2018. 178(11). Р. 1509-1515. doi: 10.1001/jamainternmed.2018.4204.
7. de La Guéronnière V., Le Bellego L., Jimenez I. et al. Increasing water intake by 2 liters reduces crystallization risk indexes in healthy subjects. Arch. Ital. Urol. Androl. 2011 Mar. 83(1). Р. 43-50.
8. Türk C., Knoll T., Petrik A., Sarica K., Straub M., Seitz C. Guidelines on Urolithiasis, European Association of Urology, 2011.
9. Clark W.F., Sontrop J.M., Huang S.H. et al. Effect of Coaching to Increase Water Intake on Kidney Function Decline in Adults With Chronic Kidney Disease: The CKD WIT Randomized Clinical Trial. JAMA. 2018 May 8. 319(18). Р. 1870-1879. doi: 10.1001/jama.2018.4930. https://www.ncbi.nlm.nih.gov/pubmed/29801012.
10. Ivanova M.D., Gozhenko A.I., Creastanello T., Ivanov D.D. Coaching to increase water intake in CKD: when is it beneficial? In print.
11. Ivanov D., Savytska L., Kulachek V. The association of kidney stress test with water salt loading with estimated glomerular filtration rate decline in patients with chronic kidney disease stage 1-3. Archives of the Balkan Medical Union Balkan Medical Union Sept 2019. Vol. 54. № 3. Р. 11-17. doi: 10,31688. ABMU.2019.54.3.06

/18-1.jpg)
/19-1.jpg)
/19-2.jpg)