Журнал «Здоровье ребенка» Том 14, №3, 2019
Вернуться к номеру
Клінічний перебіг та поширеність ожиріння в поєднанні з дисфункцією сфінктера Одді за панкреатичним типом у підлітків
Авторы: Лембрик І.С., Цицюра О.О., Приймак Р.Ю.
Івано-Франківський національний медичний університет, м. Івано-Франківськ, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
Актуальність. Гастроентерологічні прояви ожиріння є актуальною проблемою медицини з огляду на взаємообтяжливий характер. Мета роботи: вивчити поширеність та клінічні особливості перебігу в підлітків з аліментарно-конституціональним ожирінням та супутньою дисфункцією сфінктера Одді за панкреатичним типом і без даного поєднання. Матеріали та методи. Обстежено 120 підлітків з аліментарно-конституціональним ожирінням з ізольованим перебігом та в поєднанні з дисфункцією сфінктера Одді за панкреатичним типом, які перебували на лікуванні в обласній дитячій клінічній лікарні м. Івано-Франківська за період із 2014 по 2019 рік включно. Хворі підлягали комплексному обстеженню відповідно до сучасних протоколів діагностики та лікування. Результати. Поширеність ожиріння по Україні, за даними статистики, становила 13,4 % на 1000 дитячого населення. Серед хворих переважали хлопчики (70,0 і 30,0 %, р < 0,05). Tривалість недуги в більшості обстежених дітей із поєднаною патологією становила 6,0 ± 2,1 року, а в разі ізольованого перебігу захворювання — 4,5 ± 3,1 року. До провідних чинників ризику втягнення підшлункової залози в патологічний процес належали: генетична схильність (наявність ожиріння чи надлишкової маси тіла в одного або обох батьків), гіподинамія та порушення раціону харчування (переважання борошняних виробів та солодощів), рідше — недостатній питний режим. У клініці поєднаної патології домінував спастичний біль із локалізацією в лівому підребер’ї та тривалістю кілька годин, що погано знімався спазмолітиками (75,0 і 25,0 %, χ2 = 17,69, р < 0,05). Загальний диспептичний індекс (здуття живота і проноси) у дітей із поєднаною патологією був вищим, аніж у решти обстежених (5,01 ± 0,06 і 3,02 ± 0,04 бала, р < 0,05). Інтоксикаційний індекс за рахунок загальної слабкості був найвищим у дітей із аліментарно-конституціональним ожирінням та функціональним панкреатичним розладом (7,02 ± 0,06 і 3,50 ± 0,02 бала, р < 0,05). Висновки. Ожиріння часто поєднується з функціональною патологією підшлункової залози, а окремі клініко-лабораторні маркери та чинники ризику втягнення підшлункової залози в патологічний процес повинні лягти в основу оновлених протоколів діагностики та лікування.
Актуальность. Гастроэнтерологические проявления ожирения являются актуальной проблемой медицины вследствие взаимоотягощающего характера. Цель работы: изучить распространенность и клинические особенности течения у подростков с алиментарно-конституциональным ожирением и сопутствующей дисфункцией сфинктера Одди по панкреатическому типу и без данного сочетания. Материалы и методы. Обследованы 120 подростков с алиментарно-конституциональным ожирением в сочетании с дисфункцией сфинктера Одди по панкреатическому типу, которые находились на лечении в областной детской клинической больнице г. Ивано-Франковска за период с 2016 по 2019 год включительно. Больные подлежали комплексному обследованию в соответствии с современными протоколами диагностики и лечения. Результаты. Распространенность ожирения по Украине, по данным статистики, составляла 13,4 % на 1000 детского населения. Среди пациентов преобладали мальчики (70,0 и 30,0 %, р < 0,05). Продолжительность болезни у большинства детей с сочетанной патологией составила 6,0 ± 2,1 года, а в случае изолированного течения заболевания — 4,5 ± 3,1 года. К доминирующим факторам риска вовлечения поджелудочной железы в патологический процесс относились: генетическая предрасположенность (наличие ожирения или избыточной массы тела у одного или двух родителей), гиподинамия и нарушение рациона питания (преобладание мучных изделий и сладостей), реже — недостаточный питьевой режим. Среди клинических проявлений сочетанной патологии доминировала спастическая боль с локализацией в левом подреберье и продолжительностью несколько часов, которая плохо снималась спазмолитиками (75,0 и 25,0 %, χ2 = 17,69, р < 0,05). Общий диспептический индекс (вздутие живота и понос) у детей с сочетанной патологией был выше, чем у остальных обследованных (5,01 ± 0,06 и 3,02 ± 0,04 балла, р < 0,05). Интоксикационный индекс за счет общей слабости был самым высоким в когорте детей с алиментарно-конституциональным ожирением и функциональным панкреатическим расстройством (7,02 ± 0,06 и 3,50 ± 0,02 балла, р < 0,05). Выводы. Ожирение часто сочетается с функциональной патологией поджелудочной железы, а отдельные клинико-лабораторные маркеры и факторы риска вовлечения поджелудочной железы в патологический процесс должны лечь в основу обновленных протоколов диагностики и лечения.
Background. Gastroenterological manifestations of obesity is a topical problem of medicine in terms of mutually burdened nature. The purpose was to study the prevalence and clinical features of disease in adolescents with alimentary-constitutional obesity and concomitant sphincter of Oddi dysfunction by pancreatic type, or without such combination. Materials and methods. One hundred twenty adolescents with alimentary-constitutional obesity alone or in combination with sphincter of Oddi dysfunction by pancreatic type were examined. They were treated according to modern protocols of diagnosis and treatment in the Ivano-Frankivsk Regional Children’s Clinical Hospital for the period from 2016 through 2019. Results. The prevalence of obesity in Ukraine, according to statistics, was 13.4 % per 1,000 children, which confirms the optimization of the diagnosis of this pathological condition compared to European data (10–15 % per 1,000 children population). We have found that among the examined children, males prevailed (70.0 and 30.0 %, p < 0.05). In majority of children with combined pathology, the duration of illness before admission to the hospital was 6.0 ± 2.1 years, with isolated course of the disease — 4.5 ± 3.1 years. The main risk factors for the pancreatic involvement are: genetic predisposition, low physical activity and diet violations, less frequently — insufficient fluid intake. Among the clinical manifestations of combined pathology, spastic pain with localization in the left subcostal region, which persisted for several hours and was poorly controlled by pain killers (75.0 and 25.0 %, χ2 = 17.69, p < 0.05), prevailed. The total dyspeptic index (abdominal distension and diarrhea) in children with combined pathology was higher than in the others (5.01 ± 0.06 points and 3.02 ± 0.04 points, p < 0.05). The intoxication index due to general weakness was higher in the cohort of children with alimentary-constitutional obesity and functional pancreatic disorder (7.02 ± 0.06 points and 3.50 ± 0.02 points, p < 0.05). Conclusions. Obesity is often combined with functional pancreatic pathology, and individual clinical and laboratory markers and risk factors for pancreatic involvement in the pathological process should be based on updated diagnostic and treatment protocols.
підлітки; аліментарно-конституціональне ожиріння; дисфункція сфінктера Одді за панкреатичним типом; перебіг
подростки; алиментарно-конституциональное ожирение; дисфункция сфинктера Одди по панкреатическому типу; течение
adolescents; alimentary-constitutional obesity; sphincter of Oddi dysfunction by pancreatic type; clinical course
Вступ
За даними Всесвітньої організації охорони здоров’я, станом на 2018 рік понад 41 мільйон пацієнтів віком від 0 до 5 років мають надлишкову вагу або ожиріння. У щорічному звіті експертів організації також йдеться про тенденцію до зростання цього показника у 2025 році до 70 мільйонів осіб [1–3]. Власне, ця обставина спонукала World Health Assembly прийняти ще у 2014 році Global Action Plan for the prevention and control of noncommunicable diseases 2013–2020, покликаний хоч якось призупинити ці ризики [2]. Епідеміологія ожиріння у світі демонструє невтішну картину [3–5]. На сьогодні в США, наприклад, близько 16,1 % підлітків мають підвищений індекс маси тіла (ІМТ). Аналогічна ситуація спостерігається і в низці європейських країн, де надмірну вагу має щонайменше 31,8 % школярів. Так, у Великій Британії до огрядних зараховують 20 % дітей і підлітків, в Іспанії — 27 %, у Греції — 31 %, в Італії — 36 %, у Болгарії — 38 % [4–7]. Зазначимо, що не останнє місце в цьому переліку посідає і Україна — 10–11 %. Згідно з щорічними звітами Міністерства охорони здоров’я України (МОЗ), у країні щороку фіксують 15,5 тис. нових випадків ожиріння в дітей [3, 5, 6, 9].
Погіршує згадану ситуацію велика частота коморбідної патології з боку органів травлення, зокрема підшлункової залози (ПЗ), яка в сучасних умовах стрімко прогресує та призводить до серйозних медико-соціальних наслідків [5, 6, 11, 12].
З огляду на це метою роботи було вивчення поширеності та клінічних особливостей перебігу в підлітків з аліментарно-конституціональним ожирінням та супутньою дисфункцією сфінктера Одді за панкреатичним типом.
Матеріали та методи
Для реалізації мети комплексно обстежено 120 підлітків віком від 12 до 17 років з аліментарно-конституціональним ожирінням з ізольованим перебігом та в поєднанні з функціональною патологією ПЗ, які перебували на стаціонарному лікуванні в ендокринологічному відділенні обласної дитячої клінічної лікарні м. Івано-Франківська у період із 2014 по 2019 рік включно. До контрольної групи віднесено 30 практично здорових дітей того ж віку.
Критерії включення в дослідження: підписана інформована згода як дитиною, так і батьками, підлітковий вік (повних 12 років на момент обстеження), встановлений діагноз аліментарно-конституціонального ожиріння та функціональної патології підшлункової залози за даними ультрасонографії та додаткових методів дослідження.
Критерії виключення з дослідження: відмова підлітка та його батьків від участі в дослідженні, невідповідні вікові критерії, виключення схожої за своїми проявами патології, зокрема генетичних синдромів (хромосомні аберації), муковісцидозу або дефіциту альфа-1-антитрипсину, цукрового діабету І та ІІ типів, первинної артеріальної гіпертензії, синдрому Лоуренса — Муна — Бідля, синдрому та хвороби Іценко — Кушинга, пухлин головного мозку, гіпотиреозу, остеопорозу.
У всіх групах хворих та практично здорових дітей проводили антропометрію з визначенням ІМТ та співвідношення окружності талії та стегон (ОТ/ОС). Відповідно до оновлених графіків CDC 2000 року, якщо ІМТ сягав ≥ 85-го перцентиля, але < 95-го перцентиля для відповідного віку і статі, то підліткам діагностовано надмірну масу тіла. Ожиріння верифікували лише в разі, якщо ІМТ був ≥ 95-го перцентиля. Також, якщо ОТ/ОС сягало понад 0,9 у хлопчиків та 0,85 у дівчаток, ми констатували абдомінальне ожиріння [8–11].
Обстежених нами підлітків методом простої рандомізації було розподілено на три групи. У першу увійшли 65 чоловік з аліментарно-конституціональним ожирінням та залученням у патологічний процес ПЗ, у другу — 55 підлітків того ж віку з аліментарно-конституціональним ожирінням, але без супутнього ураження ПЗ. 30 практично здорових підлітків становили контрольну групу.
Діагноз аліментарно-конституціонального ожиріння підтверджено на підставі Наказу МОЗ України № 254 від 27.04.2006 року «Про затвердження протоколів надання медичної допомоги дітям за спеціальністю «Дитяча ендокринологія», а супутнього — відповідно до Наказу МОЗ України № 59 від 29.01.2014 «Про затвердження протоколів надання медичної допомоги дітям за спеціальністю «Дитяча гастроентерологія». Фізикальне обстеження, окрім передбачених протоколом методик, передбачало пальпацію підшлункової залози за методом Грота в модификації Ж.П. Гудзенко (І позиція за Гротом).
Оцінку клінічних симптомів коморбідної патології проводили за сумою балів (від 0 до 3). Усі перераховані в розробленій нами таблиці клінічні симптоми, а саме: спастичний біль в епігастрії та лівому підребер’ї, біль у животі без чіткої локалізації, з іррадіацією в ділянку спини, нудота, блювання, що не призводить до полегшення, загальна слабкість. Оцінку вираженості клінічних симптомів проводять так: якщо сума балів становила від 0 до 2 балів, то інтенсивність больового синдрому низька, якщо від 3 до 5 балів — висока, якщо від 5 до 10 балів — дуже висока.
Статистичну обробку отриманих даних проводили на підставі комп’ютерної програми Statistica 7.0 і MS Excel XP. Визначали найбільш поширені параметричні та непараметричні показники статистики за загальноприйнятими методиками.
Під час виконання роботи було дотримано основних принципів біоетики: узята інформована згода від батьків (мати) на участь дитини в дослідженні, дотримані основні принципи Гельсінської декларації.
Результати та обговорення
Для встановлення рівня поширеності ожиріння в дитячому та підлітковому віці по Україні за період із 2010 по 2016 рік ми проаналізували статистичну документацію архіву обласної дитячої клінічної лікарні м. Івано-Франківська.
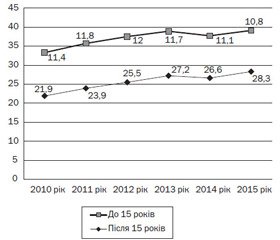
На думку провідних експертів держави, в Україні за період із 2010 по 2015 рік відмічено загалом низький рівень верифікації діагнозу ожиріння серед дитячого населення (рис. 1).
Як бачимо з наведених у діаграмі даних, протягом 2010–2015 років у віковій групі до 15 років поширеність ожиріння становила 10,8, а в підлітковому віці — 28,3 на 1000 дитячого населення відповідно [3, 4].
Зокрема, у 2015 році поширеність недуги становила 13,50 на 1 тис. дитячого населення віком 0–17 років включно (або 1,3 %). Натомість у 2016 році в Україні поширеність ожиріння серед дітей віком до 17 років становила понад 13,4 %, що засвідчує деяку позитивну тенденцію щодо виявлення цього патологічного стану порівняно з попередніми роками [1, 3, 5, 6].
Найбільша частота ожиріння серед підлітків за звітний період зареєстрована у Вінницькій (показник поширеності становив 28,45 на 1 тис. дітей відповідного віку), Київській (22,61) та Тернопільській (21,04) областях, найменша поширеність — в Луганській (6,47), Одеській (8,71), Миколаївській (9,35), Волинській (9,75), Запорізькій (9,86) областях відповідно [3, 5, 6].
Водночас, порівнюючи статистичні дані щодо частоти виявлення ожиріння в дітей та підлітків по Україні, надалі можемо констатувати недостатню частоту виявлення недуги порівняно з окремими європейськими країнами, де згаданий показник становив 10–15 % випадків [3, 4].
Аналіз анамнестичних даних у всіх групах обстежених нами підлітків засвідчив таку тенденцію (рис. 2).
Як бачимо, в обстежених підлітків за умови поєднання аліментарно-конституціонального ожиріння з функціональним панкреатичним розладом частіше мають значення: генетична схильність (наявність ожиріння чи надлишкової маси тіла в одного або обох батьків) — 90,0 %, гіподинамія — 85,0 % та порушення раціону харчування (переважання борошняних виробів та солодощів) — 80,0 %, відносно рідше — недостатній питний режим (75,0 %).
За нашими даними, відображеними і в попередніх дослідженнях, ураження підшлункової залози відмічається в підлітків з аліментарно-конституціональним ожирінням відносно часто (65,0 %). Наші спостереження показують, що на поєднану патологію більше хворіють хлопчики, аніж дівчатка (70,0 і 30,0 %, р < 0,05).
Відмітимо при цьому, що отримані результати корелювали з висновками Європейського ендокринологічного товариства (European Society of Endocrinology) і Педіатричного ендокринологічного товариства (Pediatric Endocrine Society, 2016) [2].
Tривалість недуги до моменту госпіталізації в більшості обстежених дітей із поєднаною патологією становить 6,0 ± 2,1 року, а в разі ізольованого перебігу захворювання — 4,5 ± 3,1 року.
Частота клінічних проявів у підлітків з аліментарно-конституціональним ожирінням у поєднанні з дисфункцією сфінктера Одді за панкреатичним типом та ізольованим перебігом (у %) презентована на рис. 3.
Із наведених на рис. 3 даних бачимо, що найбільш поширеними в клініці поєднаної патології були такі клінічні синдроми: больовий абдомінальний та диспептичний синдроми. Порівняно рідше відмічені ознаки інтоксикаційного синдрому.
При поєднаній патології спастичний біль найчастіше локалізується в лівому підребер’ї, триває декілька годин та погано знімається спазмолітиками (75,0 і 25,0 %, c2 = 17,69, р < 0,05). Його симптоми значно вираженіші, аніж при ізольованому перебігу захворювання (7,45 ± 0,06 та 4,55 ± 0,03 бала, р < 0,05).
Загальний диспептичний індекс (здуття живота і проноси) у дітей із поєднаною патологією є вищим, ніж у решти обстежених (5,01 ± 0,06 і 3,02 ± 0,04 бала, р < 0,05). Інтоксикаційний індекс, зокрема загальна слабкість, також був вираженішим у цій групі підлітків (7,02 ± 0,06 і 3,50 ± 0,02 бала, р < 0,05).
Окремі клінічні симптоми, виявлені під час фізикального огляду обстежених нами пацієнтів, наведені в табл. 1.
Як бачимо з наведених даних, під час фізикального огляду в усіх групах підлітків, зокрема у хворих, при поєднанні аліментарно-конституціонального ожиріння з функціональним панкреатичним розладом відмічено рівномірний розподіл підшкірної жирової тканини (61,5 та 81,8 %, р < 0,05).
Абдомінальний тип ожиріння виявлено частіше в підлітків І групи (38,5 %). Головний біль, коливання артеріального тиску відмічено практично у всіх групах обстежених (38,5 і 18,2 %, р < 0,05). Стрії, гірсутизм та стійкий червоний дермографізм відмічені переважно в пацієнтів із поєднаною патологією. Ознаки бронхообструкції, що призвела до спонтанного апное уві сні, підтвердженого клінічно, спостерігалися в 5,0 % випадків.
Звертає на себе увагу порушення оваріально-менструального циклу навіть у здорових дівчаток-підлітків порівняно з підлітками із поєднаною патологією (46,7 проти 15,4 %, р < 0,05). Це є тривожною тенденцією, що засвідчує прояви гормонального дисбалансу в даній віковій групі.
Висновки
1. Поширеність аліментарно-конституціональним ожиріння в підлітковому віці в Україні перебуває на рівні 13,4 % на 1000 дитячого населення (у європейських країнах 10–15 % випадків на 1000 населення).
2. В анамнезі обстежених нами підлітків із поєднаною патологією домінували: генетична схильність (наявність ожиріння чи надлишкової маси тіла в одного або обох батьків), гіподинамія та порушення раціону харчування (переважання борошняних виробів та солодощів), рідше — недостатній питний режим. У когорті пацієнтів із надлишковою вагою найбільш суттєве значення серед факторів ризику мала гіподинамія.
3. Серед клінічних проявів поєднаної патології найбільш часто верифікували: спастичний больовий синдром із локалізацією в лівому підребер’ї, що погано знімається прийманням спазмолітиків (75,0 і 25,0 %, c2 = 17,69, р < 0,05). Серед інших симптомів діагностовані абдомінальний тип ожиріння, коливання артеріального тиску, стрії та червоний дермографізм. Головний біль та порушення оваріально-менструального циклу діагностовані у всіх групах обстежених підлітків.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
1. Белоусов Ю.В. Панкреатит и панкреатопатия: классификационные характеристики, принципы диагностики и лечения у детей // Здоровье ребенка. — 2012. — № 8(43). —
С. 129-133.
2. Бабінець Л.С., Кицай К.Ю. Клініко-патогенетичні аспекти хронічного панкреатиту біліарного генезу та ожиріння // Гастроентерологія. — 2016. — № 1(59). — C. 86-92.
3. Styne D.M., Arslanian S.A., Connor E.L. Ожиріння в дітей — визначення, лікування, профілактика: клінічні практичні настанови Ендокринологічного товариства (частина 3) // The Journal of Clinical Endocrinology & Metabolism. — 2017 March. — 102(3). — P. 709-757. doi.org/ 10. 1210 /jc. 2016-2573.
4. World Health Organization: Growth reference 5–19 years. BMI-for-age (5-19 years). — Режим доступу: http:// www.who.Int /growthref/ who 2007 -bmi -for -age/en/.
5. Werlin S.L., Troendle D., Shah U. et al. Impact of Obesity on Pediatric Acute Recurrent and Chronic Pancreatitis // Pancreas. — 2018 Sep. — 47(8). — P. 967-973. doi.org: 10.1097/MPA.0000000000001120.
6. Kumar S., Ooi C.Y., Werlin S. et al. Risk Factors Associated With Pediatric Acute Recurrent and Chronic Pancreatitis: Lessons From INSPPIRE // JAMA Pediatr. — 2016, Jun 1. — 170(6). — P. 562-569.
7. Guyatt G.H., Schunemann H.J., Djubegovic B., Akl E.A. Guidelane panels shold not GRADE good practice statements // J. Cin. Epidemiol. — 2015. — 68. — P. 597-600.
8. Skinner A.C., Perrin E.M., Moss L.A., Skelton J.A. Cardiometabolic risks and severety of obesity in children and young adults // N. Engl. J. Med. — 2015. — 373. — P. 1307-1317.
9. Krebs N.F., Himes J.H., Jacobson D., Nicklas T.A., Guilday P., Styne D. Assessment of child and adolescent overweight and obesity // Pediatrics. — 2007. — 120 (Suppl. 4). — P. 193-228.
10. Eriksson J.G., Kajante E., Lamp M., Osmond C. Trajectories of body mass index amongs children who develop type 2 diabetes as adults // J. Intern. Med. — 2015. — 278. — P. 219-226.
11. Daniels S.R., Hassink S.G. Committee on Nutrition. The role of the pediatrician in primary prevention obesity // Pediatrics. — 2015. — P. 275-292.
12. Rajjo T., Amasri J., Al Notal A., Farah W., Ahmed A.T. Mohammed K., Kanwar A., Asi N., Wang Z., Prokops J., Murad M.H. The assotiation of weight loss and cardiometabolic outcomes in obese children. Systemic review and meta-regression // J. Clin. Endocrinol. Metabol. — 2017. — 102(3). — P. 763-765.

/26-1.jpg)
/27-1.jpg)
/27-2.jpg)