Украинский журнал хирургии 2 (37) 2018
Вернуться к номеру
Особливості перебігу та хірургічного лікування флегмон шиї та медіастинітів тонзилогенного походження
Авторы: Шапринський В.О.(1), Кривецький В.Ф.(1), Сулейманова В.Г.(1), Мітюк Б.О.(1), Хусcейн М.Б.(1), Кедик О.А.(2)
(1) — Вінницький національний медичний університет ім. М.І. Пирогова, м. Вінниця, Україна
(2) — Вінницька обласна клінічна лікарня ім. М.І. Пирогова, м. Вінниця, Україна
Рубрики: Хирургия
Разделы: Клинические исследования
Версия для печати
Актуальність. Проблема адекватного лікування глибокого нагноєння клітковини шиї і середостіння є однією з найбільш складних в хірургії. Це обумовлене розвитком таких ускладнень, як медіастиніт, сепсис, арозивні кровотечі та ін. Мета: вивчити особливості клініки, діагностики та лікування пацієнтів з флегмонами шиї та медіастинітами внаслідок навкологлоткових нагноєнь. Матеріали та методи. Подано результати лікування 31 хворого з флегмонами шиї внаслідок гнійного запалення навкологлоткових просторів. Середній вік досліджених — 48,24 ± 15,60 року, чоловіків було 18 (58 %), жінок — 13 (42 %). Усі госпіталізовані мали ознаки тяжкої ендогенної інтоксикації. Строк від початку захворювання до моменту хірургічного втручання становив у середньому 4 доби (від однієї до семи). Результати. Найчастішими причинами флегмон шиї були парафарингеальні нагноєння — 16 (51,6 %), за ними йдуть паратонзилярні абсцеси — 11 (35,5 %), ретрофарингеальні нагноєння — 3 (9,7 %), а також рак гортані — 1 (3,2 %). Чутливість бокової рентгенографії шиї, яка виконувалась всім пацієнтам до операції, дорівнювала 100 %. Натомість чутливість оглядової рентгенографії органів грудної клітки щодо медіастиніту — всього 60 %. Хірургічні доступи передбачали широкі цервікотомії (частіше білатеральні) та наскрізне полідренування передхребтового простору. При розвитку медіастинітів (15 випадків, або 48,4 %), коли до гнійного процесу залучалося верхнє заднє середостіння (11 спостережень, або 73,3 %), дренування виконувалось сліпо. Один раз для лікування тотального заднього медіастиніту знадобилася правобічна торакотомія. Померли четверо (13 %) пацієнтів. У всіх летальних випадках розвинувся низхідний медіастиніт і сепсис. Летальність у групі пацієнтів із медіастинітами становила 26,7 %. Висновки. Флегмони шиї внаслідок нагноєння навкологлоткових просторів характеризуються агресивним перебігом із вираженою ендогенною інтоксикацією та поширенням на середостіння у 48,4 % випадків із летальністю 13 %. Бокова рентгенографія шиї показана всім хворим із підозрою на глибоку флегмону шиї. Поширення гною з навкологлоткових просторів на середостіння частіше (у 80 %) відбувається в задні його відділи, на останнє необхідно зважати при розкритті гнійних вогнищ.
Актуальность. Проблема адекватного лечения глубокого нагноения шеи и средостения является одной из самых сложных в хирургии. Это обусловлено такими осложнениями, как медиастинит, сепсис, аррозивные кровотечения и др. Цель: изучить особенности клиники, диагностики и лечения больных с флегмонами шеи и медиастинитами вследствие окологлоточных нагноений. Материалы и методы. Представлены результаты лечения 31 больного с флегмонами шеи в результате воспаления окологлоточных пространств. Средний возраст исследованных — 48,24 ± 15,60 года, мужчин было 18 (58 %), женщин — 13 (42 %). Все имели признаки тяжелой эндогенной интоксикации. Срок от начала заболевания до момента операции составил в среднем 4 суток (от одних до семи). Результаты. Частыми причинами флегмон шеи были парафарингеальные нагноения — 16 (51,6 %), далее идут паратонзиллярные абсцессы — 11 (35,5 %), ретрофарингеальные нагноения — 3 (9,7 %), а также рак гортани — 1 (3,2 %). Чувствительность боковой рентгенографии шеи, которая выполнялась всем пациентам до операции, составила 100 %. В то же время чувствительность обзорной рентгенографии органов грудной клетки на предмет медиастинита — всего 60 %. Хирургические доступы предусматривали широкие цервикотомии (чаще билатеральные) и сквозное полидренирование предпозвоночного пространства. При развитии медиастинита (15 случаев, или 48,4 %), когда в гнойный процесс вовлекалось верхнее заднее средостение (11 наблюдений, или 73,3 %), дренирование выполнялось слепо. Однажды для лечения тотального заднего медиастинита понадобилась правосторонняя торакотомия. Умерли четверо (13 %) пациентов. Во всех летальных случаях развились нисходящий медиастинит и сепсис. Летальность в группе пациентов с медиастинитом составила 26,7 %. Выводы. Флегмоны шеи в результате нагноения окологлоточных пространств характеризуются агрессивным течением с выраженной эндогенной интоксикацией и распространением на средостение в 48,4 % случаев с летальностью 13 %. Боковая рентгенография шеи показана всем больным с подозрением на глубокую флегмону шеи. Распространение гноя из окологлоточных пространств на средостение чаще (в 80 %) происходит в задние его отделы, последнее необходимо учитывать при вскрытии гнойных очагов.
Background. The problem of adequate treatment for deep neck and mediastinal suppuration is one of the most difficult in surgery. It leads to such complications as mediastinitis, sepsis, arrosive bleeding, etc. The purpose was to investigate clinical, diagnostic and treatment features in patients with neck phlegmons and mediastinitis caused by pharyngeal suppurations. Materials and methods. The results of treatment of 31 patients with parapharyngeal phlegmons were presented. The average age of them was 48.24 ± 15.60 years, men were 18 (58 %), women — 13 (42 %). All persons suffered from severe endogenous intoxication. The time from the onset of the disease to surgery was about 4 days (from one to seven). Results. Most frequently, parapharyngeal suppuration was detected — in 16 (51.6 %) patients, then paratonsillar abscesses — in 11 (35.5 %), retropharyngeal suppurations — in 3 (9.7 %), and laryngeal cancer — in 1 (3.2 %). Lateral neck radiographs were performed in all patients preoperatively. Sensitivity of this investigation was 100 %. At the same time, chest X-ray to detect mediastinitis showed low rates of sensitivity — 60 %. Surgical approaches included extensive cervicotomy (often bilateral) and penetrative polydrainage of prevertebral space. Mediastinitis was found in 15 cases (48.4 %). It was enough to use blind drainage for upper posterior mediastinitis (11 cases, or 73.3 %). Right-sided thoracotomy was performed in one case of total posterior mediastinitis. Four patients died (13 %). Descending mediastinitis and sepsis were found in all lethal cases. Mortality rate in the group of patients with mediastinitis was 26.7 %. Conclusions. Neck phlegmons as a result of parapharyngeal suppuration are characterized by an aggressive course with significant endogenous intoxication and spread to the mediastinum in 48.4 % of cases with a lethality of 13 %. The lateral neck X-ray must be performed to all patients with suspicion of a deep neck phlegmon. In most cases (80 %), suppuration spreads from the parapharyngeal spaces to posterior mediastinum, which should be taken into account when opening purulent abscesses.
флегмона шиї; медіастиніт; фарингіт; тонзиліт; цервікотомія; медіастинотомія
флегмона шеи; медиастинит; фарингит; тонзиллит; цервикотомия; медиастинотомия
neck phlegmon; mediastinitis; pharyngitis; tonsillitis; cervicotomy; mediastinotomy
Вступ
Проблема адекватного лікування гострого нагноєння клітковини шиї є однією з найбільш складних у хірургії. Актуальність даного питання обумовлена швидким розвитком таких ускладнень, як медіастиніт, сепсис, арозивні кровотечі, тромбоз шийних вен та ін. [1, 2]. Швидкому розвитку запального процесу на шиї сприяють її анатомічні особливості — наявність великої кількості фасцій, міжфасціальних просторів, рухливість органів шиї, присмоктуюча дія середостіння [3]. Серед причин виникнення флегмон цієї ділянки на перший план виходить орофарингеальна інфекція [4–6]. W. Yang et al. (2015) вивчили 130 хворих із глибокими шийними нагноєннями (deep neck infection), поміж яких фаринго- і тонзилогенні інфекції становили 24,4 % випадків [6]. Згідно з Ю.М. Калашнік (2013), серед усіх гнійно-запальних оториноларингологічних захворювань флегмони шиї виявляли в 10–12 % [7]. Смертність у цій групі хворих може коливатися від 1,9 до 8,4 % [3]. Згідно з даними М.М. Абакумова (2003), частота виникнення тонзилогенного медіастиніту зросла з 0,4–0,8 до 1,5–2 % [8]. С.В. Доброквашин і співавт. (2014) підкреслюють, що паратонзилярний абсцес становить близько 14 % серед усіх причин гострих медіастинітів [9]. На жаль, показник летальності при гострих медіастинітах залишається найвищим у хворих із торакальною патологією (17–80 %) [3, 4]. Тому дослідження цього питання потребують подальшого вивчення й обговорення в широких колах практичних лікарів і науковців.
Мета роботи: вивчити особливості клініки, діагностики та лікування пацієнтів із флегмонами шиї та медіастинітами внаслідок навкологлоткових нагноєнь.
Матеріали та методи
У клініці хірургії № 1 Вінницького національного медичного університету ім. М.І. Пирогова на базі відділення торакальної хірургії Вінницької обласної клінічної лікарні протягом 2006–2017 років на стаціонарному лікуванні перебував 31 хворий із глибокими флегмонами шиї, спричиненими гнійними запаленнями навкологлоткових просторів. Середній вік досліджених — 48,24 ± 15,60 року, чоловіків було 18 (58 %), жінок — 13 (42 %). Усі хворі на момент госпіталізації мали ознаки ендогенної інтоксикації. Так, токсичний нефрит був діагностований у 19 (61,5 %) пацієнтів, токсичний міокардит — у 15 (48,4 %), сепсис — у 9 (29 %), пневмонія — у 6 (19 %), ексудативний плеврит — у 5 (16 %), перикардит — у 1 (3 %). У тому числі гострий низхідний медіастиніт як найнебезпечніше ускладнення — у 15 (48,4 %). Для об’єктивізації тяжкості стану хворих при надходженні були використані порядкові шкали М.М. Морозової (2014) [10]. Усі хворі були госпіталізовані у тяжкому стані, що підтвердив індекс Морозової — 42.
У 24 (77,4 %) досліджених спостерігалася супутня нозологія, частіше за все — ішемічна хвороба серця (16, або 51,6 %), гіпертонічна хвороба (14, або 45,2 %), цукровий діабет 2-го типу (4, або 13 %), хронічне обструктивне захворювання легень (2, або 6,6 %), міокардіопатія (2, або 6,6 %). Зустрічалися і їх поєднання — на ішемічну хворобу серця та гіпертонічну хворобу страждали одночасно 8 (25,8 %) досліджених, а на цукровий діабет, ішемічну хворобу серця та гіпертонічну хворобу — троє (9,7 %).
Строк від початку захворювання до моменту хірургічного лікування був чітко встановлений у 15 (48,4 %) хворих — у середньому 4 доби (від однієї до семи). Причому п’ять пацієнтів до госпіталізації у торакальне відділення лікувались консервативно у районних лікарнях за місцем проживання, у лор-відділеннях перебували троє, і ще двоє перебували у щелепно-лицьових стаціонарах, де їм проводились екстракції зубів. Останні п’ять осіб до моменту госпіталізації за медичною допомогою не зверталися.
Лікування гнійного процесу на шиї у клініці торакальної хірургії складалося з розкриття та дренування клітковинних просторів шиї шляхом цервікотомії, при необхідності — розкриття ретрофарингеального чи паратонзилярного абсцесу через рот, виключення стравоходу з акту харчування шляхом застосування назогастрального зонда, пролонгованої інтубації трахеї та штучної вентиляції легень (ШВЛ) в умовах відділення анестезіології та інтенсивної терапії (ВАІТ), санації гнійних порожнин розчинами антисептиків, адекватної медикаментозної (в першу чергу антибактеріальної) терапії.
Результати та обговорення
Найчастішими причинами флегмон шиї були парафарингеальні нагноєння — 16 (51, 6 %, 13 справа і 3 зліва), за ними йдуть паратонзилярні абсцеси — 11 (35,5 %, 6 справа і 5 зліва), ретрофарингеальні нагноєння — 3 (9,7 %), а також рак гортані з нагноєнням і розпадом — 1 (3,2 %). Основними симптомами на момент надходження були біль у ділянці горла та шиї, болюче, утруднене ковтання, дисфагія (іноді до непрохідності стравоходу), фебрилітет, загальна слабкість, задишка внаслідок стенозу верхніх дихальних шляхів, у першу чергу голосової щілини.
Всім хворим на момент госпіталізації виконувались рентгенографія шиї у прямій і боковій проекціях, оглядова рентгенографія органів грудної клітки (ОГК). Серед ознак ретровісцеральної флегмони шиї спостерігали розширення передхребтової клітковини на рівні С1-С3 у середньому до 16,42 ± 5,71 мм (норма — до 5 мм), С4-С7 — до 25,08 ± 5,71 мм (у нормі до 15 мм), а на 15 знімках — ще і включення вертикальних смуг газу перед хребтом, переміщення гортаноглотки і трахеї вперед. Чутливість бокової рентгенографії шиї становила 100 %, що дало підстави вважати її скринінговим методом для діагностики цієї патології. На жаль, чутливість оглядової рентгенографії ОГК для виявлення медіастиніту виявилась меншою — всього 60 %. Тому для діагностики цього ускладнення у 7 випадках була проведена спіральна комп’ютерна томографія шиї та ОГК, чутливість якої дорівнювала 100 %.
Усі госпіталізовані були прооперовані в ургентному порядку. Складнощі анестезіологічного забезпечення полягали у «важкій» інтубації через виражений набряк гортаноглотки на фоні гнійного процесу. Інтубація бронхоскопом знадобилася 4 (13 %) хворим, нижня трахеостомія — одному (3,2 %), що була проведена після невдалих бронхоскопічних спроб.
У ранньому післяопераційному періоді у ВАІТ перебував 21 (67,7 %) пацієнт, де середній строк лікування становив дві доби (від 1 до 6) і залежав від необхідності продовжувати ШВЛ і ендотрахеальну інтубацію внаслідок значного набряку верхніх дихальних шляхів і загрози асфіксії.
Хірургічне лікування включало широкі цервікотомії (частіше білатеральні — в 19 (61,3 %) випадках із 31) по передніх краях кивальних м’язів, ревізію та дренування превертебрального простору наскрізно — за та перед гортаноглоткою.
При розвитку медіастинітів (15 випадків, або 48,4 %), коли до гнійного процесу залучалося верхнє заднє середостіння (11 спостережень із 15, або 73,3 %), дренування виконувалось сліпо з нижнього кута основного розрізу на шиї. Для розкриття переднього верхнього медіастиніту (3 спостереження з 15, або 20 %) була проведена колярна медіастинотомія та сліпе ретроманубріальне дренування в яремній вирізці. В одному випадку (6,7 %) розвинувся тотальний задній медіастиніт, який був лікований правобічною торакотомією, розкриттям і дренуванням заднього медіастиніту. Наводимо клінічне спостереження.
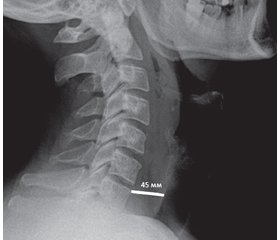
Пацієнт С., чоловік, вік 44 роки. Госпіталізований 18.08.2015 р. зі скаргами на виражену одинофагію, дисфагію, біль у ділянці шиї, виражену загальну слабкість. Хворіє шосту добу, захворювання пов’язує із вживанням холодної води. Лікувався симптоматично під наглядом отоларинголога. На боковій рентгенограмі шиї виявлене розширення передхребтової клітковини на рівні С7 до 45 мм (норма до 15 мм) із вертикальними прошарками газу перед хребтом (рис. 1).
На оглядовому рентгенологічному знімку органів грудної клітки — розширення та нечіткість верхнього медіастинуму, більше справа. При фарингоскопії — потовщення, гіперемія і нашарування фібрину від кореня язика до грушоподібного синусу справа. Встановлено діагноз: «Заглотковий абсцес. Глибока флегмона шиї. Задньоверхній медіастиніт». Під внутрішньовенним комбінованим наркозом із міорелаксацією та ШВЛ (інтубація бронхоскопом) було проведене ургентне оперативне втручання — правобічна цервікотомія, розкриття та полідренування глибокої флегмони шиї, задньоверхнього медіастиніту. Після розсічення шийних фасцій до передхребтової виявлене накопичення гнильного гнійного вмісту з включеннями газу заглотково і ретровісцерально. При подальшій ревізії встановлений гнійний заплив уздовж правої стінки стравоходу до рівня Th4. Проведене наскрізне заглоткове та превісцеральне дренування на шиї, сліпа задня медіастинотомія через нижній край основної цервікотомної рани. Для харчування введено назогастральний зонд.
Незважаючи на проведене оперативне втручання й антибактеріальну терапію препаратами широкого спектра, на контрольній рентгенограмі ОГК були виявлені ознаки медіастиніту. На третю добу після операції було виконано медіастиноскопію та медіастинографію з водорозчинним контрастом через дренаж у задньому середостінні. Спостерігалося поширення барвника до рівня стравохідного отвору діафрагми по правому контуру. Встановлене прогресування задньоверхнього медіастиніту в тотальний задній.
Після короткотривалої підготовки (2 години) хворий був прооперований повторно шляхом правобічної торакотомії у 6-му міжребер’ї, з правої плевральної порожнини видалено близько 400 мл випоту з неприємним запахом, проведене широке розсічення медіастинальної плеври, у задньому медіастинумі виявлене скопичення до 150 мл мутного ексудату з включенням газу. Середостіння було додатково дреноване трубчастим дренажем, виведеним наддіафрагмально через торакостому в 7-му міжребер’ї. Права плевральна порожнина дренована верхнім і нижнім дренажами за Бюлау.
У післяопераційному періоді ексудація по дренажах припинилася, останні були видалені. На 28-му добу з моменту госпіталізації пацієнт виписаний зі стаціонару в задовільному стані.
З одужанням були виписані 20 (64,5 %) хворих, із покращенням — 7 (22,5 %). Померли четверо (13 %) пацієнтів. Причому в усіх летальних випадках розвинулись низхідний медіастиніт і сепсис, зокрема у хворого зі злоякісною пухлиною гортані (заключний діагноз встановлений на секції). Летальність у групі пацієнтів із фаринго- і тонзилогенними медіастинітами становила 26,7 %.
Згідно з даними багатьох авторів, у клінічній практиці більшість флегмон шиї і гострих низхідних медіастинітів мають одонто- і тонзилогенне походження. Вказані патологічні процеси завжди відрізняються високою летальністю, що обумовлено зниженням імунологічної реактивності організму, високою вірулентністю інфекції, пізнім зверненням за спеціалізованою медичною допомогою, неадекватною стартовою терапією. Ми також пояснюємо це тим, що діагностику таких глибоких шийних нагноєнь на перших етапах обстеження значно обтяжує недостатня вираженість зовнішніх проявів запалення в ділянці шиї, особливо це стосується ретрофарингеальних і паратонзилярних абсцесів. Тому вважаємо за необхідне підкреслити важливість такого загальнодоступного і точного дослідження, як бокова рентгенографія шиї, чутливість якої дорівнює 100 %. Для більш поглибленого вивчення топографії гнійних запливів, зокрема у медіастинум, більшість авторів рекомендують застосовувати спіральну комп’ютерну томографію шиї і середостіння, адже рентгенографія ОГК недостатньо чутлива при діагностиці медіастиніту (лише 60 %).
На окрему увагу заслуговує анестезіологічне забезпечення оперативних втручань. Так, усе частіше доводиться використовувати бронхоскоп для проведення інтубаційної трубки через значний набряк і звуження гортаноглотки. Цей прийом дозволяє відмовитися від необхідності ургентних трахеостомій, які завжди несуть загрозу серйозних ускладнень і спричиняють виражений дискомфорт хворому в ранньому післяопераційному періоді.
Наостанок підкреслимо, що особливістю флегмон шиї внаслідок навкологлоткових нагноєнь є їх агресивний перебіг і висока летальність при ускладненні гострим медіастинітом — 26,7 %. Показник смертності порівнянний з останніми опублікованими в літературі даними, що летальність при тонзилогенному медіастиніті сягає від 30 [3] до 60 % [1].
Висновки
1. Флегмони шиї внаслідок нагноєння навкологлоткових просторів характеризуються агресивним перебігом із вираженою ендогенною інтоксикацією та поширенням на середостіння у 48,4 % випадків із летальністю 13 %.
2. Бокова рентгенографія шиї як скринінговий метод показана всім хворим із підозрою на глибоку флегмону шиї.
3. Поширення гною з навкологлоткових просторів на середостіння частіше відбувається в задні його відділи (у 80 %) і значно рідше — в передні (20 %).
4. Оптимальними хірургічними підходами у таких хворих є трансцервікальні та комбіновані доступи з урахуванням шляхів поширення інфекції.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
1. Свистушкин В.М. Парафарингит, тонзиллогенный сепсис: особенности патогенеза, клиническая картина и современные представления о лечении / В.М. Свистушкин, Д.М. Мустафаев // Вестник оториноларингологии. — 2013. — № 3. — С. 29-34.
2. Stan C. Clinical study on cervical phlegmons / C. Stan, C. Dr?ăgulescu, N. Bacalba?şa // Chirurgia (Bucur). — 2014. — № 3. — P. 355-358.
3. Шевчук І.М. Причини та шляхи поширення флегмони шиї на середостіння з виникненням низхідного гнійного медіастиніту / І.М. Шевчук, С.С. Сніжко // Клінічна хірургія. — 2017. — № 1. — С. 36-38.
4. Sapunar Z.J. Retropharyngeal phlegmon caused by a group B Streptococcus in a diabetic patient: report of one case / Z.J. Sapunar, V.A. Cabello, R.E. Godoy // Rev. Med. Chil. — 2008. — № 3. — P. 351-355.
5. Deep neck infection: clinical analyses of 95 cases / Z. Cheng, J. Yu, L. Xiao et al. // Zhonghua Er Bi Yan Hou Tou Jing Wai Ke Za Zhi. — 2015. — № 9. — P. 769-772.
6. Deep Neck Infection: A Review of 130 Cases in Southern China / W. Yang, L. Hu, Z. Wang et al. // Medicine (Baltimore). — 2015. — № 27. — P. e994.
7. Калашник Ю.М. Тонзиллогенные флегмоны шеи / Ю.М. Калашник, А.А. Чигирик // Медицина третього тисячоліття: зб. тез міжвуз. конф. молодих вчених та студентів, 14 січня 2014 р. — Харків, 2014. — С. 110-111.
8. Абакумов М.М. Гнойный медиастинит / М.М. Абакумов // Хирургия. — 2004. — № 5. — С. 82-85.
9. Тактика хирургического лечения больных острым медиастинитом / С.В. Доброквашин, Р.Р. Мустафин, А.Г. Хакимов и др. // Вестник современной клинической медицины. — 2014. — № 1. — С. 64-67.
10. Морозова М.Н. Шкалы оценки тяжести состояния пациентов с одонтогенными флегмонами / М.Н. Морозова // Вісник проблем біології і медицини. — 2014. — № 4. — С. 341-345.

/74-1.jpg)