Вступ
Однією з основних медико-соціальних проблем сучасного суспільства в усьому світі і, зокрема, в Україні є дорожньо-транспортний травматизм.
Останніми десятиріччями в усіх країнах світу зросла кількість постраждалих із тяжкими полісистемними та поліорганними пошкодженнями. Найбільш часта причина пошкоджень — це дорожньо-транс–портні пригоди (ДТП), що призводять до високої летальності (до 45 %) та інвалідизації постраждалих (від 8 до 14 %), причому серед інвалідів особи віком до 40 років становлять 70 %.
Політравма надзвичайно різноманітна за своїми поєднанням, видами, формами, ступенем тяжкості пошкоджень і застосовуваними методами реабілітаційного лікування. Результати лікування залежать не тільки від правильно вибраних хірургічних методів лікування, але й від своєчасного застосування комплексу реабілітаційних заходів залежно від стадії травматичної хвороби. Причому, як доведено результатами попередніх досліджень, основною причиною інвалідизації постраждалих внаслідок ДТП є несвоєчасна та некоректна реабілітація, що, зі свого боку, викликано відсутністю методологічних принципів системи медичної реабілітації.
Мета дослідження: вивчити особливості реабілітації постраждалих залежно від стадії перебігу травматичної хвороби в осіб із полісистемними пошкодженнями.
Матеріали та методи
Проведений ретроспективний науковий аналіз 228 випадків полісистемних пошкоджень у постраждалих внаслідок ДТП у період 2015–2016 рр. на базі Київської міської клінічної лікарні швидкої медичної допомоги. Дослідження здійснено в межах генеральної сукупності явища в м. Києві, у відділенні політравми. Використовувалися регресивний, дисперсійний та ранговий аналіз відповідно до критеріїв та вимог доказової медицини із застосуванням комп’ютерних технологій.
Рівень доказовості — ІІв.
Результати та обговорення
Вивчення реабілітаційних заходів у постраждалих внаслідок ДТП дозволило встановити, що загалом їх ефективність не є високою та сягає показника не більше 58 % обсягу від повного відновлення функції органів та систем організму. Причому цей показник дуже різний за системами організму. Так, показник поновлення функції опорно-рухової системи загалом становить 65 %, але він має різне значення за анатомічними структурами, що входять до складу опорно-рухової системи. Реабілітація внаслідок пошкодження хребта становить 12 %, верхньої кінцівки — 50 %, нижньої кінцівки — від 80–85 % (залежно від рівня пошкодження). Ефективність реабілітаційних заходів щодо системи зовнішнього дихання становить 67 %, абдомінальних пошкоджень — 75 %, краніальних пошкоджень — 25 %.
З метою синхронізації реабілітаційних заходів із фактичною структурою надання медичної допомоги постраждалим система комплексної реабілітації постраждалих внаслідок ДТП нами була структурована на 2 періоди: період стаціонарного лікування та період власне реабілітації.
Також надзвичайно важливим є принцип синхронізації практичної реалізації реабілітаційних заходів із періодами перебігу травматичної хвороби в постраждалого. Тобто комплекс реабілітаційних заходів залежить від періоду травматичної хвороби під час стаціонарного лікування.
На першому періоді заходи реабілітації мають на меті підтримку та супроводження основних лікувальних заходів, що спрямовані на усунення основних пошкоджень, стабілізацію стану постраждалого та профілактику ускладнень. Як правило, даний період закінчується періодом стабільної адаптації травматичної хвороби. Власне реабілітація має на меті відновлення функцій пошкоджених органів та систем у максимально можливому обсязі та з одночасним відновленням соціальної функції постраждалого, тобто реабілітаційний процес має медико-соціальний характер.
У період шоку, що триває до 72 годин, суто реабілітаційні заходи є недоцільними та протипоказані. Це пов’язано насамперед із тяжким станом постраждалого, небезпекою повторної кровотечі, жирової емболії при переломі довгих трубчастих кісток.
У період нестабільної адаптації реабілітацію починають у міру стабілізації вітальних функцій. Це період розгорнутої клінічної картини. З клініко-патогенетичної точки зору він розподіляється на дві фази — катаболічну й анаболічну. Для катаболічної фази характерна перевага місцевих проявів над загальними, для анаболічної — навпаки. Під час катаболічної фази відбуваються лізис й евакуація некротизованих тканин, протягом анаболічної — проліферація та рубцеутворення. Приєднуються токсичні та післягіпоциркуляторні ускладнення (ниркова та печінкова недостатність, набряк мозку, легенів, SIR-синдром, синдром дисемінованого внутрішньосудинного згортання тощо). 30 % потерпілих гинуть від гнійно-запальних ускладнень.
У період нестабільної адаптації постраждалих внаслідок ДТП лікарями-реабілітологами вирішуються такі завдання: створення максимально сприятливих умов для перебігу реституційно-регенеративних процесів у головному мозку, профілактика і лікування ускладнень із боку дихальної, серцево-судинної систем, профілактика вторинних контрактур паретичних кінцівок, профілактика атонії шлунково-кишкового тракту, прискорення розсмоктування гематом, інфільтратів, запобігання спайковому процесу в черевній порожнині.
Завданнями лікувальної гімнастики в реанімаційному періоді є: профілактика атонії шлунково-кишкового тракту, прискорення розсмоктування гематом, інфільтратів, запобігання спайковому процесу в черевній порожнині. У заняттях застосовують дихальні і динамічні вправи для середніх і дрібних груп м’язів. При атонії сечового міхура виконують вправи в статичній напрузі м’язів черевного преса.
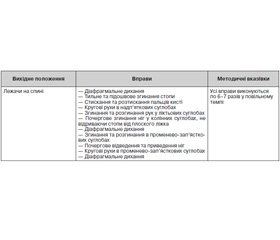
Реабілітаційні заходи повинні бути спрямовані насамперед на профілактику ускладнень із боку дихальної системи. Особливу увагу приділяють дихальним вправам, лікуванню положенням, пасивним і напівактивним методам лікування з поступовим збільшенням рухових навантажень. Протипоказаннями до проведення дихальних вправ є грубі серцево-судинні розлади: значна нестійкість артеріального тиску, виражена серцева недостатність. Методичною особливістю при виконанні цих вправ у постраждалих внаслідок ДТП є прагнення до достатньої вентиляції. При пригніченні свідомості застосовують пасивні вправи, виконувані методистом ЛФК та спрямовані на стимуляцію видиху (загальна тривалість занять — 10–15 хв кілька разів на добу). У міру відновлення свідомості й активності хворих переходять до пасивно-активних вправ (по 12–15 хв кілька разів на день) й активно-пасивних дихальних вправ.
/99-1.jpg)
Вправи ЛФК, що показані в період нестабільної адаптації, — вправи малої інтенсивності, до яких належать рухи невеликих м’язових груп, виконувані переважно в повільному темпі: рухи пальців, дрібних суглобів; фізіологічні зрушення при цьому незначні.
Для стимуляції впливу екстракардіальних факторів кровообігу в період нестабільної адаптації доведено ефективність масажу м’язів кінцівок, тулуба по 5–10 хвилин протягом 7–10 днів.
Особливість і завдання масажу в постраждалих внаслідок ДТП — запобігання застійним явищам у легенях, кишечнику, поліпшення кровопостачання черевної порожнини і стимуляція м’язів нижніх та верхніх кінцівок.
Починають масаж у верхньому відділі грудей (ділянка D4C2), де нервові закінчення виходять праворуч і ліворуч. Масаж із вібрацією по гіпсу (на кінцівках знизу вгору) проводять спеціальними апаратами. Ручний масаж виконують на здоровій кінцівці, що симетрична ураженій. Масаж роблять енергійно, використовуючи всі прийоми.
Прийоми масажу, діючи на тканини, викликають збудження механорецепторів, призначених для перетворення енергії механічних подразнень у специфічну активність нервової системи — в сигнали, що несуть нервовим центрам інформацію. Механорецептори розподілені по всьому тілу. До них належать рецептори шкіри, подразнені дотиком, тиском, струсом, ударами й ін. Також належать рецептори м’язово-суглобового відчуття (пропріорецептори) і рецептори внутрішніх органів (інтерорецептори), що приходять у збудження при зміні тиску на органи і стінки судин (барорецептори).
Також у період нестабільної адаптації хворим показані деякі реабілітаційні заходи із застосуванням переформованих фізичних факторів (фізіопроцедури), а саме інгаляції з антисептиками та засобами, що сприяють відходженню мокротиння, яке сприяє профілактиці застійних явищ у легенях, розвитку пневмонії та респіраторного дистрес-синдрому. Інгаляції проводять по 5–10 хвилин протягом 7–10 днів.
Якщо постраждалі знаходяться в свідомості та доступні продуктивному контакту, то свою роботу починають психологи, тобто починається психологічна реабілітація.
Психолого-педагогічні засоби є одними з основ-них у системі реабілітації осіб, які отримали трав-му в ДТП. Велике значення в період нестабільної адаптації мають психоемоційний стан хворого, його оптимізм, віра в позитивний результат реабілітації, що забезпечують соціальну мотивацію, а також взаєморозуміння між медичними працівниками, які зай-маються реабілітацією, та постраждалим, мобілізація зусиль, які повинні бути спрямовані на боротьбу з недугою. Крім того, на даному етапі реабілітації дуже важливо встановити тяжкість та вид психічного розладу та за потреби провести відповідну корекцію.
У період нестабільної адаптації доведені ефективність та доцільність застосування таких методик:
Метод 1. Насамперед слід намагатися розслаблятися та сформувати психологічну установку на спокій. Використовуйте позитивне мислення: спробуйте сприйняти негативну подію як позитивну (ви потрапили в дорожню аварію, але залишилися неушкодженим); поставтеся до пережитого стресу як до джерела енергії, сприймайте проблему як виклик; не думайте про минулі події як про поразку; ви не в змозі відповідати за вчинки інших людей, а можете тільки контролювати свою реакцію на них. Головне — перемога над емоціями; не прагніть догодити всім, це нереально, час від часу догоджайте власне собі.
Два золотих правила позитивного мислення:
1. Якщо вийшло один раз, вийде і вдруге.
2. Вийшло небагато, вийде і більше.
Метод 2. Відкриваємо душу. При проведенні медико-психологічної реабілітації постраждалих внаслідок ДТП для подолання наслідків стресових станів неоціненна роль відведена емоційній підтримці ззовні та дружньому спілкуванню. Тривожні моменти, відверто і відкрито повідані близькій людині, втрачають глобальну значимість і перестають сприйматися як катастрофічні. Дружнє спілкування з особами-оптимістами дозволяє людині сформулювати і висловити вголос проблемні фактори, виплеснути назовні негативні емоції, отримати заряд життєвої енергії, намітити та виробити стратегію подолання проблем.
Метод 3. Вправа «лимон». Уявіть собі, що в лівій руці у вас знаходиться лимон. Стисніть руки в кулак так сильно, щоб з лимона почав капати сік. Ще сильніше. Ще міцніше. А тепер киньте лимон і відчуйте, як ваша рука розслабилась, як їй приємно і спокійно. Знову стисніть лимон міцно-міцно. Так по 3 рази кожною рукою.
Метод 4. Вправа «муха». Уявіть собі, що вам на ніс сіла муха і вам без допомоги рук потрібно прогнати її. Покрутіть носом вправо і вліво, наморщіть його, напружте всі м’язи обличчя. А тепер розслабте обличчя. Муха полетіла. Відчуйте, як стан спокою приємно розливається по вашому обличчю. Так 3 рази.
Третім періодом травматичної хвороби в постраждалих із політравмою є період стабільної адаптації — пізніх проявів наслідків травми (зокрема, пізніх інфекційних ускладнень), також його ще називають періодом клінічного видужання. Цей період також залежить від тяжкості пошкодження і може тривати досить довго (кілька тижнів і місяців). Починається він після стабілізації гомеостазу, а також відтоді, коли функція пошкоджених ділянок починає адекватно відновлюватись. Морфологічно характеризується організацією дефекту, початковим формуванням сполучнотканинного рубця та кіст, наявністю ознак регенерації нервових волокон. Тому продовження реабілітації в даному періоді травматичної хвороби є невід’ємною частиною лікування постраждалих внаслідок ДТП.
Доведено, що продовження проведення заходів ЛФК повинно бути спрямоване на відновлення нормальної амплітуди рухів у суглобах, зміцнення сили м’язів, усунення контрактур, запобігання сплощенню склепінь стопи.
На даному етапі реабілітації доведена ефективність вправ помірної інтенсивності, до яких відносять рухи, виконувані середніми і великими м’язовими групами в повільному і середньому темпі. Ці вправи висувають значні вимоги до серцево-судинної, дихальної і нервово-м’язової систем, викликаючи значні фізіо-логічні зрушення, що відновлюються протягом десятків хвилин.
Для ураженої кінцівки застосовують активні гімнастичні вправи з полегшеними вихідними положеннями, що чергуються з вправами на розслаблення для м’язів із підвищеним тонусом. Для відновлення сили м’язів використовують вправи з додатковим опором, предметами біля гімнастичної стінки.
Коректне дозування фізичних вправ залежить від характеру перебігу травматичної хвороби, його стадії і функціонального стану різних систем організму, насамперед серцево-судинної і дихальної систем.
Лікувальна гімнастика доповнюється самостійними заняттями кожні 2–3 год, в які включають спеціальні вправи для пошкоджених кінцівок, самомасаж — ручний або за допомогою пристроїв, тривалі прогулянки. Самостійні заняття 1–2 рази на день можуть проводитися у воді (ванна, басейн із водою, температура якої 36–38 °С). Широко застосовують трудотерапію. Якщо професія хворого вимагає пов-ної амплітуди рухів у ліктьовому, плечовому суглобах (при пошкодженні верхньої кінцівки), то з лікувальною метою призначають трудові операції професійної спрямованості з дозованим навантаженням. Одним із критеріїв відновлення працездатності хворого є задовільна амплітуда і координація рухів у суглобах при позитивній характеристиці мускулатури пошкодженої кінцівки. При оцінці функції останньої враховується також якість виконання елементарних побутових і трудових операцій.
Фізіотерапія передбачає використання однієї або декількох (комбінованих між собою) методик курсами до 20 процедур на курс за умови, що є можливість проводити процедури в палаті:
— електричне поле УВЧ поперечно на вогнище ураження в нетепловій або слабкотепловій дозі в безперервному або імпульсному режимі при малій вихідній потужності;
— УВЧ-індуктотермія на вогнище ураження в оліготермічній дозі;
— електрофорез лідази в чередуванні з йод-електрофорезом за поперечною методикою;
— продольна гальванізація із накладанням електродів вище та нижче вогнища ушкодження;
— аплікація грязі (при консервативному веденні — з початку другого тижня після травми, при оперативному — після зняття швів із післяопераційної рани). Проводять у положенні на животі або при ушкодженні шийного відділу на боці. Температура грязі — 40–44°, при серцево-судинних порушеннях — 36–38°.
Одним із сучасних фізіотерапевтичних методів реабілітації є використання високоінтенсивної лазерної терапії, що дає виражений вплив на тканини організму людини. Найбільш значущими клінічними ефектами є такі:
— знеболюючий;
— біостимулюючий;
— протизапальний;
— протинабряковий;
— судинорозширювальний.
Усі зазначені ефекти засновані на таких установлених і перевірених механізмах:
— посилення мікроциркуляції;
— активація механізму «ворітної контролю болю», описаного Рональдом Мелзаком, — інгібування перцепції болю;
— підвищення внутрішньоклітинної активності безлічі ферментів, особливо в рамках циклу Кребса;
— збільшення циркуляції кисню й утилізації глюкози;
— стимуляція синтезу ДНК (за допомогою стимуляції фітогемаглютинину);
— збільшення активності фібробластів (при колоїдних рубцях ці активовані фібробласти можуть сприяти розробці фібрину);
— активація фагоцитозу;
— активація Na/K-насоса мембран;
— активація метаболічних процесів у клітині: частково за допомогою Na/K-насоса і впливу на транс-порт Ca, а частково — за допомогою прямої активації мітохондріальної системи;
— зміна локального рівня важливих медіаторів — запальних (гістамін, простагландини) або, наприклад, ендорфінів.
Перевагами високоінтенсивної лазерної терапії є:
— висока точність впливу на певну ділянку тіла і глибину тканин;
— високий знеболюючий ефект без необхідності медикаментозної терапії;
— можливість запобігання хірургічному втручанню і пов’язаним із ним ризикам;
— позитивні клінічні результати з довгостроковими ефектами.
Сучасні медичні вироби для високоінтенсивної лазерної терапії оснащені програмним забезпеченням, де вже сформовані програми залежно від того, який ефект потрібно досягнути, на якій ділянці проводять терапію та яка тривалість процедури.
Після виписки зі стаціонарного лікування постраждалі внаслідок ДТП повинні направлятися в профільні реабілітаційні заклади для продовження реабілітації. На даному етапі лікування реабілітаційні заходи повинні бути спрямовані на відновлення самостійного обслуговування і, за можливості, праце-здатності хворого.
Висновки
1. Реабілітаційні заходи є невід’ємним та обов’яз-ковим компонентом лікувально-діагностичного процесу постраждалих внаслідок ДТП із полісистемними пошкодженнями та повинні розпочинатися зразу після стабілізації стану постраждалого.
2. Реабілітаційні заходи в постраждалих внаслідок ДТП є невід’ємним та обов’язковим компонентом лікувально-діагностичного процесу постраждалих із полісистемними пошкодженнями, що залежать від тяжкості та стадії перебігу травматичної хвороби, тобто патогенетично повинно бути забезпечено дотримування принципу етапності реабілітаційного процесу.
3. Методики проведення реабілітаційних заходів повинні мати комплексний характер та бути індивідуальними з урахуванням тяжкості та характеру пошкодження, перебігу травматичної хвороби, однак у межах єдиної методологічної системи реабілітації.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.

/99-1.jpg)