Резюме
Актуальність. В Україні чітко простежується збільшення кількості пацієнтів із різноманітною патологією щитоподібної залози. Показники поширеності та захворюваності відрізняються в різних регіонах країни залежно від впливу чинників зовнішнього середовища та їх комбінації. Одним із відомих факторів є аварія на ЧАЕС, але ріст тиреоїдної патології на незабруднених територіях свідчить про необхідність більш детального вивчення даної проблеми. Мета: провести аналіз поширеності тиреоїдної патології й захворюваності на неї серед населення Київської області за 2007–2017 роки. Матеріали та методи. Проведено аналіз даних щорічних звітів медичних закладів Київської області за 2007–2017 роки. Статистичний аналіз проводився за допомогою пакета програм Windows Office Exсel 2016 та IBM SPSS Statistics 23.0. Результати. У структурі тиреоїдної патології серед населення Київської області у 2017 р. частка тиреоїдитів становила 11,2 %, гіпотиреозу — 4,6 %, гіпертиреозу — 2,1 %. У жінок тиреоїдити траплялися в 9,7 раза частіше, гіпотиреоз — у 8,3 раза, а гіпертиреоз — у 5,3 раза частіше, ніж у чоловіків. Виявлені вірогідні дані щодо зростання поширеності тиреоїдитів — у 1,9 раза (р < 0,01), гіпотиреозу — у 2,1 раза (р < 0,01), гіпертиреозу — 1,7 раза (р < 0,01) по області. По Україні відбулося зростання поширеності тиреоїдитів у 2,5 раза (р < 0,01), гіпотиреозу — у 1,7 раза (р < 0,01), гіпертиреозу — у 1,5 раза (р < 0,01). Згідно з прогностичними моделями, протягом наступних п’яти років очікується збільшення поширеності тиреоїдитів, гіпо- та гіпертиреозу по області, що може бути спричинено негативним впливом екзо- та ендогенних факторів. Висновки. Неухильне зростання поширеності тиреоїдної патології й захворюваності на неї в забруднених і незабруднених після ЧАЕС регіонах України, збільшення частки тиреоїдитів, гіпо- та гіпертиреозу за останнє десятиріччя, прогнозоване зростання даної патології протягом наступних п’яти років свідчить про необхідність аналізу причин і заходів їх профілактики в практиці сімейних лікарів та ендокринологів.
Актуальность. В Украине четко прослеживается увеличение количества пациентов с различной патологией щитовидной железы. Показатели распространенности и заболеваемости варьируют в различных регионах страны в зависимости от влияния факторов внешней среды и их комбинации. Одним из известных факторов является авария на ЧАЭС, но рост тиреоидной патологии на незагрязненных территориях свидетельствует о необходимости более детального изучения данной проблемы. Цель: провести анализ распространенности тиреоидной патологии и заболеваемости ею среди населения Киевской области за 2007–2017 годы. Материалы и методы. Проведен анализ данных ежегодных отчетов медицинских учреждений Киевской области за 2007–2017 годы. Статистический анализ проводился с помощью пакета программ Windows Office Exсel 2016 и IBM SPSS Statistics 23.0. Результаты. В структуре тиреоидной патологии среди населения Киевской области в 2017 г. доля тиреоидитов составляла 11,2 %, гипотиреоза — 4,6 %, гипертиреоза — 2,1 %. У женщин тиреоидиты встречались чаще в 9,7 раза, гипотиреоз — в 8,3 раза, а гипертиреоз — в 5,3 раза чаще, чем у мужчин. Выявлены достоверные данные относительно увеличения распространенности тиреоидитов в 1,9 раза (р < 0,01), гипотиреоза — в 2,1 раза (р < 0,01), гипертиреоза — 1,7 раза (р < 0,01) по области. По Украине произошло возрастание распространенности титиреоидитов — в 2,5 раза (р < 0,01), гипотиреоза — в 1,7 раза (р < 0,01), гипертиреоза — в 1,5 раза (р < 0,01). Согласно прогностическим моделям, в течение последующих пяти лет ожидается увеличение распространенности тиреоидитов, гипо- и гипертиреоза по области, что может быть вызвано негативным влиянием экзо- и эндогенных факторов. Выводы. Неуклонный рост распространенности тиреоидной патологии и заболеваемости ею в загрязненных и незагрязненных после аварии на ЧАЭС регионах Украины, увеличение доли тиреоидитов, гипо- и гипертиреоза за последнее десятилетие, прогнозируемый рост данной патологии в течение следующих пяти лет свидетельствует о необходимости анализа причин и мер их профилактики в практике семейных врачей и эндокринологов.
Background. In Ukraine, there is a clear increase in the number of patients with different thyroid pathology. Indicators of the prevalence and morbidity vary in different regions of the country depending on the influence of environment factors and their combination. One of the known factors is Chornobyl accident, but the growth of thyroid pathology in least polluted areas indicates the need for a more detailed study of this problem. The purpose was to conduct an analysis on the prevalence and morbidity of thyroid pathology among the population of Kyiv region for 2007–2017. Materials and methods. Data of annual reports of medical institutions in Kyiv region for 2007–2017 were analyzed. Statistical analysis was carried out with the help of the program package Windows Office Exсel 2016 and IBM SPSS Statistics 23.0. Results. In the structure of thyroid pathology among the population of Kyiv region in 2017, the proportion of thyroiditis was 11.2 %, hypothyroidism — 4.6 %, hyperthyroidism — 2.1 %. In women, thyroiditis occurred 9.7 times more often than in men, hypothyroidism — 8.3 times and hyperthyroidism — 5.3 times. Reliable data on increased prevalence of thyroiditis were found in the region (thyroiditis — by 1.9 times (p < 0.01), hypothyroidism — 2.1 times (p < 0.01), hyperthyroidism — 1.7 times (p < 0.01)) and in Ukraine (thyroiditis — by 2.5 times (p < 0.01), hypothyroidism — 1.7 times (p < 0.01), hyperthyroidism — 1.5 times (p < 0.01)). According to the prognostic models, in the next five years, an increase is expected in the prevalence of thyroiditis, hypothyroidism and hyperthyroidism in the region, which may be determined by the negative effects of exogenous and endogenous factors. Conclusions. The steady increase in the prevalence and morbidity of thyroid pathology in the polluted and least polluted regions of Ukraine after the Chornobyl Nuclear Power Plant accident, an increase in the proportion of thyroiditis, hypo- and hyperthyroidism over the last decade, the predicted growth of this pathology over the next 5 years suggests the need to analyze the causes and measures of their prevention in practice of family doctors and endocrinologists.
Вступ
Захворювання щитоподібної залози (ЩЗ) на сьогодні міцно закріпилися на одному з провідних місць серед ендокринної патології за загальною захворюваністю й поширеністю у світі. З огляду на екологічну ситуацію в Україні ця проблема з кожним роком привертає все більше уваги. За даними МОЗ України, за останні 5 років кількість захворювань ЩЗ збільшилась у 5 разів [1], причому даний показник суттєво розрізняється в різних регіонах країни залежно від впливу чинників зовнішнього середовища (віддалений стохастичний ефект аварії на Чорнобильській АЕС, йодний дефіцит, спосіб життя, стрес, нераціональне харчування, недостатність мікроелементів, супутні захворювання тощо). Так, у результаті Чорнобильської аварії 26 квітня 1986 року відбувся значний викид в атмосферу близько 100 млн кюрі радіоактивних ізотопів 131І, що має виражену тропність до тканини ЩЗ [2], у зв’язку з чим було прогнозовано зростання кількості випадків раку ЩЗ (РЩЗ) на наступні 30 років.
Станом на 1998 р. в Україні захворюваність на РЩЗ (згідно з українським стандартом) становила 4,3 випадку на 100 тис. населення, а у 2016 р. цей показник становив 8,0 випадку на 100 тис. населення [3, 4]. Проте захворюваність на неонкологічну тиреоїдну патологію та її поширеність в Україні за останні десятиріччя також зростає. Дане явище також може виникати внаслідок віддаленого стохастичного ефекту аварії на ЧАЕС. Масові обстеження населення після аварії виявили високу поширеність збільшення ЩЗ (у 20–40 % обстежених) [5, 6]. О.В. Камiнський зі співавт. (2016) провели ретроспективний аналіз даних і встановили, що частота тиреоїдної патологiї серед усіх осіб, постраждалих внаслідок аварії на ЧАЕС, становила 40,3 %, серед учасників ліквідації наслідків аварії — 35,4 %, серед евакуйованих із зони відчуження — 27,2 %, у мешканців радіаційно забруднених територій — 28,6 %, що значно більше (p < 0,0001), ніж у загальний популяції (3,9 %) населення України [7].
Частота тиреоїдної патологiї серед дорослих протягом останніх 30 років змінювалася з 17 до 53 %, а найбільше її зростання визначалося через 10–15 років після дії радіаційного чинника. Хоча не можна виключити впливу інших факторів на збільшення захворюваності й поширеності неонкологічної тиреоїдної патології, яким приділяється недостатньо уваги [8, 9]. Не варто забувати і про вплив комбінацій різних екзо- та ендогенних факторів (включаючи популяційно-генетичні та вікові) на зростання частоти тиреоїдної патології [10–12].
Усе вищеперераховане підкреслює актуальність вивчення захворюваності й поширеності неонкологічної патології ЩЗ, аналізу можливих факторів ризику й методів їх профілактики для покращання надання допомоги сімейними лікарями та лікарями-ендокринологами.
Мета: провести аналіз поширеності й захворюваності на тиреоїдну патологію серед населення Київської області за 2007–2017 роки.
Матеріали та методи
Для проведення аналізу використано дані щорічних звітів закладів Київської області за 2007–2017 роки. Статистичний аналіз проведено за допомогою пакета програм Windows Office Exсel 2016 та IBM SPSS Statistics 23.0.
Результати
Аналіз динаміки поширеності тиреоїдної патології й захворюваності на неї за останнє десятиріччя серед осіб, старших від 18 років, показав їх значне зростання як у Київській області, так і по Україні, попри те, що з 2014 р. відсутні дані з окупованих територій (АР Крим, окремі райони Луганської й Донецької областей), наявний вплив міграції населення з цих регіонів.
За 10 років спостерігався ріст частки неонкологічної тиреоїдної патології в структурі захворювань ЩЗ. Так, за даними звітів закладів Київської області за 2007–2017 рр., у структурі неонкологічної тиреоїдної патології частка тиреоїдитів зросла з 8,2 до 11,2 % (приріст +36,6 %), гіпотиреозу — з 3,1 до 4,6 % (+48,4 %), гіпертиреозу — з 1,8 до 2,1 % (приріст +16,7 %). В Україні в структурі захворювань ЩЗ тиреоїдити на сьогодні становлять 13,8 %, гіпотиреоз — 7,5 %, гіпертиреоз — 4,1 %. У свою чергу, згідно з національним канцер-реєстром, частка РЩЗ у структурі онкологічної патології по Україні за 2007–2016 рр. також продовжує зростати — з 1,59 до 2,25 % (приріст +41,4 %).
Крім того, поширеність неонкологічної тиреоїдної патології залежить від статі хворого. З різних літературних джерел відомо, що захворювання ЩЗ трапляються частіше в жінок, ніж у чоловіків, зокрема, на автоімунний тиреоїдит жінки хворіють у 4–8 разів частіше за чоловіків [9–11], а від гіпертиреозу (а саме від дифузного токсичного зоба) жінки страждають у 9 разів частіше, ніж чоловіки [12]. Так, у Київській області, за даними 2017 р., у жінок тиреоїдити спостерігалися частіше в 9,7 раза, гіпоти–реоз — в 8,3 раза, а гіпертиреоз — у 5,3 рази частіше, ніж у чоловіків. Отримані результати підтверджують літературні дані й свідчать про вагомий вплив на виникнення даної патології статі та гормонального фону як факторів ризику.
Стандартизований показник поширеності різних видів неонкологічної тиреоїдної патології на 100 тис. населення в Київській області (рис. 1) за 2007–2017 рр. змінився так: поширеність тиреоїдитів зросла в 1,9 раза (з 446,5 до 864,8 0/000, р < 0,01), гіпотиреозу — у 2,1 раза (від 167,3 до 355,3 0/000, р < 0,01); гіпер–тиреозу — у 1,7 раза (з 98,4 до 165,3 0/000, р < 0,01).
У той же час по Україні (рис. 2) поширеність тиреоїдитів збільшилась у 2,5 раза (з 209,8 до 520,7 0/000, р < 0,01), гіпотиреозу — у 1,7 раза (з 170,4 до 282,3 0/000, р < 0,01), гіпертиреозу — у 1,5 раза (106,2 до 154,4 0/000, р < 0,01).
Приріст поширеності тиреоїдної патології за останнє десятиріччя на Київщині становив: тирео–їдитів — 93,7 %, гіпотиреозу — 112,4 %, гіпер–тиреозу — 68,1 %, а по Україні — 148,2; 65,7 та 45,4 % відповідно.
При порівнянні ступеня збільшення поширеності тиреоїдитів і гіпотиреозу (рис. 3) по Київській області виявлено вірогідну різницю (р < 0,05) з показником по Україні, вірогідність відмінності між поширеністю гіпертиреозу по Київській області та Україні не встановлено (р > 0,05).
У свою чергу, стандартизований показник захворюваності на 100 тис. населення в Київській області (рис. 4) за 2007–2017 рр. змінився так: захворюваність на тиреоїдити зросла у 2,1 раза (з 39,8 до 85,1 0/000, р < 0,01), на гіпотиреоз — у 2,7 раза (з 15,0 до 39,8 0/000, р < 0,01), на гіпертиреоз — у 1,3 раза (з 15,6 до 20,2 0/000, р < 0,01).
За вказаний термін в Україні (рис. 5) захворюваність на тиреоїдити зросла в 1,5 раза (з 33,1 до 48,2 0/000, р < 0,01), гіпотиреоз — у 1,6 раза (з 18,9 до 29,7 0/000, р < 0,01), гіпертиреоз — у 1,1 раза (від 13,1 до 14,9 0/000, р < 0,01).
Приріст захворюваності на тиреоїдну патологію станом на 2017 р. у Київській обл. становив: –тиреоїдитів — 113,8 %, гіпотиреозу — 166,1 %, гіпер–тиреозу — 29,6 %, а в Україні — 45,6; 57,1 та 13,7 % відповідно.
При порівнянні ступеня збільшення захворюваності на тиреоїдити й гіпотиреоз (рис. 6) у Київській області виявлено вірогідну різницю (р < 0,05) порівняно з загальноукраїнським показником, проте не було виявлено вірогідної різниці між показниками захворюваності на гіпертиреоз (р > 0,05).
Факт вищого показника приросту поширеності й захворюваності по області, ніж по Україні, можна пояснити як впливом певних факторів зовнішнього середовища (а саме більшою дією стохастичного ефекту аварії на ЧАЕС по Київській області), так і недообліком даних із окупованих територій.
Що ж стосується інших факторів, найбільш вагомим вважають забезпеченість населення йодом. Відомо, що Київська область належить до зони з помірним йодним дефіцитом, прямим доказом чого є результати проведеного обстеження 10,4 тис. дітей для визначення їх йодного статусу. Згідно з даним дослідженням, у м. Вишгороді зафіксований неочікуваний результат — 224,0 мкг/л. Як з’ясувалося, такі високі результати зумовлені проведенням йодної профілактики (діти споживали їжу з додаванням йодованої солі вдома й у школі). Менш оптимістичні результати були отримані в інших районах, де в середньому спостерігався помірний (20–50 мкг/л) йодний дефіцит [7]. Також спостерігався вплив інших факторів.
З метою прогнозування ситуації на майбутнє на основі проведеного аналізу побудовано прогнозні моделі поширеності тиреоїдної патології на Київщині та по Україні на найближчі 5 років. За допомогою кореляційно-регресійного аналізу отримано дані, які свідчать про поліноміальне зростання кількості пацієнтів із даними патологіями протягом заданого періоду.
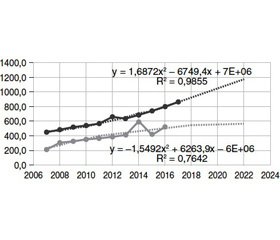
При побудові прогнозної моделі поширеності тиреоїдитів (рис. 7) у Київській області визначено коефіцієнт детермінації R2 = 0,9855, який свідчить, що 98,6 % вхідних даних відповідають заданій регресії і вказують на високий рівень адекватності оціненої моделі статистичним даним. У свою чергу, коефіцієнт детермінації по Україні R2 = 0,7642 демонструє, що лише 76,4 % вхідних даних відповідає заданій регресії, і теж вказує на високий рівень адекватності оціненої моделі статистичним даним. Тобто протягом наступних років більшою мірою очікується зростання поширеності тиреоїдитів по області, ніж по Україні.
Прогнозна модель поширеності гіпотиреозу (рис. 8) у Київській області визначила коефіцієнт детермінації R2 = 0,9818, який свідчить, що 98,2 % вхідних даних відповідають заданій регресії, і вказує на високий рівень адекватності оціненої моделі статистичним даним. Подібні результати отримані й при побудові моделі поширеності патології по Україні, де коефіцієнт детермінації становив R2 = 0,8934, який демонструє, що 89,3 % вхідних даних відповідає заданій регресії, і також вказує на високий рівень адекватності оціненої моделі статистичним даним. У зв’язку з чим можна очікувати зростання поширеності гіпотиреозу і по області, і по Україні.
При побудові прогнозної моделі поширеності гіпертиреозу (рис. 9) у Київській області коефіцієнт детермінації R2 = 0,9906 демонструє, що 99,1 % вхідних даних відповідає заданій регресії, і вказує на високий рівень адекватності оціненої моделі статистичним даним. Проте при побудові типової моделі по Україні коефіцієнт детермінації становив R2 = 0,7304, демонструючи, що лише 73 % вхідних даних відповідає заданій регресії, і вказує на високий рівень адекватності оціненої моделі статистичним даним. З огляду на це протягом наступних років очікується збільшення поширеності гіпертиреозу в основному по області, але не по Україні.
Обговорення
Аналіз стану здоров’я населення в період 2007–2017 рр. здійснювався відповідно до медичної статистичної звітності закладів охорони здоров’я, при його виконанні керувались наказом МОЗ України № 184 від 26.07.1999 «Про затвердження форм облікової статистичної документації, що використовується в стаціонарах лікувально-профілактичних закладів», наказом МОЗ України № 197 від 05.08.1999 «Про затвердження форм облікової статистичної документації, що використовується в закладах охорони здоров’я», наказом МОЗ України № 378 зі змінами від 10.07.2007 «Про затвердження форм звітності з питань охорони здоров’я та інструкцій щодо їхнього заповнення» (форма звітності № 12, № 20, № 47) і наказом МОЗ України від 17.06.2013 № 511 «Про затвердження змін до наказу Міністерства охорони здоров’я України від 10 липня 2007 року № 378».
Відповідно до вищевказаних нормативних документів при зборі статистичної інформації в рубриці «тиреоїдити» вказувалися всі можливі його види (гострий, підгострий, автоімунний, післяпологовий і хронічні специфічні). Те ж стосується і рубрики «гіпотиреоз», що об’єднувала вроджений гіпотиреоз і всі форми набутого, а також рубрики «гіпертиреоз» (80 % якого становлять дифузний токсичний зоб, вузловий токсичний зоб і гіпертиреоїдна фаза автоімунного тиреоїдиту).
У більшості випадків радіаційних техногенних аварій або інцидентів спостерігається опромінення осіб у середніх дозах (0,1–0,5 Гр), унаслідок чого ефекти дії іонізуючого випромінювання виникають поступово, що стає помітним лише через 10–15 років, коли такі наслідки реалізуються в більшості постраждалих осіб і продовжують реалізовуватися з тенденцією до подальшого прогресування в терміни після 30 років [7].
Лікарям первинної медичної допомоги й ендокринологам необхідно більше уваги приділяти заходам з виявлення ендо- та екзогенні факторів ризику розвитку захворювань ЩЗ та їх профілактики.
Висновки
Відзначається неухильне зростання неонкологічної тиреоїдної патології, а саме тиреоїдитів, гіпо- та гіпертиреозу, а також зміна структури даної патології протягом 2007–2017 років по Київській області. Так, за 2007–2017 роки частка тиреоїдитів зросла з 8,2 до 11,2 % (приріст +36,6 %), гіпотиреозу — з 3,1 до 4,6 % (приріст +48,45 %), гіпертиреозу — з 1,8 до 2,1 % (приріст +16,7 %). Що ж стосується загальноукраїнської структури, то на сьогодні тиреоїдити становлять 13,8 % від усієї тиреоїдної патології, гіпотиреоз — 7,5 %, гіпертиреоз — 4,1 %.
Аналіз прогностичних моделей поширеності тиреоїдитів, гіпо- та гіпертиреозу протягом наступних п’яти років дає підстави очікувати значного зростання даних нозологій у Київській області та Україні, але більше в Київській області. Подібний результат можливо пов’язаний із комплексною дією факторів ризику, особливо відділеного стохастичного ефекту після аварії на ЧАЕС та йодного дефіциту, які більшою мірою спостерігаються на території Київської області, ніж по Україні.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Кравченко В.І. Йодний дефіцит як причина високої розповсюдженості тиреоїдної патології серед населення регіонів, що постраждали після аварії на ЧАЕС // Журнал НАМН України. — 2016. — Т 22, № 2. — С. 222-229.
2. Tronko M., Brenner A.V., Bogdanova T. et al. Thyroid neoplasia risk is increased nearly 30 years after the Chernobyl accident // Int. J. Cancer. — 2017. — Vol. 141(8). — P. 1585-1588. doi: 10.1002/ijc.30857.
3. Zablotska L.B., Bogdanova T.I., Ron E. et al. A cohort study of thyroid cancer and other thyroid diseases after the Chornobyl accident: dose-response analysis of thyroid follicular adenomas detected during first screening in Ukraine (1998–2000) // Am. J. Epidemiol. — 2008. — Vol. 167(3). — P. 305-12.
4. Thomas G.A., Tronko M.D., Tsyb A.F., Tuttle R.M. What have we learnt from Chernobyl? What have we still to learn? // Clin. Oncol. (R. Coll. Radiol). — 2011. — Vol. 23(4). — P. 229-33.
5. Fuzik M.M., Prysyazhnyuk A.Y., Shibata Y. et al. Age and gender patterns of thyroid cancer incidence in Ukraine depending on thyroid radiation doses from radioactive iodine exposure after the Chornobyl NPP accident // Probl. Radiac. Med. Radiobiol. — 2013. — Vol. 18. — P. 144-55.
6. Taylor P.N., Albrecht D., Scholz A. et al. Global epidemiology of hyperthyroidism and hypothyroidism // Nat. Rev. Endocrinol. — 2018. — Vol. 14(5). — P. 301-316. doi: 10.1038/nrendo.2018.18.
7. Камiнський О.В., Копилова О.В., Афанасьєв Д.Є., Пронін О.В. Незлоякісна тиреоїдна та інша ендокринна патологія у дорослих і дітей, опромінених внаслідок аварії на ЧАЕС // Проблеми радіаційної медицини та радіобіології. — 2015. — Вип. 20. — C. 341-355.
8. Hanford Thyroid Disease Study Team. Thyroid neoplasia, autoimmune thyroiditis, and hypothyroidism in persons exposed to iodine 131 from the Hanford nuclear site / S. Davis, K.J. Kopecky, T.E. Hamilton, L. Onstad // JAMA. — 2004. — Vol. 292(21). — P. 2600-2613.
9. Thyroid examination in highly radiationexposed wor–kers after the Chernobyl accident / B.O. Boehm, M. Steinert, J.W. Diet–rich [et al.] // Endocrinol. — 2009. — Vol. 160, № 4. — P. 625-630
10. Thyroid autoantibodies and thyroid function in subjects exposed to Chernobyl fallout during childhood: evidence for a transient radiation induced elevation of serum thyroid antibo–dies without an increase in thyroid autoimmune disease / L. Agate, S. Mariotti, R. Elisei [et al.] // J. Clin. Endocrinol. Metab. — 2008. — Vol. 93 (7). — P. 2729-2736.
11. Эпидемиология неопухолевых эффектов ионизирующего облучения / В.А. Бузунов, Е.А. Пирогова, Л.И. Красникова [и др.] // Журн. НАМН України. — 2006. — Т. 12, № 1. — С. 174-184.
12. Аналіз діяльності ендокринологічної служби України у 2010 році та перспективи розвитку медичної допомоги хворим з ендокринною патологією / О.С. Ларін, В.І. Паньків, М.І. Селіваненко, О.О. Грачова // Міжнар. ендокр. журнал. — 2011. — № 3(35). — С. 10-18.

/280-1.jpg)
/281-1.jpg)
/282-1.jpg)