Пояснично-крестцовая радикулопатия — это один из наиболее тяжелых вариантов боли в спине, связанный с компрессией и/или ирритацией корешка спинномозгового нерва [1]. Боль при пояснично-крестцовой радикулопатии носит интенсивный и стойкий характер, сопровождается резким ограничением подвижности, значительно снижает трудоспособность больного и качество его жизни [2]. По данным американского Национального института здоровья (National Institute for Health), общие расходы на диагностику и лечение данной патологии достигают в среднем 25–28 млрд долларов в год, что сопоставимо с затратами, связанными с сердечно-сосудистыми и онкологическими заболеваниями. Уровень инвалидизации среди пациентов с пояснично-крестцовыми радикулопатиями составляет 4 человека на 10 тыс. населения, и этот показатель имеет тенденцию к росту [7].
Эпидемиология, факторы риска и причины пояснично-крестцовой радикулопатии
Согласно данным эпидемиологических исследований, проведенных в США и странах Европы, распространенность болей в спине пояснично-крестцовой локализации составляет 40–80 %. При этом в течение года пояснично-крестцовая радикулопатия отмечается у 1–10 % взрослого населения, а кумулятивная распространенность, отражающая вероятность заболеть в течение жизни, варьирует от 1,2 до 43 % [3]. Заболеваемость среди мужчин и женщин примерно одинакова, однако ее пик у мужчин приходится на возраст от 40 до 50 лет, а у женщин — от 50 до 60 лет.
Факторами риска для данной патологии являются определенные виды труда, связанные с тяжелыми физическими нагрузками, действием вибрации, длительным нахождением в вертикальном положении или наклоном вперед, избыточный вес, курение, высокий рост, отягощенный семейный анамнез, наличие тревожно-депрессивных расстройств и присутствие в анамнезе предшествующих эпизодов боли в пояснице [4, 5].
В подавляющем большинстве случаев (до 99 %) развитие пояснично-крестцовой радикулопатии обусловлено вертебральными причинами, среди которых первые позиции занимает грыжа межпозвоночного диска. У молодых пациентов в связи с более высоким внутридисковым давлением пульпозное ядро легче проникает между поврежденными волокнами фиброзного кольца, что обусловливает частое развитие дискогенной радикулопатии. У людей пожилого возраста радикулопатия нередко вызвана сдавлением корешка вследствие формирования остеофитов, гипертрофии суставных фасеток или связок. Другими вертебральными причинами, вызывающими пояснично-крестцовую радикулопатию, являются дегенеративные изменения в межпозвоночных суставах и узкий позвоночный канал [2, 8].
Значительно реже (менее 1 %) причинами могут быть врожденные аномалии (арахноидальные и синовиальные кисты, артериовенозные мальформации); эндокринные и метаболические расстройства (сахарный дабет, болезнь Педжета); воспалительные заболевания (васкулит, саркоидоз); инфекции (ВИЧ-инфекция, туберкулез, остеомиелит, опоясывающий герпес); опухоли (невринома корешков, опухоли позвонков) [6].
Патогенез болевого синдрома при пояснично-крестцовой радикулопатии
За последние годы представления о механизмах боли при поражении нервного корешка претерпели значительные изменения. Было установлено, что патофизиология боли в спине включает в себя комплекс ноцицептивных и нейропатических больгенерирующих механизмов, что привело к появлению термина «смешанный болевой синдром».
При ноцицептивной боли ее источником могут быть повреждения ноцицепторов самого межпозвоночного диска, окружающих его тканей и твердой мозговой оболочки. Повреждение диска инициирует иммунное воспаление, возникающее при контакте двух чужеродных тканей (диска и периневральной ткани), которые в норме не соприкасаются. Иммунные реакции запускают воспалительные изменения в компримированном корешке и спинномозговом ганглии, связанные с выделением клетками межпозвоночного диска фосфолипазы A2, оксида азота, простагландина E2, ФНО-α, интерлейкинов. Они локально воздействуют на нервные окончания в тканях и также участвуют в генерации болевых ощущений [2, 9]. Это ведет к ирритации нервных волокон, нарушению микроциркуляции, интра- и экстраневральному отеку, изменению нейрофизиологических характеристик корешка, аксональной дегенерации [2, 9].
Нейропатический компонент болевого синдрома связан с повреждением С-волокон корешка компрессией, интерневральным отеком, ишемией и воспалением. Может повреждаться как миелиновая оболочка волокна, так и собственно волокно. Также в настоящее время доказано участие в формировании боли ионных каналов мембран нервных волокон, благодаря которым генерируются и проводятся эктопические разряды, воспринимаемые мозгом как боль. Образование новых патологических синаптических связей (спрутинг-феномен) афферентных аксональных терминалей в заднем роге спинного мозга приводит к ошибочному восприятию неболевой информации как болевой, что является еще одним из возможных патологических механизмов. Доказано, что симпатическая вегетативная нервная система может участвовать в формировании нейропатической боли. Симпатические постганглионарные волокна образуют новые связи, благодаря чему происходит обмен информацией между симпатическими и соматосенсорными афферентами, и активация симпатических постганглионарных волокон приводит к возбуждению ноцицепторов. Действительно, в эксперименте на моделях боли у животных показано наличие редукции количества ГАМК-содержащих нейронов в спинном мозге и повышение глутаматергической нейротрансмиссии [3].
Кроме того, существенная роль в развитии и хронизации болевого синдрома при пояснично-крестцовой радикулопатии отводится психогенным и социальным факторам [10].
Считается, что структурные повреждения в позвоночнике играют роль триггера, или запускающего фактора, в дальнейшем же хроническая боль персистирует при доминирующей роли нейропатических механизмов патогенеза (нейропластичности) и психосоциальных факторов, а не морфологических изменений в структурах позвоночника [11].
Клиническая картина пояснично-крестцовой радикулопатии
Клиническая картина пояснично-крестцовой радикулопатии состоит из вертебральных симптомов (изменение статики и динамики поясничного отдела позвоночника) и корешковых нарушений (двигательные, чувствительные и вегетативно-трофические нарушения) [12, 13]. При этом основной жалобой является боль: острая, подострая или хроническая. При острой или подострой боли больше выражен ноцицептивный компонент, проявляющийся локальными ноющими, тянущими, пульсирующими болями в пояснично-крестцовой области без иррадиации. При хронической боли — нейропатический компонент, что характеризуется прострелами, иррадиацией боли по корешку, жгучими болями в стопе, симптомом Ласега [9].
Отмечается выраженное напряжение паравертебральных мышц, уменьшающееся в положении лежа. При осмотре спина часто фиксирована в слегка согнутом положении; нередко выявляется сколиоз, усиливающийся при наклоне вперед и пропадающий в положении лежа, что обусловлено сокращением квадратной мышцы поясницы. При латеральной грыже сколиоз направлен в здоровую сторону, при парамедианной — в больную. Наклон кпереди резко ограничен и осуществляется лишь за счет тазобедренного сустава, также резко ограничен и наклон в больную сторону [14].
Имеет место нарушение болевой, температурной и вибрационной чувствительности в соответствующем дерматоме, что проявляется парестезиями, гипер- и гипалгиями, аллодинией и гиперпатией. Также при данной патологии определяется снижение или выпадение коленного и ахиллова сухожильных рефлексов, замыкающихся через соответствующий сегмент спинного мозга. Типично наличие симптомов натяжения, прежде всего симптомов Ласега, Бехтерева, Вассермана, Мацкевича, Амосса [16].
Большую диагностическую ценность представляют двигательные расстройства, выражающиеся в парезах определенных мышечных групп, иннервируемых данным корешком. Например, слабость длинного разгибателя большого пальца чаще всего характерна для сдавления корешка L5, а слабость икроножной мышцы — корешка S1. При парезе разгибателей стопы больные испытывают затруднения при попытке пройтись на пятках, при парезе икроножных мышц или сгибателей стопы — при ходьбе на цыпочках и по ступенькам. Острый двусторонний корешковый синдром (синдром конского хвоста) возникает редко, обычно вследствие массивной срединной (центральной) грыжи нижнепоясничного диска. Синдром проявляется быстро нарастающими двусторонними асимметричными болями в ногах, онемением и гипестезией промежности, нижним вялым парапарезом, задержкой мочеиспускания, недержанием кала [15].
Пояснично-крестцовая радикулопатия часто сопровождается рядом вегетативных расстройств. Их источником является раздражение многочисленных афферентных сосудодвигательных волокон и рефлекторный спазм сосудов под влиянием болевых ощущений. Они носят симпаталгический характер и проявляются жгучими, колющими, зудящими болями, усиливающимися при перемене погоды, охлаждении ног. К вегетативным расстройствам также относятся симптомы трофического характера — цианоз, нарушение потоотделения, сухость и шелушение кожи. Они носят зональный характер и соответствуют пораженным узлам. Вазомоторные нарушения проявляются в виде зябкости конечности, понижения температуры кожи, спазма и, изредка, исчезновения пульса [15, 17].
При хронической боли с преобладанием нейропатического компонента у пациентов с пояснично-крестцовой радикулопатией нередко отмечается повышение уровня реактивной и личностной тревожности, депрессии и нарушений сна. Это свидетельствует о тесной связи нейропатического компонента боли с нарушениями в эмоционально-аффективной сфере, что целесообразно учитывать в терапии [19].
Фармакотерапия боли при пояснично-крестцовой радикулопатии: прегабалин — препарат первой линии в лечении данной патологии
Традиционно для лечения боли в спине большинство врачей используют нестероидные противовоспалительные препараты (НПВП), которые хорошо купируют ноцицептивную боль, однако являются неэффективными при нейропатической боли, возникающей при радикулопатиях. Неверный выбор тактики лечения у больных с пояснично-крестцовыми радикулопатиями способствует снижению его эффективности и существенному увеличению продолжительности [18]. Результаты недавних систематических обзоров свидетельствуют, что среди используемых для лечения нейропатической боли антидепрессантов, опиоидов и антиконвульсантов наиболее благоприятным соотношением эффективность/переносимость обладают прегабалин и габапентин, что делает их в настоящее время препаратами первого выбора для лечения боли с нейропатическим компонентом [20].
Это отражено в различных международных рекомендациях по ведению пациентов [21, 22], страдающих нейропатической болью: Международной ассоциации по изучению боли (IASP, 2010), Европейской федерации неврологических обществ (EFNS, 2010), в рекомендациях экспертов Средневосточного региона (MER, 2010), экспертов франкоговорящих стран Магриба (FAR, 2011), Канадского общества боли (СPS,2007), экспертов Французского общества по изучению боли (French, 2010) и экспертов Датского центра проблем боли (Danish, 2010), Национального института повышения квалификации врачей Великобритании (NICE, 2013), которые также рекомендуют в качестве препаратов первой линии антиконвульсанты: прегабалин и габапентин.
Прегабалин — современный антиконвульсант, зарекомендовавший себя как эффективный препарат для лечения любой нейропатической боли, фибромиалгии, тревоги и судорожного синдрома. Он является аналогом γ-аминомасляной кислоты с высокой селективностью в отношении α-2-дельта-субъединицы потенциалзависимого кальциевого канала нейрона. Селективно связываясь с 2-субъединицей кальциевых каналов, он тормозит высвобождение возбуждающих нейромедиаторов и тем самым блокирует передачу болевых импульсов на уровне задних рогов и на более высоких уровнях ЦНС. Поэтому применение прегабалина может препятствовать развитию центральной сенситизации и формированию «болевой памяти», которые поддерживают болевой синдром, и тем самым способствует его регрессу [23].
В рандомизированном плацебо-контролируемом исследовании, проведенном R. Baron et al. (2010), оценивалась клиническая эффективность и безопасность прегабалина в сравнении с плацебо в лечении 364 пациентов с пояснично-крестцовой радикулопатией, из них 79,7 % — с протрузией межпозвоночного диска. В ходе исследования 36,8 % пациентов получали НПВП, 13,4 % — опиоиды, 21,4 % — парацетамол. Прегабалин назначался в дозе 150–600 мг/сут 182 пациентам, остальные 182 получали плацебо.
Общая продолжительность исследования составила 77 дней. Динамика состояния оценивалась по степени выраженности болевого синдрома на 28-й день лечения и в конце исследования — на основании выраженности диссомнических и тревожно-депрессивных расстройств, ассоциированных с болевым синдромом.
Исследование продемонстрировало несомненное преимущество в группе пациентов, получающих прегабалин. Уже на 28-й день лечения пациенты отметили значительное уменьшение боли, а на 77-й день — достоверное уменьшение выраженности расстройств, ассоциированных с болевым синдромом: нарушений сна, тревоги и депрессивных расстройств (рис. 1) [24].
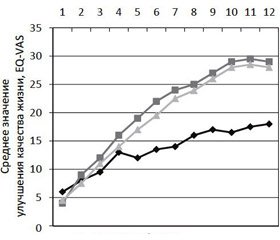
В условиях реальной клинической практики (real world) было проведено исследование M. Saldana et al. (2010), в котором оценивалась эффективность прегабалина у пациентов с поясничной и шейной радикулопатией. Продолжительность исследования составила 12 нед., оценка динамики состояния производилась на каждый 7-й день.
Было показано, что уменьшение боли более чем в 2 раза наблюдалось у 63 % пациентов, получавших монотерапию прегабалином, и у 56 % больных, получавших прегабалин как дополнение к традиционной терапии, включавшей НПВП, габапентин, транквилизаторы, амитриптилин и фентанил. У этих пациентов отмечалось улучшение качества жизни, включая самообслуживание и повседневную активность (рис. 2).
Кроме того, прегабалин продемонстрировал не только высокую анальгетическую активность, но и эффективность в отношении сопутствующих аффективных расстройств и инсомнии у пациентов с болевым синдромом при радикулопатии [25].
В проспективном исследовании, проведенном в 33 клинических центрах Японии, оценивали преимущества стандартной терапии с включением и без включения прегабалина у 331 пациента с хронической болью в нижней части спины (ХБНС) в различных клинических условиях [26]. В исследование были включены пациенты старше 18 лет с ХБНС, которые на протяжении 8 нед. получали стандартное лечение (традиционные анальгетики) или прегабалин в гибкой дозировке — до 300 мг/сут (в качестве монотерапии или в дополнение к стандартному лечению). Выбор варианта терапии осуществлял лечащий врач.
Первичной конечной точкой было изменение оценки по шкале связанных с болью нарушений сна (PRSIS) после 8 нед. лечения, позволяющей оценить влияние боли на сон. Вторичные конечные точки включали изменение боли по числовой рейтинговой шкале (ЧРШ) и функции по опроснику RMDQ через 4 и 8 нед., позволяющему оценить функциональные возможности пациента с ХБНС за последние 24 часа.
Результаты исследования позволили выявить, что оценка PRSIS была значительно лучше в группе прегабалина после 4 и 8 нед. лечения. По сравнению со стандартной терапией прегабалин обеспечивал достоверное уменьшение боли через 4 и 8 нед.; кроме того, значительно больше пациентов в группе прегабалина достигли клинически значимого уменьшения боли (39,2 vs 20,0 %; р = 0,002). Достоверные преимущества прегабалина также наблюдались в отношении функциональных возможностей. При этом врачи и пациенты высоко оценили общую эффективность препарата и его хорошую переносимость: серьезные побочные эффекты не были зарегистрированы ни у одного пациента.
В исследовании Ф.А. Хабирова и соавт. (2008) изу–чалась эффективность прегабалина в лечении пациентов с хронической поясничной болью, ассоциированной с вертеброгенными пояснично-крестцовыми радикулопатиями. В нем приняли участие 180 пациентов с данной патологией в возрасте 28–69 лет, случайным методом разделенные на 2 равные группы [27].
Пациенты 1-й группы помимо базисной терапии получали прегабалин в дозе 300 мг/сут; 2-й — только базисную терапию. Базисная терапия включала соблюдение рационального нейроортопедического режима, назначение нестероидных противовоспалительных средств (диклофенак в стандартных дозах), сосудистых препаратов (эуфиллин внутривенно капельно в стандартных дозах), физиотерапию (СМТ), лечебную физкультуру и массаж. Выраженность болей оценивали с помощью визуальной аналоговой шкалы (ВАШ), а для более подробной характеристики болевого синдрома использовали опросник Мак-Гилла и DW-опросник.
На момент исследования клиническая картина заболевания у всех больных была однотипной и складывалась из вертебрального, экстравертебрального и радикулярного синдромов. Признаки радикулопатии L5 были выявлены у 41 % пациентов, S1 — у 45 %, L5 и S1 — у 14 %. Выраженность болевого синдрома по ВАШ и Мак-Гилловскому опроснику в группах была сопоставимой, что можно сказать и о частоте позитивных и негативных симптомов нейропатической боли по опроснику DN4.
Через 6 недель, после проведенного курса лечения, в обеих группах наблюдалась положительная динамика как по субъективным, так и по объективным показателям. О субъективном улучшении в 1-й группе сообщили 90 % пациентов, о значительном улучшении — 55 %, тогда как во 2-й группе — только 69 и 12 % соответственно.
Оценки по ВАШ и шкалам Мак-Гилловского опросника также снизились в обеих группах, но в наибольшей степени — в группе пациентов, получающих прегабалин. В этой же группе в большей степени уменьшилась частота позитивных и негативных симптомов нейропатической боли, особенно дизестезии и аллодинии (рис. 3, 4).
Отмечалась хорошая переносимость лечения прегабалином: лишь у 3 пациентов возникло легкое головокружение, не требующее отмены препарата.
Для определения эффективной средней суточной дозы прегабалина при нейропатической боли также были проведены рандомизированные клинические исследования. Они показали, что эффективный терапевтический диапазон препарата колеблется от 150 до 600 мг/сут [26]. Однако в ряде исследований, проведенных в условиях реальной клинической практики, была продемонстрирована высокая анальгетическая активность прегабалина и в более низких суточных дозах [28]. Например, при пояснично-крестцовой и шейной радикулопатии требовалось около 190 мг прегабалина, при постгерпетической невралгии и диабетической полиневропатии — почти в 2 раза больше [26]. Поэтому в настоящее время наиболее эффективным и безопасным представляется индивидуальный подбор дозы прегабалина. Обычно начальная (стартовая) суточная доза составляет 150 мг/сут (75 мг 2 р/д, утром и вечером). Через 3–7 дней от старта осуществляется переход на оптимальную суточную дозу 300 мг/сут (150 мг 2 р/д); при необходимости через 10–14 дней возможно повышение дозы прегабалина до максимальной — 600 мг/сут (300 мг 2 р/д).
Таким образом, в настоящее время существуют свидетельства того, что монотерапия прегабалином и его комбинация с НПВП эффективны для лечения пациентов с пояснично-крестцовой радикулопатией. Включение прегабалина в схему лечения больных с данной патологией не только способствует более эффективному купированию боли, но и уменьшает симптомы тревоги и инсомнии, часто сопутствующие хронической боли.
Одним из представителей прегабалина на рынке Украины является препарат отечественного производства Прегадол (ПАО НПЦ «Борщаговский ХФЗ»), который выпускается в дозировках 75 и 150 мг. Преимуществом данного препарата является доступная для украинского потребителя цена при условии высокого качества, которое гарантируется производством в соответствии с требованиями стандартов GMP.
Подготовила Татьяна Чистик
Список литературы
1. Argoff C., Wheeler A., Backonja M. Spinal and radicular pain syndromes. — Philadelphia, WB Saunders: Neurologic Clinics, 1998. — 833-45.
2. Подчуфарова Е.В. Боль в пояснично-крестцовой области: диагностика и лечение // РМЖ. — 2004. — № 10. — C. 581-584.
3. Воробьева О. Консервативное лечение пояснично-крестцовой радикулярной боли // Врач. — 2014. — № 9. — С. 8-11.
4. Skouen J.S., Brisby H., Otani K. et al. Protein markers in cerebrospinal fluid in experimental nerve root injury // Spine. — 1999. — 24. — 2195-200.
5. Goldberg M.S., Scott S.C., Mayo N.E. A review of the association between cigarette smoking and the development of non specific back pain and related outcomes // Spine. — 2000. — 25. — 995-1014.
6. Tarulli A.W. Lumbosacral radiculopathy // Neurol. Clin. — 2007. — 25 (2). — 387-405.
7. Хабиров Ф.А. Клиническая неврология позвоночника. — Казань, 2003. — С. 147.
8. Левин О.С. Современные подходы к диагностике и лечению боли в спине. — М., 2006.
9. Данилов А.Б. Фармакотерапия нейропатической боли в спине // Consilium medicum. — 2011. — № 1.
10. Gatchel R.J., Gardea M.A. Lower back pain: psychosocial issues. Their importance in predicting disability, response to treatment and search for compensation // Neurologic clinics. — 1999. — 17. — 149-66.
11. Birklein F. Mechanism-based treatment principles of neuropathic pain // Fortschr. Neurol. Psychiatr. — 2002. — 70 (2). — 88-94.
12. Косарев В.В., Бабанов С.А. Профессиональные болезни. — М.: ГЭОТАР-Медиа, 2010. — 368 с.
13. Мухин Н.А., Косарев В.В., Бабанов С.А., Фомин В.В. Профессиональные болезни. — М.: ГЭОТАР-Медиа, 2013. — 496 с.
14. Rathwell J. Rational use of interventional modalities for the treatment of pain of spinal origin // Pain. — 2008-Updated review. — Seattle: IASP press, 2008. — P. 329-338.
15. Вейн A.M., Власов Н.А. Патогенез вегетативных нарушений при остеохондрозе позвоночника // Проблемы патологии позвоночника. — М., 1972. — С. 56-62.
16. Попелянский Я.Ю. Ортопедическая неврология (вертеброневрология): руководство для врачей. — М.: МЕДпресс-информ, 2011.
17. Johnson E.W., Fletcher F.R. Lumbosacral radiculopathy: review of 100 consecutive cases // Arch. Phys. Med. Rehabil. — 1981. — Vol. 62, № 7. — P. 321-323.
18. Tolle T., Dukes E., Sadosky A. Patient burden of trigeminal neuralgia: results from a cross-sectional survey of health state impairment and treatment patterns in six European countries // Pain Pract. — 2006. — Vol. 6 (3). — P. 153-160.
19. http: //www.dissercat.com/content/kliniko-fiziologicheskii-analiz-bolevogo-sindroma-pri-poyasnichno-kresttsovoi-radikulo–patii#ixzz58nRjlZzt.
20. Finnerup N.B., Otto M., McQuay H.J. et al. Algorithm for neuropathic pain treatment — an evidence based proposal // Pain. — 2005. — Vol. 118 (3). — P. 289-305.
21. Clinical practice guidelines for management of neuropathic pain: expert panel recommendations for South Africa / Chetty S., Baalbergen E., Bhigjee A.I. et al. // S. Afr. Med. J. — 2012. — № 102. — P. 312-325.
22. Hall G.C., Morant S.V., Carrol D. et al. An observational descriptive study of the epidemiology and treatment of neuropathic pain in a UK general population // BMC Family Practice. — 2013. 14. — 28.
23. Амелин А.В. Прегабалин в лечении спондилогенной радикулопатии // Русский медицинский журнал. — 2013. — № 10.
24. Baron R. et al. // Pain. — 2010. — 150. — 420-427.
25. Saldana M.T., Navarro A., Perez C. et al. Patient-reported-outcomes in subjects with painful lumbar or cervical radiculopathy treated with pregabalin: evidence from medical practice in primary care settings // Rheumatol. Int. — 2010. — Vol. 30 (8). — P. 1005-1015.
26. Taguchi T. et al. // Pain Res. — 2015, Aug 5. — 8. — 487-497.
27. Хабиров Ф.А., Есин Р.Г., Кочергина О.С., Хайбуллин Т.И., Ахметова Г.И., Васильева М.А., Еникеева Г.И., Исмагилова А.А., Каменев В.М., Хабирова Ю.Ф., Хузяшева Э.И. Прегабалин при лечении вертеброгенной корешковой боли // Consilium medicum [приложение]. Педиатрия. — 2008. — № 1.
28. Gore M., Dukes E., Rowbotham D.J. et al. Clinical characteristics and pain management among patients with painful peripheral neuropathic disorders in general practice settings // Eur. J. Pain. — 2007. — Vol. 11 (6). — P. 652-664.

/107-1.jpg)
/108-1.jpg)
/109-1.jpg)
/110-1.jpg)