Резюме
Актуальність. Дисметаболічні нефропатії (ДН) сприяють розвитку сечокам'яної хвороби у дітей, виникненню інфекції сечовидільної системи та розвитку вторинного пієлонефриту, тубулоінтерстиціальних змін в нирках. Мета. Аналіз частоти та структури ДН як фактора ризику формування пієлонефриту у дітей. Матеріали та методи. Проведено аналіз 297 випадків у дітей із дисметаболічними нефропатіями. Всім дітям було здійснено загальноклінічне обстеження, ультразвукову діагностику сечовидільної системи, лабораторне обстеження. Результати. Спостерігалося значне переважання чисельності дівчаток (72,6 %) у порівнянні з хлопчиками (27,4 %). У 88,1 % дітей переважали оксалатні нефропатії, що реєструвалися ізольовано. Значно рідше зустрічалися фосфатні й уратні ДН, як ізольовано, так і в поєднанні з оксалатними нефропатіями. Звертало на себе увагу збільшення чисельності дітей із ДН з віком. Питома вага оксалатних, фосфатних і уратних ДН з віком у дітей суттєво не змінювалася та була приблизно однаковою в усіх вікових групах. У 73 % випадків ДН поєднувалися з інфекційно-запальними захворюваннями сечовидільної системи. Так, більше ніж дві третини дітей (68,9 %) мали пієлонефрит. У половини дітей раннього віку відзначалося поєднання ДН з гострим пієлонефритом. Поступово з віком питома вага гострого пієлонефриту зменшувалася та кількість випадків хронічного пієлонефриту (в групі хворих віком 11–17 років він реєструвався у 58,3 % дітей) збільшувалася. Досліджено поширення ДН серед дітей Дніпропетровської області у зв’язку з місцем проживання. Висновки. Серед дитячої популяції відзначається висока частота ДН, серед яких переважають ізольовані оксалатно-кальцієві нефропатії. Ризик розвитку ДН зростає пропорційно віку дитини. Виявлення ДН у дітей перших років життя, особливо у дівчаток, повинне розглядатись як фактор ризику інфекційно-запальних захворювань сечовидільної системи. Найчастіше ДН реєструються у великих промислових центрах області, що є екологічно забрудненими.
Актуальность. Дисметаболические нефропатии (ДН) способствуют развитию мочекаменной болезни у детей, возникновению инфекции мочевыделительной системы и развитию вторичного пиелонефрита, тубулоинтерстициальных изменений в почках. Цель. Анализ частоты и структуры ДН как фактора риска формирования пиелонефрита у детей. Материалы и методы. Проведен анализ 297 случаев у детей с ДН. Все дети прошли общеклиническое обследование, ультразвуковую диагностику мочевыделительной системы, лабораторное обследование. Результаты. Наблюдалось значительное превышение численности девочек (72,6 %) по сравнению с мальчиками (27,4 %). В структуре нефропатий преобладали оксалатные нефропатии, которые регистрировались изолированно у 88,1 % всех детей. Значительно реже встречались фосфатные и уратные ДН, как изолированно, так и в сочетании с оксалатными нефропатиями. Обращало на себя внимание увеличение числа детей с ДН с возрастом. Удельный вес оксалатных, фосфатных и уратных ДН с возрастом у детей существенно не менялся и был примерно одинаковым во всех возрастных группах. В 73 % случаев ДН сочетались с инфекционно-воспалительными заболеваниями мочевыделительной системы. Так, более чем две трети детей (68,9 %) имели пиелонефрит. У половины детей раннего возраста отмечалось сочетание ДН с острым пиелонефритом. Постепенно с возрастом удельный вес острого пиелонефрита уменьшался и увеличивалось количество случаев хронического пиелонефрита (в группе детей в возрасте 11–17 лет он регистрировался у 58,3 %). Исследовано распространение ДН среди детей Днепропетровской области в связи с местом проживания. Выводы. В детской популяции отмечается высокая частота встречаемости ДН с преобладанием изолированных оксалатно-кальциевых нефропатий. Выявление ДН у детей первых лет жизни, особенно у девочек, должно рассматриваться как фактор риска инфекционно-воспалительных заболеваний мочевыделительной системы. Чаще ДН регистрируются в крупных промышленных экологически загрязненных центрах области.
Background. Dysmetabolic nephropathies contribute to the development of urinary stone disease in children, the emergence of an infection of the urinary system, secondary pyelonephritis and formation of tubulo-interstitial changes in the kidneys. The main purpose of the research was to analyze the incidence and structure of dysmetabolic nephropathies as a risk factor of pyelonephritis formation in children in the Dnipropetrovsk region. Materials and methods. The study included analysis of 297 cases of dysmetabolic nephropathies in children. All the patients underwent general clinical examination, ultrasound examination of the urinary system and laboratory examination. Results. There was a significant prevalence of girls (72.6 %) compared with boys (27.4 %). Furthermore, oxalate dominated in the structure of nephropathies with the recorded isolation in 88.1 % of all the children. Oppositely, phosphate and urate dysmetabolic nephropathies occurred significantly less frequently, both alone and in combination with oxalate nephropathies. An increase in the number of children with dysmetabolic nephropathy regarding to the age was evident. However, the specific gravity of oxalate, phosphate and urate dysmetabolic nephropathy with the age did not change significantly and was approximately the same in all age groups. In 73 % of cases, dysmetabolic nephropathies were associated with infectious and inflammatory diseases of the urinary system. Consequently, more than two thirds of children (68.9 %) had pyelonephritis. There was a combination of dysmetabolic nephropathy with acute pyelonephritis in a half of children of early age. The specific gravity of acute pyelonephritis decreased and the number of chronic pyelonephritis increased gradually depending on the age (for example, more than half of children (58.3 %) the group of 11–17 years had chronic pyelonephritis in). There was also the correlation between the prevalence of dysmetabolic nephropathy among children of the Dnipropetrovsk region and their residence. Conclusions. There is a high incidence of dysmetabolic nephropathies with the predominance of isolated oxalate-calcium ones in children population. Dysmetabolic nephropathy in children of the first years of life, especially in girls, is a risk factor of infectious and inflammatory diseases of the urinary system. In addition, the detection of dysmetabolic nephropathies is more frequent in large industrial ecologically polluted centers of the region.
Вступ
Останніми десятиріччями у структурі патології дитячого віку спостерігається збільшення частоти дисметаболічних нефропатій (ДН), що пов’язано зі зростанням впливу несприятливих факторів навколишнього середовища на населення, яке мешкає в екологічно забруднених регіонах [1–5]. ДН — це велика група нефропатій із різною етіологією та патогенезом, об’єднаних тим, що їх розвиток пов’язаний із порушеннями обміну речовин, що призводять до появи кристалічного осаду в сечі та, як наслідок цього, до ушкодження ниркових структур сечовидільної системи [2]. Патологія обміну призводить до змін функціонального стану нирок або до структурних зрушень на рівні різних елементів нефрону [3].
З одного боку, ДН сприяють розвитку та поширенню сечокам’яної хвороби в дітей, захворюваність на яку в усьому світі протягом декількох десятиріч збільшується [6–11]. З іншого боку, наявність кристалурії сприяє виникненню інфекції сечовидільної системи та розвитку вторинного пієлонефриту, тубулоінтерстиціальних змін у нирках [8, 11, 12]. Інфекції сечової системи, серед яких за тяжкістю перше місце посідає пієлонефрит, є однією з найбільш поширених і серйозних бактеріальних інфекцій, з якими зустрічаються педіатри та лікарі первинної медичної допомоги [14–16]. Серед причин виникнення ДН — наявність нестабільності клітинних мембран, що може бути як генетично детермінованою аномалією конституції (сімейна нестабільність цитомембран), так і набутою в процесі зростання та розвитку дитини [2–5]. Інфекція сечових шляхів є важливим фактором кристалоутворення, особливо це стосується мікроорганізмів, які продукують уреазу і здатні розщеплювати сечовину [13]. Серед екзогенних чинників у збільшенні поширеності ДН вирішальне значення мають техногенне забруднення навколишнього середовища, підвищення мінералізації води, надходження до організму людини великої кількості ксенобіотиків, дефіцит вітамінів [2, 4–8, 10, 17]. Причинно-значущі фактори призводять до дестабілізації ліпідної фракції цитоплазматичних мембран нирок, глибоких порушень їхньої структури та функції, сприяють збільшеному утворенню продуктів перекисного окислення ліпідів. При цьому морфологічно виявляють виражену деструкцію щіткових облямівок проксимальних і дистальних канальців, заповнення просвітів канальців кристалами, виражену лімфогістіоцитарну інфільтрацію інтерстицію [2, 3].
Сформовані ДН сприяють фіксації мікроорганізмів в тубулоінтерстиційній тканині нирок і можуть підсилювати формування кристалів, викликаючи розвиток пієлонефриту [3, 9, 12, 16]. При цьому проблема ранньої діагностики метаболічних порушень і пов’язаних із ними нефропатій залишається однією з актуальних у педіатрії та дитячій нефрології [1, 3–5, 9, 17].
Метою нашої роботи було проведення аналізу частоти та структури ДН як фактора ризику формування пієлонефриту у дітей.
Матеріали та методи
Нами було проведено аналіз 297 випадків у дітей із ДН, які перебували на стаціонарному обстеженні та лікуванні у відділенні нефрології клінічного закладу «Дніпропетровська обласна дитяча клінічна лікарня ДОР» у 2012–2017 роках.
Усім дітям проведено загальноклінічне обстеження, ультразвукову діагностику (УЗД) сечовидільної системи, лабораторне обстеження. Для визначення наявності в дитини ДН використовували критерії Д.Д. Іванова, О.М. Коржа: документоване порушення обміну речовин із надлишком солей у сечі, виявлення ехопозитивних включень у мисках нирок за даними УЗД і наявність сечового синдрому [17].
Лабораторне обстеження включало загальноклінічні обстеження, аналіз сечі за Нечипоренком і Зимницьким, посів сечі, а також дослідження транспорту солей, що дало можливість установити тип кристалурії. Для визначення типу ДН використовували лабораторні діагностичні критерії І.В. Багдасарової та співавт. [5]. Оксалатну нефропатію діагностували у випадку нейтральної кислотності сечі або зміщення її в слабокислу сторону (рН 5,0–7,0), підвищення рівня оксалатів у добовому аналізі сечі понад 1 мг/кг, кальцію — понад 4 мг/кг/добу, кальцію в сироватці крові — понад 2,68 ммоль/л. Уратну нефропатію діагностували у випадку рН нижче 5,0 в добовому аналізі сечі, підвищення рівня сечової кислоти в крові понад 0,3 ммоль/л, у сечі — понад 4,0 ммоль/л/добу (або 35 мг/кг/добу). Фосфатну нефропатію діагностували у випадку лужної кислотності (рН > 7,0) сечі в добовому аналізі, підвищення рівня фосфору в сироватці крові понад 1,78 ммоль/л, у сечі — понад 33 ммоль/л/добу (або понад 4,0 мг/добу).
Статистичну обробку матеріалу здійснювали на персональній електронній обчислювальній машині за допомогою пакета програм Exсel 7.0.
Результати та обговорення
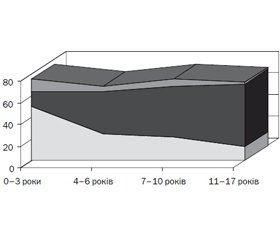
Для аналізу вікових і статевих особливостей формування ДН діти були розподілені на вікові групи: 0–3 роки — 36 дітей (11 хлопчиків, 25 дівчаток); 4–6 років — 41 дитина (9 хлопчиків, 32 дівчинки); 7–10 років — 76 дітей (11 хлопчиків, 65 дівчаток); 11–17 років — 144 дитини (50 хлопчиків, 94 дівчинки). Серед загальної кількості дітей із ДН спостерігалось значне перевищення чисельності дівчаток (72,6 %) у порівнянні з хлопчиками (27,4 %) (р > 0,001). Це було пов’язано з тим, що в більшості випадків діти надходили до стаціонару на етапі нашарування інфекції в нирках або сечовидільній системі при ДН, коли остання виявлялась як фонова патологія. При цьому дівчатка хворіли на пієлонефрит у 3–5 разів частіше, ніж хлопчики. Дівчатка, які мали клініко-лабораторні ознаки вульвовагініту або пієлонефриту, підлягали більш ретельному обстеженню та диспансерному спостереженню з повторними аналізами сечі та УЗД нирок. Досить часто ДН у них виявлялася на догоспітальному етапі (рис. 1).
/86-1.jpg)
За результатами проведеного аналізу в структурі нефропатій переважали оксалатні нефропатії, що реєструвались ізольовано у 88,1 % всіх дітей, що збігається з даними інших дослідників [16, 18]. Значно рідше зустрічались фосфатні та уратні ДН, як ізольовано, так і в поєднанні з оксалатними нефропатіями, без вірогідної різниці залежно від віку (рис. 2).
Звертало на себе увагу збільшення чисельності дітей із ДН з віком. Так, у групі дітей віком до 3 років таких було 36 (12,2 %), у той час як у групі пацієнтів віком 7–10 років — 76 (25,7 %) (р < 0,05). У дітей віком 11–17 років випадків ДН було найбільше — 144 (48,6 %) (р < 0,001). Питома вага оксалатних, фосфатних і уратних ДН із віком дітей істотно не змінювалась і була приблизно однаковою в усіх вікових групах (р > 0,1).
Ізольовані ДН були виявлені тільки у 27 % дітей, в інших випадках реєструвалося поєднання ДН з інфекційно-запальними захворюваннями сечовидільної системи. Так, більше ніж дві третини дітей (68,9 %) під час обстеження вже мали пієлонефрит.
Слід відзначити, що в різні вікові періоди поєднання ДН з іншими захворюваннями нирок відрізнялося. Так, у половини дітей раннього віку відзначалось поєднання ДН із гострим пієлонефритом (ГПН), що було найчастішим у порівнянні з іншими віковими групами (р < 0,01). Поступово з віком питома вага ГПН на тлі ДН зменшувалась, становлячи в групі дітей віком 4–6 років вже четверту частину — 24,4 %, а в групі дітей віком 11–16 років — лише 12,5 % всіх випадків. Навпаки, з віком збільшувалась кількість випадків хронічного пієлонефриту (ХПН), що було закономірним. Так, у дітей віком 0–3 роки ХПН реєструвався рідко і становив 13,9 % випадків, у дітей віком 4–6 та 7–10 років його частота поступово збільшувалася. У старшій групі пацієнтів ХПН реєструвався більше ніж у половини (58,3 %) дітей (р < 0,001) у порівнянні з групою дітей раннього віку (рис. 3).
/87-2.jpg)
Поєднання ДН з інфекцією сечовидільних шляхів частіше реєструвалось у дітей раннього віку (11,1 %) і рідко — в інших вікових групах (р > 0,1). Діти з таким поєднанням, особливо дівчатка, завдяки анатомо-фізіологічними особливостям жіночого організму та високій частоті висхідної інфекції, розглядалися як група ризику щодо розвитку пієлонефриту в подальшому [7, 13].
За даними проведеного аналізу, у кожної п’ятої дівчинки з ДН реєструвався вульвовагініт — дещо частіше у дітей раннього віку (28 %), рідше — в старшій шкільній групі — 16 % (р > 0,05). Наявність такого поєднання теж була несприятливою щодо формування подальшої патології з боку сечовидільної системи, що потребувало проведення відповідних профілактичних заходів.
За літературними даними, для оксалатних нефропатій характерним є поєднання з проявами дисплазії сполучної тканини різних органів і систем, зокрема з патологічною рухливістю нирок. Відповідно до результатів проведеного нами аналізу, нефроптоз як прояв патологічної рухливості нирок реєструвався у 11,2 % дітей, рідше зустрічались аномалії розвитку нирок — 7,4 % випадків. Серед аномалій розвитку переважали подвоєння чашково-мискового апарату та сечоводів.
Як свідчать результати проведеного відкритого дослідження з вивчення клініко-епідеміологічних характеристик сечокам’яної хвороби в Україні, до якого ввійшли 7587 жителів 24 областей, 41 міста віком від 15 років, Дніпропетровська область є ендемічною щодо сечокам’яної хвороби і перебуває на другому місці після Київської, випереджаючи Одеську, Львівську, Запорізьку, Харківську області, у яких сечокам’яна хвороба реєструється найчастіше [18]. Встановлено, що найчастіше сечокам’яна хвороба реєструвалася в районах, багатих на поліметалічні руди, кам’яне вугілля, залізну та марганцеву руду.
Ми дослідили поширення ДН серед дітей Дніпропетровської області у зв’язку з місцем проживання. Виявилось, що 54,4 % таких дітей постійно мешкали в містах, а 45,6 % — в сільських районах Дніпропетровської області. Серед міських дітей із ДН близько третини (30,3 %) були мешканцями м. Дніпра. Крім того, міські діти з ДН, зазвичай, мешкали в інших промислових містах області з розвинутою тяжкою та гірничо-рудною промисловістю: Кам’янському — 11,8 %, Павлограді — 11,2 %, Верхньодніпровську — 8,1 %, Марганцю — 6,2 %, Жовтих Водах та Нікополі — по 5 % випадків.
Серед сільських мешканців також переважали діти з Дніпропетровського району — 25,9 % випадків, дещо менша кількість дітей з ДН були мешканцями Новомосковського району — 10,4 %. В інших районах області частота випадків ДН у дітей була низькою та приблизно однаковою. Отримані результати показали необхідність проведення лікувально-профілактичних заходів, що сприяли би зменшенню наслідків впливу екопатогенів на організм дітей, які мешкають в умовах інтенсивної промислової зони.
Висновки
1. Серед дитячої популяції відзначається висока частота ДН, серед яких переважають ізольовані оксалатно-кальцієві нефропатії. Ризик розвитку ДН зростає пропорційно до віку дитини.
2. Виявлення ДН у дітей перших років життя, особливо у дівчаток, повинне розглядатись як фактор ризику інфекційно-запальних захворювань сечовидільної системи.
3. Найчастіше ДН реєструються у великих промислових центрах області, що є екологічно забрудненими.
Конфлікт інтересів. Автор заявляє про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Зубаренко А.В. Дисметаболические нефропатии в педиатрической практике. Сообщение 2. Принципы лечения и профилактики / А.В. Зубаренко, Т.В. Стоева // Здоровье ребенка. — 2011. — № 3(30). — С. 97-104.
2. Рычкова С.В. Дисметаболические нефропатии в педиатрической практике / С.В. Рычкова // Лечащий врач. — 2010. — № 8. https://www.lvrach.ru/2010/08/15392892/
3. Длин В.В. Дисметаболическая нефропатия с оксалатно-кальциевой кристаллурией / В.В. Длин, И.М. Османов // Эффективная фармакотерапия. — 2013. — № 42. — C. 8-16.
4. Кушніренко С.В. Дисметаболічні нефропатії у дітей / С.В. Кушніренко // Почки. — 2012. — № 1. — С. 45-49.
5. Багдасарова І.В. Дисметаболічні нефропатії у дітей / І.В. Багдасарова, С.П. Фоміна, Н.І. Желтовська, О.В. Лавренчук // Современная педиатрия. — 2008. — № 3(20). —
С. 62-67.
6. Miah T. Pediatric Nephrolithiasis: A Review / T. Miah, D. Kamat // Pediatr. Ann. — 2017. — № 46(6). — Р. 242-244. PMID: 28599030.DOI:10.3928/19382359-20170517-02.
7. van Batavia J.P. Clinical effectiveness in the diagnosis and acute management of pediatric nephrolithiasis / J.P. van Batavia, G.E. Tasian // Int. J. Surg. — 2016. — № 36. — Р. 698-704. doi: 10.1016/j.ijsu.2016.11.030.
8. Tasian G.E. Annual incidence of nephrolithiasis among children and adults in South Carolina from 1997 to 2012 / G.E. Tasian, M.E. Ross, L. Song et al. // Clin. J. Am. Soc. Nephrol. — 2016. — № 11(3). — Р. 488-496. doi: 10.2215/CJN.07610715.
9. Giraudon A. Clinical and biochemical characterization of childhood urolithiasis / A. Giraudon, E. Richard, A. Godron et al. // Arch. Pediatr. — 2014. — № 21(12). — Р. 1322-9. doi: 10.1016/j.arcped.2014.08.027.
10. Penido M.G. Pediatric primary urolithiasis: Symptoms, medical management and prevention strategies / M.G. Penido, de Sousa Tavares M. // World J. Nephrol. — 2015. — № 3(4). — Р. 444-54. doi: 10.5527/wjn.v4.i4.444.
11. Amancio L. Pediatric urolithiasis: experience at a tertiary care pediatric hospital / L. Amancio, M. Fedrizzi, N.L. Bresolin, M.G. Penido // J. Bras. Nefrol. — 2016. — № 38(1). — Р. 90-8. doi: 10.5935/0101-2800.20160014.
12. Meola M. Clinical Scenarios in Chronic Kidney Disease: Chronic Tubulointerstitial Diseases / M. Meola, S. Samoni, I. Petrucci // Contrib. Nephrol. — 2016. — № 188. — P. 108-19. doi: 10.1159/000445473.
13. Barr-Beare E. The Interaction between Enterobacteriaceae and Calcium Oxalate Deposits / E. Barr-Beare, V. Saxena, E.E. Hilt et al. // PLoS One. — 2015 Oct 8. — № 10(10). — Р. e0139575. doi: 10.1371/journal.pone.0139575. eCollection 2015.
14. Korbel L.The clinical diagnosis and management of urinary tract infections in children and adolescents / L. Korbel, M. Howell, J.D. Spencer // Paediatr. Int. Child Health. — 2017. — № 37(4). — Р. 273-279. doi: 10.1080/20469047.2017.1382046.
15. Майданник В.Г. Современные аспекты пиелонефрита у детей / В.Г. Майданник, И.В. Ковальчук // Міжнародний журнал педіатрії, акушерства та гінекології. — 2016. — № 3. — С. 17-40. http://ijpog.org/downloads/23/17-40.pdf
16. Вялкова А.А. Инфекция мочевой системы у детей — новые решения старой проблемы / А.А. Вялкова, В.А. Гриценко, Л.М. Гордиенко // Нефрология. — 2010. — № 14(4). — С. 63-76.
17. Іванов Д.Д. Нефрологія в практиці сімейного лікаря: Навчально-методичний посібник. — 2-ге вид., переробл. / Д.Д. Іванов, О.М. Корж. — Донецьк: Видавець Заславський О.Ю., 2012. — С. 294-303.
18. Стусь В.П. Відкрите дослідження з вивчення клініко-епідеміологічних характеристик сечокам’яної хвороби в Україні / В.П. Стусь, В.О. Агеєв, А.Я. Амбросійчук та ін. // Урологія. Український науково-практичний журнал урологів, андрологів та нефрологів. — 2015. — Т. 19, № 3(74). — С. 109-118.

/86-1.jpg)
/87-1.jpg)
/87-2.jpg)