Введение
Инфекционный мононуклеоз (ИМ) — полиэтиологическое инфекционное заболевание, которое может быть вызвано одним или несколькими вирусами семейства Herpesviridae, преимущественно вирусом Эпштейна — Барр (ВЭБ) и цитомегаловирусом (ЦМВ), что отражено в международной статистической классификации болезней 10-го пересмотра.
Заболеваемость ИМ в мире имеет тенденцию к увеличению. Так, ежегодно в разных странах им болеют от 16 до 800 человек на 100 тыс. населения [3, 7, 12].
Инфекционный мононуклеоз могут вызвать ЦМВ, вирус человеческого герпеса 1, 2 и 6-го типа (ВГЧ-6), ВИЧ, аденовирусы, Toxoplasma gondii, Corynebacterium dyphtheriae, вирус А, В и С [11], вирус гриппа А и В, вирус краснухи, Coxiella burnetii и др., при этом клиническая картина и результаты физикального обследования могут быть похожи на ИМ, ассоциированный с ВЭБ [11, 13].
В мире, по данным Всемирной организации здравоохранения, к 18 годам более 90 % жителей земного шара инфицируются одним или несколькими представителями клинически значимых герпесвирусов (1, 2, 6 и 8-го типа, варицелла зостер, ЦМВ, ВЭБ) [1, 7]. Большинство детей впервые заболевают герпесвирусом в возрасте до 5 лет, но возможно заражение и в подростковом возрасте [6]. На сегодняшний день доказаны пантропность герпесвирусов к органам и тканям, их пожизненная персистенция и способность вызывать различные клинические формы заболевания.
Многие авторы указывают на весомые различия в разнообразии и выраженности клинических проявлений ИМ: от простых кожно-слизистых до угрожающих жизни висцеральных поражений, вызываемых различными герпесвирусами и их сочетаниями [1, 5].
Существует мнение, что инфекционный мононуклеоз, вызванный ВГЧ-6, может вызывать клинические проявления только у детей старшего возраста, а в раннем — протекает исключительно латентно [2, 4]. Показано, что ВГЧ-6 стимулирует реактивацию ВЭБ из состояния латенции [9].
В литературе описаны особенности клинико-лабораторного течения ИМ, как вызванного изолированно одним из представителей семейства герпесвирусов, так и смешанной этиологии [8].
Как пример тяжелого течения ИМ, вызванного сочетанием нескольких герпесвирусов, приводим клинический случай нашего наблюдения ребенка 3 лет с инфекционным мононуклеозом смешанной этиологии.
Цель работы: определить особенности клинических проявлений и течения инфекционного –мононуклеоза микст-этиологии при сочетанном инфицировании вирусом Эпштейна — Барр и герпесвирусом 6-го типа.
Клинический случай
Мы наблюдали девочку Е., 3 лет, которая находилась на стационарном лечении в Одесской городской клинической больнице с 6 по 13 ноября с диагнозом «лакунарная ангина».
План обследования пациентки включал: общий и биохимический анализы крови и мочи; посев из зева на бациллу Леффлера; электрокардиографию, рентгенографию органов грудной клетки, ультразвуковую диагностику органов брюшной полости; посевы на кишечную группу.
Этиология заболевания определялась серологическими методами исследования и полимеразной цепной реакцией (ПЦР):
1. Методом иммуноферментного анализа определялся профиль антител к вирусу Эпштейна — Барр: IgM к капсидному антигену (VCA), IgG к раннему антигену (EA), а также IgG к ядерному антигену (NA) с использованием тест-систем: Vitrоtest EBV VCA-IgM, Vitrotest EBNA-IgG, ВЕБ-EA-IgG-МБА (производство «Рамінтек», Украина). Для выявления IgM и IgG к ЦМВ использовались следующие тест-системы: DIA®-CMV-IgM, DIA®-CMV-IgG, DIA®-CMV-IgG-av –(производство «НВК ДІАПРОФ-МЕД», Украина). Антитела IgG к ВГЧ-6 определяли спектрометром «Текан», «Вектор Бест».
2. Методом ПЦР определяли ДНК ВЭБ, ЦМВ и ВГЧ-6 в сыворотке крови.
Ребенок был госпитализирован на 5-й день болезни с жалобами на повышение температуры тела до 38–39 °С, боль в горле, выраженную интоксикацию (отказ от еды, тошноту и слабость), затруднение носового дыхания, храп во сне.
Анамнез заболевания. Девочка заболела остро с повышения температуры тела до 39 °С, отказа от еды. На 2-й день появилась боль в правом ухе. В течение следующих 3 дней состояние ребенка ухудшалось: присоединилась боль в горле, девочка продолжала высоко лихорадить, стала очень вялой, появились тошнота и позывы на рвоту. Осмотрена участковым педиатром, был поставлен диагноз «тонзиллит» и назначена терапия согласно протоколу лечения тонзиллитов у детей, (антибактериальная, местная антисептическая терапия).
В связи с отсутствием положительной динамики (нарастание признаков интоксикации, продолжающаяся фебрильная лихорадка, увеличение налетов на миндалинах), воспалительными изменениями в гемо–грамме от 31.10 (лейкоцитоз — 16 Г/л, высокая скорость оседания эритроцитов (СОЭ) — 38 мм/ч, выраженный нейтрофилез со сдвигом влево) (табл. 1) девочка была госпитализирована в Одесскую городскую инфекционную больницу.
Из анамнеза жизни выяснено. Ребенок от 2-й беременности, 2-х физиологических родов в сроке 39 недель, масса при рождении — 3350 г, оценка по шкале Апгар — 8–9 баллов. Девочка росла и развивалась соответственно возрасту, привита в соответствии с календарем вакцинации. Аллергологический анамнез не отягощенный. Из перенесенных заболеваний: частые ангины — 2–3 раза в год с 2 лет, острые респираторные вирусные инфекции.
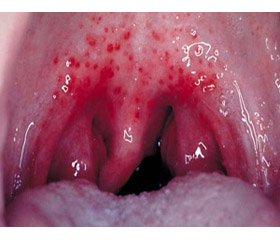
Объективное состояние (при поступлении). На момент поступления состояние девочки оценено как тяжелое за счет выраженной интоксикации. Ребенок в сознании. Температура тела — 38,5 °С. Девочка вялая, капризная. Обращено внимание на выраженную бледность кожных покровов, пастозность век. Сыпи нет. Носовое дыхание отсутствует, отделяемого из носа нет. Слизистая оболочка ротоглотки ярко гиперемирована, миндалины увеличены, их поверхность покрыта сплошным налетом бело-желтого цвета. Выявлена полилимфоаденопатия — передне- и заднешейные, подчелюстные, подмышечные, паховые лимфоузлы до 1 см в диаметре, подвижные, не спаянные с окружающей тканью, безболезненные при пальпации. Над легкими перкуторно: ясный легочной звук. Частота дыхания — 18–20 раз в минуту. Аускультативно: везикулярное дыхание, без хрипов. Деятельность сердца ритмичная, тоны приглушены. Частота сердечных сокращений — 120 ударов в минуту, артериальное давление — 90/60 мм рт.ст. Живот мягкий, доступен глубокой пальпации, безболезненный, перистальтика обычная. Печень выступает на 1 см из-под края реберной дуги, селезенка не пальпируется. Очаговой и неврологической симптоматики нет. Менингеальные знаки отрицательные. Мочеиспускание без особенностей. Стул за сутки был 2 раза, без патологических примесей.
6.11: девочка была консультирована лор-врачом, поставлен диагноз «лакунарная ангина, острый аденоидит».
Результаты обследований
Общий анализ мочи от 6.11 без особенностей.
Биохимический анализ крови от 7.11: общий билирубин — 10 мкмоль/л, прямой билирубин — 2 мкмоль/л, аланинаминотрансфераза — 0,75 ммоль/л, аспартатаминотрансфераза — 0,37 ммоль/л, тимоловая проба — 8,8 Ед, мочевина — 5,3 ммоль/л, амилаза — 12 Ед/л, глюкоза — 4,8 ммоль/л.
Рентгенологическое исследование органов грудной клетки от 6.11: очаговых и инфильтративных изменений нет, корни легких структурны, синусы свободны.
ЭКГ-исследование от 7.11: частота желудочковых сокращений — 125 в минуту, ритм синусовый. Электрическая ось сердца отклонена вправо. Неполная блокада правой ножки пучка Гиса.
УЗИ органов брюшной полости от 8.11: печень и селезенка нормальных размеров, однородной структуры, средней эхогенности.
Исследование на бациллу Леффлера, кишечную группу от 6.11 — результаты отрицательные.
В стационаре ребенок получал терапию согласно протоколу лечения тонзиллитов у детей: цефтриаксон 1,0 г 2 р/сут, инфузионную терапию с целью –дезинтоксикации (реосорбилакт, раствор глюкозы 5%), ККБ, преднизолон 2 мг/кг. Симптоматическая терапия включала: лисобакт, бензидамин гидрохлорид, горлоспас, сложные капли в нос, мометазон, левоцетиризин, пробиотик.
Отсутствие положительной динамики на фоне проводимой комплексной терапии, продолжающаяся фебрильная лихорадка и интоксикация, сохраняющиеся изменения в ротоглотке послужили поводом для пересмотра диагноза и назначения дополнительных методов исследования.
Для исключения инфекционного мононуклеоза было назначено серологическое исследование крови на ВЭБ, ЦМВ и ПЦР.
В полученных результатах серологического исследования крови:
— аВЭБ VCA IgM отрицательно (ОПс = 0,036; ОПк = 0,261);
— аВЭБ NA IgG положительно (ОПс = 2,399; ОПк = 0,212);
— аЦМВ IgM отрицательно (ОПс = 0,019; ОПк = 0,313);
— аЦМВ IgG положительно (1,0; К < 0,5 РЕ/мл);
— авидность ЦМВ IgG высокая (82,5 %);
— аВГЧ-6 IgG отрицательно (0,7; К < 0,9).
Результат ПЦР-исследования сыворотки крови:
— качественное:
- ВЭБ (Lg) 2,9 Lg/105 клеток;
- ЦМВ (Lg) не выявлен;
- ВГЧ-6 (Lg) 1,11 Lg/105 клеток;
— количественное:
- ВЭБ (копии) 7,9 • 102 копий ДНК/105 клеток;
- ВГЧ-6 (копии) 1,3 • 101 копий ДНК/105 клеток.
На основании клинической симптоматики и полученных результатов серологического исследования и данных ПЦР был поставлен клинический диагноз «инфекционный мононуклеоз смешанной этиологии (ВЭБ, ВГ-6), тяжелое течение».
На фоне проводимого лечения наблюдалось улучшение общего состояния ребенка в динамике. На 7-й день нахождения в стационаре отмечено значительное уменьшение налетов на миндалинах. На 8-й день в удовлетворительном состоянии девочка была выписана домой.
Через 2 мес. после выписки из стационара состояние ребенка расценено как удовлетворительное, жалоб не предъявляет, но сохранилась полилимфаденопатия (подчелюстные, шейные и паховые лимфоузлы до 0,5 см в диаметре, подвижные, безболезненные при пальпации). При объективном осмотре отклонений не выявлено. Лабораторные показатели гемограммы в пределах нормы (табл. 2).
Выводы
Таким образом, данные рассмотренного нами клинического случая позволили выделить следующие особенности в клиническом течении ИМ смешанной этиологии: заболевание у ребенка 3-летнего возраста протекало в более тяжелой форме; течение отличалось длительной лихорадкой, выраженной интоксикацией, тонзиллитом с длительно сохраняющимися массивными налетами и отсутствием гепатоспленомегалии; на протяжении всего заболевания нами не отмечено появление в периферической крови атипичных мононуклеаров.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов при подготовке данной статьи.

/70-1.jpg)
/71-1.jpg)