Введение
Малярия — группа протозойных трансмиссивных заболеваний человека, возбудители которых передаются комарами рода Anopheles, вызывают поражение эритроцитов и ретикулогистиоцитарной системы с клиническими проявлениями в виде лихорадочных пароксизмов, анемии и гепатоспленомегалии [1, 2].
Около половины населения мира подвергается риску заболеть малярией. В 2015 году зафиксировано примерно 212 миллионов случаев заболевания и 429 тысяч смертельных исходов по причине малярии. Наиболее высокий уровень заболеваемости наблюдается в Африке. В 2015 году на этот регион приходилось 90 % случаев заболевания и 92 % летальных исходов от малярии [3].
Актуальность малярии для коренных жителей Украины и резидентов обусловлена возрастающим количеством людей, посещающих эндемичные регионы, отсутствием зарегистрированных в стране современных противомалярийных препаратов, тяжелым течением заболевания у европеоидов и другими причинами, которые усугубляются на фоне социально-экономического кризиса страны.
Последний анализ региональных управлений Государственной санэпидслужбы Украины за 2014 год определил 50 зарегистрированных завозных случаев малярии и 3 случая паразитоносительства. Из них 66 % заболевших составляли жители Украины и 34 % — иностранные граждане. Тропическая малярия была диагностирована в 61,2 % случаев, трехдневная (вивакс) — в 10,2 %, овалемалярия — в 8,2 %, четырехдневная — в 2,1 % и микст-малярия — в 18,3 % случаев. Констатированы два летальных исхода от тропической малярии (по сравнению с 2013 годом, когда из 78 завозных случаев 4 закончились летально). Никто из пострадавших не получал химиопрофилактику, многие до госпитализации в лечебное учреждение занимались самолечением, в отдельных случаях не был собран эпидемиологический анамнез [4].
В Виннице за период с 2007 по октябрь 2017 г. на стационарном лечении в инфекционном отделении ГКБ № 1 с диагнозом «тропическая малярия» находилось 13 человек трудоспособного возраста, из них 6 — граждане Украины и 7 — резиденты-африканцы. В 2013 году зарегистрирован летальный исход от тяжелой формы тропической малярии у мужчины 47 лет, работавшего по контракту врачом в одном из регионов Африки.
Клинический случай
Больной Р., мужчина 52 лет, последние 13 лет проживает и работает хирургом в Замбии (Африка). Родился в Виннице (Украина), куда периодически приезжал в отпуск. В инфекционное отделение ГКБ № 1 г. Винницы поступил 23.02.17 в 03:35. Диагноз при госпитализации: тропическая малярия (Pl. falciparum), тяжелое течение.
Жалобы при поступлении: общая слабость, выраженная головная боль, озноб, повышение аксиллярной температуры тела до 38,8 °С, чувство жара на высоте лихорадки, потливость при снижении температуры тела, миалгии, артралгии, тошнота, уменьшение суточного диуреза до 700 мл.
Анамнез заболевания. Считает себя больным в течение трех дней. В первые сутки отметил выше–указанные симптомы, беспокоили также насморк, выраженная тошнота, рвота. В течение первого дня принимал антигриппин. На вторые сутки появились лихорадочные пароксизмы с чередованием периодов озноба, жара и потливости. Температуру не измерял, принимал парацетамол. Вечером, на третий день заболевания, состояние ухудшилось, потерял сознание. В сопровождении жены был доставлен в инфекционное отделение ГКБ № 1.
Эпидемиологический анамнез
— Вернулся из Африки в Украину 12.02.17.
— 16.02.17 отправился на отдых в Израиль (заболевание связывал с переохлаждением во время отдыха в Израиле).
— 23.02.17 в 02:30 в болезненном состоянии вернулся в Украину.
— 3 недели назад, во время пребывания в Замбии, у него диагностировали тропическую малярию, принимал коартем.
— В прошлом до 15 раз болел малярией. Последние случаи имели тяжелое течение.
— Химиопрофилактика малярии не проводилась.
Анамнез жизни
— Вирусные гепатиты, туберкулез, кожно-венерические заболевания в прошлом отрицает.
— 10 лет назад была язва желудка.
— Более 13 лет назад перенес оперативное вмешательство по поводу проникающего ножевого ранения брюшной полости.
— Злоупотребление алкоголем и наркотиками отрицает.
— Аллергологический анамнез не отягощенный.
Объективное состояние больного (при поступлении): температура тела — 37,7 °С, вес — 97 кг, рост — 180 см, индекс массы тела — 26,87 (предожирение).
Общее состояние средней степени тяжести. Больной в сознании, ориентирован во времени и пространстве, адекватно отвечает на вопросы. Кожа и видимые слизистые иктеричные. На коже голеней множественные петехии. Сосуды склер инъецированные. SaO2 — 96 %. Частота дыхания (ЧД) — 24/мин. Дыхание везикулярное. Частота сердечных сокращений (ЧСС) — 100/мин, пульс ритмичный, удовлетворительного наполнения. Артериальное давление (АД) — 120/70 мм рт.ст. I тон на верхушке сердца незначительно ослаблен. Живот нормальной формы, при глубокой пальпации мягкий, безболезненный. Печень и селезенка перкуторно и пальпаторно не увеличены. Другие данные в норме.
План обследования пациента
— Общий и биохимические анализы крови и мочи.
— Микроскопическое исследование крови на возбудителя малярии: толстая капля и мазок.
— Копрограмма.
— Реакция Вассермана, группа и резус-фактор крови.
— Электрокардиография, рентген органов грудной клетки, ультразвуковая диагностика органов брюшной полости.
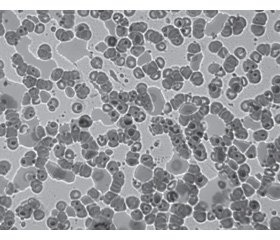
При поступлении больного в стационар при микроскопическом исследовании крови в толстой капле и тонком мазке выявлен возбудитель — Pl. falciparum в стадии кольца (рис. 1), определялась высокая паразитемия (более 30 паразитов в поле зрения толстой капли). В качестве этиотропного препарата был назначен хинина дигидрохлорид в/в капельно 600 мг в течение 4 часов на 400 мл 5% глюкозы каждые 8 часов. От применения тетрациклина пациент категорически отказался. Учитывая наличие интоксикационного, геморрагического, олигоанурического и отечного синдромов в период пребывания больного в инфекционном и реанимационном отделениях, применяли также: р-р Рингера лактат, глюкозу 5%, дицинон, дофамин, фуросемид, фленокс, дексаметазон, цефтриаксон, пантопразол, гептрал.
Второй день пребывания в стационаре: 24.02.17
Больной жалуется на выраженную общую слабость, сильную головную боль, глухоту, сухость во рту, тошноту, рвоту (два раза) и на то, что обращенную к нему речь читает по губам.
Объективное состояние больного: температура тела — 36,0 °С (все последующие дни она не превышала норму). Общее состояние тяжелое. Больной в сознании, заторможенный, на вопросы отвечает с задержкой, быстро истощается, часто зевает. Желтуха усилилась, SaO2 — 98 %. ЧД — 22/мин. Дыхание везикулярное жесткое. ЧСС — 80/мин. АД — 120/80 мм рт.ст. Диурез — 500 мл.
Таким образом, на фоне суточной хининотерапии состояние пациента существенно ухудшилось, более чем в 9 раз (до 320 в поле зрения толстой капли) по сравнению с исходной увеличилась паразитемия (рис. 2), проявился выраженный ототоксический эффект хинина. Принято решение о замене хинина на артеметер внутримышечно. Вечером того же дня в связи с резким ухудшением состояния был осмотрен неврологом, диагностирован отек мозга. Утром 25.02.17 в коматозном состоянии (6 баллов по шкале Глазго) переведен в реанимационное отделение областной клинической больницы. Диагноз реанимационного отделения: тропическая малярия (Pl. falciparum), церебральная форма, тяжелое течение. Инфекционно-токсический шок. Полиорганная недостаточность: токсический миокардит, гепатит, нефрит. Острая почечная недостаточность, олигоанурия. Отек легких. Дыхательная недостаточность ІІ ст. Энцефалопатия смешанного генеза. Отек мозга. Гемолитическая анемия тяжелой степени.
Как видно из данных диаграммы (рис. 2), уже через сутки после введения артеметера уровень паразитемии снизился в 4 раза, еще через сутки паразитемия определялась как 1–2 плазмодия в поле зрения. На шестые сутки лечения артеметером и во все последующие дни паразиты в толстой капле крови не определялись. Противопаразитарная терапия была завершена 01.03.17.
Важно отметить, что противомалярийные препараты, которые применялись у данного пациента, не зарегистрированы в Украине. Врачи Украины назначают современное лечение малярии по жизненным показаниям, обосновывая это в истории болезни и требуя в качестве страховки от возможных юридических последствий подписания отдельного информированного согласия от пациента или его представителей.
Параллельно с контролем паразитемии проводились общеклинические и биохимические исследования.
В табл. 1 представлена динамика показателей общеклинического анализа крови. Количество эритроцитов крови колебалось в пределах 3,6–1,6 • 1012/л с максимальным цветным показателем 1,2 и минимальным — 0,76. Уровень гематокрита, который определяли только на вторые и в последние сутки пребывания в стационаре, соответствовал низкому (30 и 27). В связи с тем, что при отсутствии паразитемии уровень гемоглобина продолжал интенсивно снижаться со 116 г/л (01.03.17) до 64 г/л (03.03.17), было принято решение провести трансфузию отмытых эритроцитов. Признаков кровотечения установлено не было. Терапия дексаметазоном продолжалась. Умеренная анемия нормохромного характера сохранялась после переливания крови и до выписки больного из стационара. Учитывая современные научные данные, нельзя исключить развитие аутоиммунной гемолитической анемии, спровоцированной применением артеметера [5].
/38-2.jpg)
Количество лейкоцитов крови в первые сутки обследования пациента было нормальным, уровень палочкоядерных нейтрофилов составлял 11 %. В последующие дни пребывания в реанимационном отделении на фоне применения дексаметазона максимальный лейкоцитоз достигал 20,1 • 109/л, количество палочкоядерных нейтрофилов возросло до 39 %, сегментоядерных — до 73 %. Минимальный уровень скорости оседания эритроцитов (СОЭ) (32 мм/ч) определялся при госпитализации, за день до выписки показатель увеличился до 72 мм/ч. Уровень тромбоцитов оставался нормальным.
Суточный диурез пациента уменьшился до состояния олигоанурии на третьи сутки, значительно снизилась осмолярность мочи (275 мосм/л), увеличились показатели креатинина и мочевины крови (рис. 3, 4). По жизненным показаниям на фоне клиники отека мозга и легких (в состоянии комы) пациенту был проведен первый сеанс гемодиализа. Во время сеанса у больного развился судорожный синдром, появилась икота, усугубились дыхательные расстройства. Данная симптоматика была успешно купирована. Ежедневно проводились сеансы гемодиализа общим курсом 5 процедур. После третьего гемодиализа началось постепенное восстановление диуреза. Уровни креатинина и мочевины оставались высокими постоянно. Максимальный уровень креатинина составлял 520 мкмоль/л, мочевины — 52 ммоль/л, при выписке из стационара — 420 мкмоль/л и 43,4 ммоль/л соответственно. Гипопротеинемия определялась 24.02 и 25.02 — 51,1 и 51,5 г/л соответственно, в остальные дни уровень общего белка крови оставался в пределах нормы. Фракцию белка не определяли.
/39-1.jpg)
Мониторинг билирубинемии (табл. 2) показал умеренное повышение уровня общего билирубина за счет преимущественно непрямой фракции, что соответствует патогенетически обусловленному гемолизу эритроцитов. Минимальные увеличения уровня аланинаминотрансферазы до 0,77 мкмоль/л, прямого билирубина до 48 мкмоль/л, а также наличие гепатомегалии могут расцениваться как проявления малярийного гепатита вследствие нарушения микроциркуляции и отека печени у больного с тяжелым течением малярии.
/39-2.jpg)
Изменение показателей свертываемости крови (табл. 3) выражалось повышением уровня общего фибриногена и фибриногена В, что характерно для тяжелого воспалительного процесса. На фоне общей гепаринизации при проведении гемодиализа наблюдалось удлинение времени свертывания крови по Ли — Уайту. Поражение печени, как причина этого эффекта, нами не рассматривается в связи с минимальной активностью гепатита и отсутствием печеночной недостаточности у больного. Диагностированная в первый день петехиальная сыпь редуцировала в течение недели, новых элементов геморрагической сыпи не наблюдалось.
Исследование электролитов крови пациента единожды выявило повышение уровня K+ до 5,87 ммоль/л (рис. 3) в полиурическую стадию острой почечной недостаточности на одиннадцатый день лечения. В другие дни показатели K+ и Nа+ соответствовали норме. Таким образом, уровень калиемии в данном случае не являлся определяющим в назначении гемодиализа.
Сахар крови в течение всего времени наблюдения оставался в пределах 4,8–6,6 ммоль/л.
При общем анализе мочи определялась протеинурия от 0,198 до 0,099 г/л в разгар заболевания и 0,033 г/л в период улучшения состояния. С 07.03.17 протеинурия не определялась. Другие показатели анализа мочи оставались в пределах нормы.
Проводились также инструментальные исследования: рентгенография органов грудной клетки и электрокардиография.
Рентгенография органов грудной клетки от 24.03.17 (второй день пребывания в стационаре) существенных отклонений от нормы не выявила.
На электрокардиограмме от 01.03.17 (последний день антипаразитарной терапии) зафиксированы: регулярный синусовый ритм (62/мин), горизонтальное положение оси сердца, частичная блокада правой ножки пучка Гиса, диффузные изменения в миокарде желудочков, удлинение электрической систолы желудочков до 0,46 с (норма QT 0,38). Подобные отклонения на кардиограмме можно интерпретировать как следствие метаболических нарушений на фоне тяжелой интоксикации, микроциркуляторных расстройств и, не исключено, кардиотоксического эффекта артеметера.
Ультразвуковая диагностика органов брюшной полости в силу определенных причин не была проведена. Пальпаторно определялась гепатомегалия +1–2 см по правой среднеключичной линии в первые дни с последующим увеличением до +5–6 см в разгар заболевания. На момент выписки размеры печени сократились до +1–2 см. Селезенка не пальпировалась весь период нахождения в стационаре.
Пациент пребывал в стационаре в течение 15 койко-дней, и по его настоянию был выписан 09.03.17. К моменту выписки состояние больного оценивалось как стабильное, однако функциональные почечные пробы и СОЭ существенно отклонялись от нормы.
На следующий день после выписки пациента из стационара были получены результаты исследования его крови, которое было проведено в паразитологическом отделе лаборатории Украинского центра по контролю и мониторингу заболеваний МЗ Украины. Согласно представленным данным, в препаратах крови от 23.02.17 (толстая капля и мазок) были выявлены возбудители тропической малярии (стадия кольца, трофозоиты, морулы Pl. falciparum) и возбудители четырехдневной малярии (трофозоиты, морулы Pl. malariaе).
Заключительный диагноз: микст-малярия (Pl. fal–ciparum, Pl. malariae), тяжелое течение. Малярийная кома. Отек мозга. Острая почечная недостаточность, олигоанурия. Отек легких. Дыхательная недостаточность ІІ ст. Гемолитическая анемия тяжелой степени. Малярийный гепатит минимальной степени активности.
Несмотря на то, что полная этиологическая расшифровка диагноза имела ретроспективный характер, проведенное лечение было успешным.
Таким образом, представленный клинический случай имеет следующие особенности:
— крайне тяжелое течение заболевания у пациента с насыщенным эпидемиологическим анамнезом (15 эпизодов малярии за последние 13 лет практически постоянного пребывания в Замбии);
— наличие микст-инвазии (Pl. falciparum, Pl. mala–riaе) с обнаружением в периферической крови юных, промежуточных и зрелых форм Pl. falciparum;
— геморрагическая сыпь при нормальных показателях свертывания крови и тромбоцитов, быстро разрешившаяся на фоне применения дексаметазона;
— усугубление гемолитической анемии после завершения этиотропной терапии при отсутствии паразитемии;
— отсутствие пальпаторно выявляемого увеличения селезенки;
— быстрое развитие острой почечной недостаточности, отека легких и мозга;
— сохранение высоких показателей общего фибриногена (7,99 г/л) и увеличение СОЭ до 72 мм/ч после стабилизации состояния пациента.
По мнению авторов, особенность данного клинического случая может быть обусловлена включением в патологический процесс аутоиммунных механизмов, суть которых при малярии на сегодняшний день изучена мало.
В связи с нежеланием пациента после выписки находиться под наблюдением дальнейший мониторинг последствий заболевания не представляется возможным.
Выводы
1. Малярия — актуальная проблема для Украины.
2. Верификация малярии зависит от квалификации и опыта врача-лаборанта.
3. Отсутствие зарегистрированных антималярийных препаратов может стать причиной смерти граждан Украины.
4. Тяжелое течение малярии может быть связано с микст-инвазией малярийными плазмодиями различных видов.
5. Предшествующие случаи малярии не всегда предполагают более легкое течение последующих эпизодов.
6. Отсутствие спленомегалии — возможный предиктор тяжелого течения малярии.
7. Участие аутоиммунного процесса в патогенезе малярии у данного пациента не может быть исключено.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов при подготовке данной статьи.

/37--1.jpg)
/38-1.jpg)
/38-2.jpg)
/39-1.jpg)
/39-2.jpg)
/39-3.jpg)