Вступ
Останнім часом частота політравм все збільшується, що зумовлено насамперед значним зростанням кількості автотранспорту і якістю доріг. Організація допомоги травмованим із політравмою, отриманою внаслідок дорожньо-транспортної пригоди, є актуальним питанням сучасної травматології, а надання кваліфікованої медичної допомоги є одним з основних завдань [3, 5].
Найчастіше характерною рисою травми є її поєднання з пошкодженням (частка якого помірно збільшується) хребта, органів черевної порожнини, печінки, селезінки, травмами голови і таза, сечового міхура. Хребет — це анатомічно складний сегмент, травма якого призводить до тяжких порушень, особливо при ураженні інших органів і систем. У цьому разі враховуються клінічні симптоми не окремих, а всіх пошкоджень, що, зі свого боку, викликає труднощі в діагностиці і лікувальній тактиці [1, 2, 6, 8].
Останнім часом збільшується частка поєднаних пошкоджень хребта з іншими пошкодженнями. Близько 70 % травмованих із політравмою є учасниками дорожньо-транспортної пригоди [3, 7].
Вирішенням питання організації допомоги цим травмованим, актуального для ортопедо-травматологічної та хірургічної служби, є розробка діагностичних критеріїв і якісних методів лікування.
Матеріали та методи
Проаналізовано 379 історій хвороби пацієнтів із пошкодженнями хребта, інших систем і органів черевної порожнини, які лікувалися на базі клініки хірургії та ортопедії медичного факультету за період 2010–2017 років.
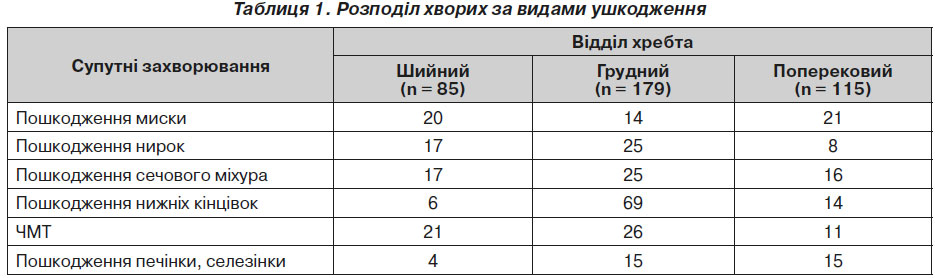
Хворі були розподілені на групи за типом ушкоджень: сегментів хребта, органів черевної порожнини, опорно-рухового апарату та черепно-мозкова травма (ЧМТ) (табл. 1).
У 195 травмованих при надходженні в клініку відмічався травматичний шок різного ступеня, тому допомога потерпілим надавалася, включаючи реанімаційні заходи, їм проводили діагностичне обстеження. Складність обстеження була зумовлена недостатнім збором анамнезу, оскільки 58 хворих були непритомні. При цьому всі діагностичні маніпуляції проводилися за принципом виключення.
Інструментальні дослідження: рентгенографію, комп’ютерну та магнітно-резонансну томографію, цистоскопію, лапароцентез — проводили на тлі реанімаційних заходів та інтенсивної терапії.
Дані, що ми отримали при обстеженні хворих, були достатні для вирішення першочергових завдань для лікування травмованих. Після виведення хворих із критичного стану за потреби для уточнення діагнозу і ступеня пошкодження окремих систем та органів проводили комп’ютерну і магнітно-резонансну томографію. Дані комп’ютерної томографії допомогли в 39 % хворих зняти підозру в пошкодженні черепа та спинного мозку, у 17 % було проведено магнітно-резонансну томографію, особливо при поєднаній травмі хребта та черепа.
На сьогодні можливості проведення реанімаційних заходів дуже великі, що дозволяє одночасно виконувати хірургічні втручання на різних системах і органах, у тому числі й на хребті.
Відмічаємо, що в ургентному порядку спочатку зупиняється кровотеча, здійснюються втручання при пошкодженні порожнистих органів, і тільки після цього можливі втручання на травмованому хребті. При пошкодженні корінців спинного мозку необхідні декомпресія нервових структур і стабілізація пошкодженого сегмента. Стабілізація пошкодженого сегмента, що була протишоковою мірою, також покращувала догляд за хворими завдяки більш швидкій їх мобілізації.
За нашими даними, у 174 хворих хірургічне втручання на хребті було проведено в перші години травми (6–8 годин), у 125 — відстрочено, у 58 травмованих лікування було проведено через 3 тижні після травми, а у 22 хворих здійснено консервативне лікування.
Результати та обговорення
У 85 травмованих із пошкодженням шийного відділу хребта відмічалися переломовивихи, із них 28 в ургентному порядку проведено одномоментне закрите вправлення за методом Ріше-Гютера, а 22 хворим — хірургічне втручання — декомпресія та стабілізація гідроксиапатитною керамікою і металевою пластиною.
Вправлення вивихів у дуговідросчастих суглобах проводилося під загальним знеболюванням за методикою Ріше-Гютера з фіксацією гіпсовим корсетом або в гало-апараті. Вправлення було досягнуто в 24 випадках.
Вправлення в 4 пацієнтів було невдалим, їм було проведене хірургічне втручання з переднього доступу.
В 1 хворого через недостатнє знеболювання зціплений двосторонній вивих був переведений в односторонній верхній, що надалі за допомогою гало-апарата вдалося вправити.
У 5 травмованих на 3-й день сталося повторне зміщення із посиленням симптоматики компресії спинного мозку, тому виникла потреба відкритого вправлення і передньої декомпресії та стабілізації біокерамікою і пластиною за тіла хребців.
21 пацієнту з чіткою картиною пошкодження спинного мозку проводилося хірургічне втручання: у перші 6 годин — 9 хворим, упродовж 24 годин — 8, 4 хворим хірургічне втручання було здійснене через 5 днів. При травмі шийного відділу хребта у хворих були виявлені пошкодження нирок, органів черевної порожнини, печінки, селезінки та кінцівок, ЧМТ (табл. 1).
У 2 травмованих через тяжкість їх стану консервативне лікування ефекту не давало, а проведення хірургічного лікування було неможливе, на 6–7-й день стан хворих погіршився і настала зупинка серця. При патологоанатомічному дослідженні були виявлені анатомічний розрив спинного мозку і субкапсулярний розрив селезінки.
Пошкодження грудного відділу хребта було в 179 пацієнтів, за локалізацією — в основному в нижніх відділах.
Лікування переломів залежало від стану хворих. У 87 % пацієнтів лікування проводилося в ургентному порядку з декомпресією і транспедикулярною стабілізацією, у 13 % — було консервативним.
Консервативне лікування здійснено тим хворим, які відмовилися від хірургічного лікування з релігійних мотивів, — 8 осіб. Також лікування проводилося на реклінуючому гамачку, а в подальшому накладали гіпсовий корсет. Неефективним лікування було в 7 хворих: на контрольному огляді відмічалося зростання кіфотичної деформації на 29º.
Пошкодження поперекового відділу хребта відмічалося в 115 хворих. За локалізацією пацієнти були розподілені залежно від пошкодженого сегмента: рівень L1–LЗ — у 76 травмованих, L4–L5 — у 39 хворих.
Методами вибору лікування переломів тіл поперекових хребців були хірургічний та малоінвазивний. Малоінвазивний метод застосовувався при неускладнених переломах та при компресії корінців спинного мозку. За наявності неврологічної симптоматики проводили декомпресію елементів спинного мозку і стабілізацію передніх відділів гідроксиапатитною керамікою і задньою сегментарною транспедикулярною фіксацією. 18 хворим з ушкодженнями таза проводили малоінвазивне лікування.
Особливу увагу звертаємо на лікування проникних переломів тіл хребців, бо неефективне консервативне їх лікування надалі призводить до тяжких ускладнень. Лікування проникних переломів тільки хірургічне. Можливе виконання малоінвазивної методики — остеопластики кістковими цементами шляхом закритого транспедикулярного доступу.
У ранньому періоді складно прогнозувати стан хворих і ступінь відновлення втрачених функцій. Про ефективність лікування цієї категорії хворих можна робити висновок тільки за летальними випадками, що становили 7,3 %. Основними причинами смертельних випадків були травматичний шок, тяжка ЧМТ, пошкодження спинного мозку та недіагностовані субкапсулярні розриви селезінки.
Висновки
При лікуванні хворих із політравмою на першому етапі потрібно проводити невідкладні заходи щодо пошкоджених судин, селезінки, нирки, на другому — хірургічне втручання на хребті.
Хірургічне лікування при політравмі має бути направлене на збереження життя потерпілого і проведене в найкоротший час. Хірургічне втручання на хребті має включати його декомпресію, стабілізацію і ранню активізацію хворих, а також профілактику пролежнів у хворих з ускладненими травмами.
Хірургічне лікування пошкоджень хребта з неврологічною симптоматикою є ефективним у ранньому періоді і має виконуватись за точними показаннями, якщо немає пошкоджень, що загрожують життю хворих. Малоінвазивні хірургічні методи, що були нами застосовані, правочинні у хворих із політравмою як менш шокогенні.
Тільки патогенетично обґрунтоване хірургічне лікування хворих із політравмою знижує показники смертності та інвалідизації таких пацієнтів.
Заходи, що направлені на ранню активізацію потерпілих, мають включати першочергове хірургічне втручання на пошкоджених органах, а в подальшому при можливості (при чіткому анестезіологічному забезпеченні) — одномоментне втручання на пошкодженому хребті, особливо при ускладненій травмі, як на задніх, так і на передніх його відділах.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Анкін М.Л., Анкін Л.М., Бурлука В.В., Ткаченко А.Є., Саламащак В.В. Характер та структура ушкоджень тазової ділянки в постраждалих із політравмою і нестабільним тазовим кільцем // Ортопедия, травматология и протезирование. — 2016. — № 1. — С. 5-9.
2. Гур’єв С.О., Танасієнко О.М., Філь А.Ю., Лемішко Б.Б. Аналіз танатогенез у політравми в структурі померлих внаслідок поєднаних пошкоджень // Вісник морфології. — 2015. — 21, № 2. — С. 415-418.
3. Копитчак І.Р. Фактори ризику незадовільних наслідків лікування переломів гомілки у постраждалих із політравмою // Шпитальна хірургія. — 2011. — 2. — С. 72.
4. Копитчак І.Р. Лікування скелетних пошкоджень у пацієнтів із політравмою // Травма. — 2014. — 15, № 2. — С. 108-110.
5. Шимон В.М., Василинець М.М., Голубка І.М., Пушкаш І.І., Гавришко М.Г., Литвак В.В., Гриник В.Д. Лікування пошкоджень хребта у хворих з політравмою. — 2012.
6. Bliemel C., Lefering R., Buecking B., Frink M., Strue-wer J., Krueger A., Frangen T.M. Early or delayed stabilization in severely injured patients with spinal fractures? Current surgical objectivity according to the Trauma Registry of DGU: treatment of spine injuries in polytrauma patients // Journal of Trauma and Acute Care Surgery. — 2014. — 76(2). — С. 366-373.
7. Li Y., Hai Y., Li L., Feng Y., Wang M., Cao G. Early effect of vertebroplasty or kyphoplasty versus conservative treatment of vertebral compression fractures in elderly polytrauma patients // Archives of orthopaedic and trauma surgery. — 2015. — 135(12). — С. 1633-1636.
8. Piazza M., Schuster J. Timing Аfter of Surgery Spinal Cord Injury. Adult and Pediatric Spine Trauma, An Issue of Neurosurgery Clinics of North America // E-Book. — 2016. — 28(1). — Р. 31.