Журнал «Травма» Том 18, №3, 2017
Вернуться к номеру
Лiкування дiафiзарних переломiв плечової кістки за допомогою блокуючого iнтрамедулярного металоостеосинтезу в умовах Обласної лікарні інтенсивного лікування м. Маріуполя
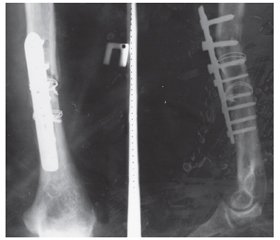
Авторы: Ставицький О.Б.(1), Пастернак Д.В.(1, 2), Давиденко Д.Ю.(1), Лижин О.В.(1), Карпушкін О.В.(1)
(1) — Обласна лікарня інтенсивного лікування, м. Маріуполь, Україна
(2) — Донецький національний медичний університет, м. Лиман, Україна
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
Проведено аналiз лiкування 38 хворих з діафізарними переломами плечової кiстки та їх наслідками. 32 з них оперовані методом блокуючого iнтрамедулярного остеосинтезу. Результати лiкування простежені в термiни вiд 4 до 24 мiсяцiв пiсля оперативного втручання. Встановлено, що метод блокуючого iнтрамедулярного остеосинтезу дозволяє оптимiзувати термiни консолiдацiї, покращити результати та якiсть життя пацiєнтiв пiд час лiкування i може бути рекомендований як метод вибору для оперативного лiкування дiафiзарних переломiв плечової кістки.
Проведен анализ лечения 38 больных с диафизарными переломами плечевой кости и их последствиями. 32 из них прооперированы методом блокирующего интрамедуллярного остеосинтеза. Результаты лечения прослежены в сроки от 4 до 24 месяцев после оперативного вмешательства. Установлено, что метод блокирующего интрамедуллярного остеосинтеза позволяет оптимизировать сроки консолидации, улучшить результаты и качество жизни пациентов во время лечения и может быть рекомендован как метод выбора для оперативного лечения диафизарных переломов плечевой кости.
Background. Fractures of the diaphysis of the humerus are very common in the structure of trauma, they makes up from 3 to 7 % of cases in the structure of all fractures. Currently, one of the most effective techniques of osteosynthesis corresponding to modern requirements is a method of intramedullary nailing, which ensures the stability of bone fragments, minimally invasive procedures and capacity to provide an early load that significantly affects the processes of reparative regeneration and restoration the function of the injured limb in the shortest time. Materials and methods. The analysis of treatment of 38 patients with diaphyseal fractures of the humerus and their consequences was carried out. Thirty two of them were operated by the locking intramedullary nailing. The intramedullary constructions, such as Charfix ChM (Poland), IRENE Osteonano (China), Medimetal (Hungary), XERONG Best (China), were used. The average age of patients was 36 years old (22–67 years). There were 17 men and 21 women. Localization of the shoulder fractures: in the upper third — 9 patients, the middle third — 12, the bottom third — 17. Current closed fractures of the humerus were operated using the locking intramedullary nailing in 30 (79.95 %) patients, with the help of the external fixsacion — in 3 (7.89 %) persons. Surgical intervention was carried out in the period from 3 to 17 days from the date of injury in fractures and between 5 and 8 months — in the presence of disorders of reparative osteogenesis. The open reduction was used in 9 (28.12 %) patients, closed — in 23 (71.88 %). The antegrade method of introduction of the intramedullary fixator was used in 23 (71.86 %) cases and retrograde — in 9 (28.14 %) cases. Results. In 2 patients in the post-operative period after osteosynthesis for acute humerus fractures, the neuritis of the radial nerve appeared that was completely eliminated after conservative treatment. Complications in the process of technical implementation of the locking intramedullary nailing: difficulties in the distal block; difficulties with the introduction of the rod (often through the narrow channel of the humerus); complexity of closed reduction (usually using bone interposition); fixing the limb with a rotary displacement. The fixation on the slight squint bandage was performed. On day 2–3 after surgery the active and passive motions started in joints of the operated limb. Full load was allowed from weeks 12–14 after surgery. Removal of the metal structures was recommended in 14–18 months. In all 33 (91.10 %) treated patients, the results of treatment were regarded as good, 5 patients reported contractures in the adjecent joints and local neurotrophic disorders in a long-term presence of edema. Conclusions. The use of locking intramedullary osteosynthesis allows to optimize the timing of consolidation, to improve outcomes and quality of the patients’ life during treatment and is the method of choice in surgical treatment of diaphyseal fractures of the humerus. To achieve good results of treatment, it is necessary to observe clear indications for the use of the method; to properly select the steel constructions and follow the recommendations of the specific manufacturer of the implant. The use of locking intramedullary nailing has proven to be highly effective in the surgical treatment of patients with diaphyseal fractures of humeral bone and allowed to obtain positive results of the treatment in 91 % of patients.
перелом плечової кістки; оперативне лікування; iнтрамедулярний металоостеосинтез; результати лікування
перелом плечевой кости; оперативное лечение; интрамедуллярный остеосинтез; результаты лечения
fracture of the humerus; surgical treatment; intramedullary nailing; treatment outcomes
Вступ
Матеріали та методи
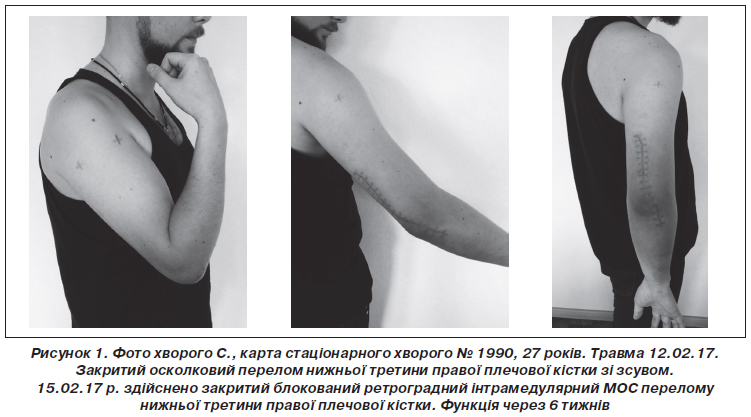
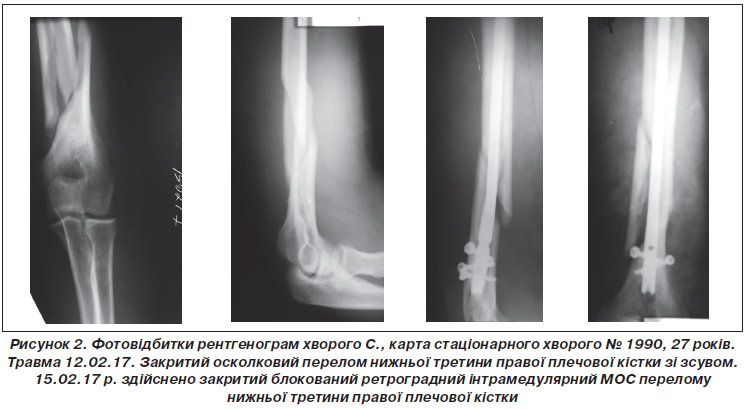
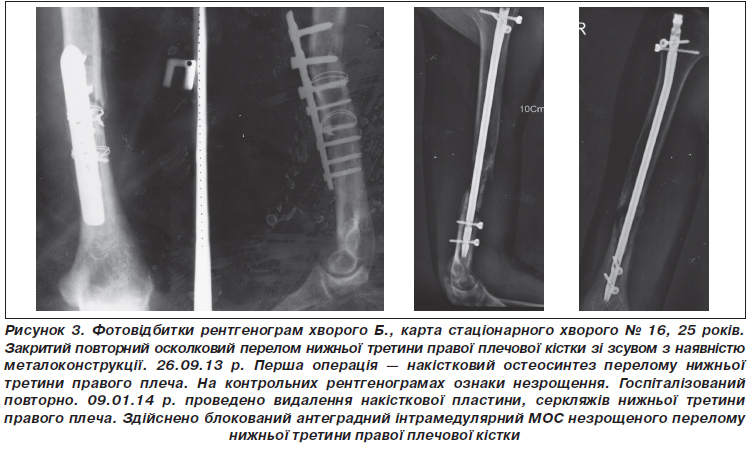
Результати та обговорення
Висновки
1. Анкин А.Н., Анкин Н.А. Травматология (европейские стандарты) / Анкин А.Н., Анкин Н.А. — М.: МЕДпресс-информ, 2005. — 495 с.
2. Васюк В.Л. Нові технології в лікуванні переломів довгих кісток та їх наслідків: Автореф. дис… д-ра мед. наук: спец. 14.01.21 «Травматологія і ортопедія» / В.Л. Васюк. — К.: АМН України. Ін-т травматології та ортопедії, 2007. — 35 с.
3. Профилактика и лечение осложнений закрытого блокируемого остеосинтеза переломов длинных костей у пострадавших с политравмой / Иванов П.А., Соколов В.А., Бялик Е.И., Файн A.M., Воронцов Ю.А. // Вестник травматологии и ортопедии им. Н.Н. Приорова. — 2008. — № 2. — С. 29-32.
4. Интрамедуллярный блокирующий остеосинтез — современная методика, новые сложности, осложнения / Дергачев В.В., Александров А.Н., Ванхальский С.Б. [и др.]. // Травма. — 2011. — Т. 12, № 4. — С. 178-181.
5. Козопас В.С. Лiкування дiафiзарних переломiв довгих трубчастих кiсток за допомогою блокуючого iнтрамедулярного металоостеосинтезу / В.С. Козопас // Травма. — 2015. — Т. 16, № 2. — С. 58-61.
6. Lin J., Hou S.M. & Hang Y.S. Treatment of humeral shaft delayed unions and nonunions with humeral locked nails // J. Trauma. — 2000. — 48. — Р. 695-703.
7. Raghavendra S. & Bhalodiya H.P. Internal fixation of fracture of shaft of humerus by dynamic compression plating or intramedullary nailing: A prospective study // Indian J. of orthopaedics. — 2007. — 41(3). — Р. 214-18.
8. Sidhu S. Management of fracture shaft of humerus — open versus closed antegrade nailing / S. Sidhu, H.S. Mann, D.S. Gursukhman, A. Sidhu, A. Banga, M. Bassi // Pb. Journal of Orthopaedics. — 2011. — Vol. XII, № 1. — Р.33-37.
9. Kontakis G.M. Intramedullary nailing for nonunionof the humeral diaphysis: a review / G.M. Kontakis, G.M. Papadokostakis, K. Alpantaki // Injury. — 2006. — Vol. 37, № 10. — Р. 953-960.
10. A humeral shaft fracture complicated with anterior shoulder dislocation in a young male treated with modified Intrame-dullary nailing prior to reduction: a case report / K.Kazakos, S. Paraschou, N. Lasanianos [еt al.] // Cases J. — 2009. — Vol. 2, № 1. — P. 37-42.