Резюме
Подано огляд літератури, в якому описано клініку й діагностику варикозної хвороби вен при синдромі Klippel — Trenaunay, методи лікування з використанням внутрішньовенної та трансшкірної лазерної коагуляції, ендовенозної радіоабляції, пінної склеротерапії судин і венектомії, підкреслено генетичні дефекти в генезі захворювання, роль дисбалансу прозапальних та імунорегуляторних цитокінів, факторів зростання, молекул клітинної адгезії, матриксних металопротеїназ тощо в патогенетичних побудовах венозних ушкоджень. Ця природжена судинна патологія є не такою рідкісною, як завжди прийнято вважати, причому хворі з дитячих років часто-густо безуспішно лікуються в дорослому віці з приводу варикозу, слоновості й рецидивуючих флеботромбозів, коли діагноз синдрому Klippel — Trenaunay ніколи раніше не фігурував. Цей огляд літератури мусить притягнути увагу до обговорюваної проблеми не лише лікарів-педіатрів, але також терапевтів і судинних хірургів-флебологів.
Представлен обзор литературы, в котором описаны клиника и диагностика варикозной болезни вен при синдроме Klippel — Trenaunay, методы лечения с использованием внутривенной и транскожной лазерной коагуляции, эндовенозной радиоабляции, пенной склеротерапии сосудов и венэктомии, подчеркнуты генетические дефекты в генезе заболевания, роль дисбаланса провоспалительных и иммунорегуляторных цитокинов, факторов роста, молекул клеточной адгезии, матриксных металлопротеиназ и т.п. в патогенетических построениях венозных повреждений. Данная врожденная сосудистая патология является не столь редкой, как обычно принято считать, причем больные с детских лет зачастую безуспешно лечатся во взрослом возрасте по поводу варикоза, слоновости и рецидивирующих флеботромбозов, когда диагноз синдрома Klippel — Trenaunay никогда ранее не фигурировал. Данный обзор литературы должен привлечь внимание к обсуждаемой проблеме не только врачей-педиатров, но также терапевтов и сосудистых хирургов-флебологов.
The article presents a review of the literature, which describes the clinical picture and diagnosis of varicose vein disease in Klippel-Trenaunay syndrome, methods of treatment with intravenous and transcutaneous laser coagulation, endovenous radioablation, foam sclerotherapy of vessels and venectomy. There are underlined genetic defects in the genesis of the disease, the role of pro-inflammatory and immunoregulatory imbalance of cytokines, growth factors, cell adhesion molecules, matrix metalloproteinases etс. in pathogenic constructions of venous damage. This congenital vascular pathology is not as rare as it is commonly thought, and the patients suffering from this pathology since childhood are often being unsuccessfully treated in adulthood for varicose veins, elephantiasis and recurrent phlebothrombosis, when diagnosis of Klippel-Trenaunay syndrome have never previously established. This literature review has to attract the attention to the problem under discussion not only of pediatricians, but also of therapeutists and vascular surgeons-phlebologists.
В самом начале ХХ столетия два французских врача M. Klippel и P. Trenaunay [14] описали у детей своеобразное заболевание, обратив первостепенное внимание на наличие гипертрофии костей. Спустя 65 лет S.M. Lindenauer [16] отметил среди обязательных основных признаков синдрома Клиппеля — Треноне (СКТ) развитие варикозных вен нижних конечностей. Целью данной работы стал анализ современных данных литературы, касающихся течения, патогенеза и лечения варикозной болезни вен (ВБВ) у детей с СКТ.
Клиника и диагностика. В настоящее время установлено, что клиническая картина СКТ в первую очередь характеризуется врожденными преходящими бледно-розовыми или фиолетовыми сосудистыми пятнами кожи на фоне варикоза и увеличения размеров ног [6, 11, 23], но иногда также проявляется поражением внутренних органов (кишечника, печени, почек) [28, 30]. В некоторых случаях над сосудистыми пятнами имеются кровоточащие кожные разрастания темного цвета диаметром от 1–3 мм, одинаково часто встречающиеся у мальчиков и девочек [17, 29].
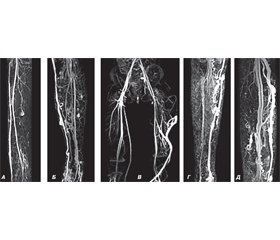
CКТ наблюдается у каждого десятого ребенка с ВБВ, протекает чаще (в 80 % случаев) с односторонним поражением конечности (преимущественно левой) [7] и расширением эмбриональной боковой вены (в 15–20 % наблюдений) [8, 22], а средний диаметр большой подкожной вены обычно составляет 5–6 мм, достигая 1 см [1] (рис. 1). Варикозное расширение поверхностных вен при рождении ребенка, как правило, не выражено и манифестируется лишь в первые годы жизни, когда уже становится отчетливым на дистальных отделах конечностей, а затем распространяется на проксимальные зоны, локализуясь преимущественно на наружных поверхностях ног. ВБВ нижних конечностей чаще характеризуется С1–С3-классами венозной недостаточности по классификации СЕАР [21].
Увеличение размеров пораженной конечности за счет мягких тканей и костей является самым постоянным признаком данного порока (рис. 1А и Д), причем по мере роста ребенка разница в длине ноги возрастает, а в результате нарушения диспропорции скелета возникают различные деформации таза и искривление позвоночника. Соотношение варикоза, гипертрофии конечности, «мраморного» поражения кожи за счет изменений капилляров, тромбоза глубоких вен и кожных изъязвлений составляет 10 : 7 : 6 : 2 : 1 [3, 4, 17]. Как на пораженной стороне, так и на контрлатеральной конечности встречаются участки кожно-мышечной гипотрофии [20].
Больные с СКТ жалуются на быструю утомляемость конечности, боли и судороги в ней, появляются усиление роста волос, повышение потливости и шелушение кожи, возникают клинические признаки слоновости и формируются лимфангиомы [24]. В 15 % случаев констатируется акроцианоз, который часто сочетается с лимфатическим отеком ноги и развитием ортостатической гипотонии [1]. К осложнениям ВБВ при СКТ относятся развитие кровотечение из вен голеней, тромбоэмболические осложнения (в том числе системы легочной артерии), формирование парафлебитического нейрофиброматоза, полная несостоятельность венозного клапанного аппарата с участками атрезии сосудов [13, 20].
Основными методами диагностики венозной патологии при СКТ являются магнитно-резонансная венография, контрастная рентгенофлебография, допплерфлебосонография, двойная ультрасонография и лимфосцинтиграфия [1, 3, 22, 32] (рис. 2).
/113-1.gif)
Этиопатогенез. Этиология СКТ неизвестна. Необходимо отметить, что ювенильная ВБВ относится к наследственно-ассоциированным заболеваниям [31], часто связанным с маркером D16S520 на хромосоме 16q24 [26], a СКТ считается генетически обусловленным патологическим процессом нарушений мезодермальных тканей вследствие дефектов хромосом 8 и 14 [10, 22]. В эмбриогенезе ВБВ при СКТ участвуют врожденные изменения активностей диацетилазы и метилтрансферазы, ответственных за эндотелиальную функцию сосудов и метилирование дезоксирибонуклеиновой кислоты [5]. Существует полиморфизм MTHFR C677T (rs1801133) и MTR A2756G (rs1805087) [27]. Геном, кодирующим ангиогенный фактор при СКТ, является Aggf1, который в эксперименте на животных (мыши) угнетает фосфорилирование VE-кадгерина, активирует каталитическую подъединицу генов p110α и регулирующую p85α PI3K, приводя к активации GSK3β и p70S6K [33].
В тканях венозных сосудов происходит уменьшение уровня аггрекана и богатых лейцином протеогликанов при компенсаторном увеличении коллагена-1 и ламинина [2]. В крови, взятой из варикозных вен, выявляют дисбаланс провоспалительных и иммунорегуляторных цитокинов (интерлейкинов 1α, 1β, 2, 4, 6, 8, 10, туморонекротического фактора α, γ-интерферона), гиперпродукцию сосудистого эндотелиального фактора роста, моноцитарного хемотаксического белка 1 [15], трансформирующего фактора роста 1β, молекул клеточной адгезии (ICAM-1, VCAM-1) и Р-селектина [18], простагландина Е2 [9], дисинтегрина, нейтрофильных желатинсвязанных липокалинов 4, 10, 17, матриксных металлопротеиназ 1, 8, 9 [19, 25], тканевого ингибитора матриксной металлопротеиназы 1 и ионов магния [12]. Клинические проявления и патогенетические построения при СКТ нашли свое отражение на рис. 3.
/114-1.gif)
Лечение ВБВ при СКТ. Для лечения таких больных чаще используются методы внутривенной [29] и транскожной лазерной коагуляции (длина волны 1064 нм), эндовенозной радиоабляции [24], пенной склеротерапии сосудов [21, 28] и венэктомии [17].
В заключение отметим, что представленная врожденная сосудистая патология является не столь редкой, как обычно принято считать, причем больные с детских лет зачастую безуспешно лечатся во взрослом возрасте по поводу идиопатических ВБВ, слоновости и рецидивирующих флеботромбозов, когда чаще всего диагноз СКТ не фигурирует и никогда ранее не фигурировал. Хочется надеяться, что данный обзор литературы привлечет внимание к обсуждаемой проблеме не только врачей-педиатров, но также терапевтов и сосудистых хирургов-флебологов.
Конфликт интересов. Автор заявляет об отсутствии какого-либо конфликта интересов при подготовке данной статьи.
Список литературы
1. Andraska EA, Horne DC, Campbell DN, Eliason JL, Wakefield TW, Coleman DM. Patterns of pediatric venous disease. J Vasc Surg Venous Lymphat Disord. 2016;4(4):422-5. doi: 10.1016/j.jvsv.2016.06.004.
2. Barallobre-Barreiro J, Oklu R, Lynch M, et al. Extracellular matrix remodelling in response to venous hypertension: proteomics of human varicose veins. Cardiovasc Res. 2016;110(3):419-30. doi: 10.1093/cvr/cvw075.
3. Birgitte Maessen-Visch M, Smeets L, van Vleuten C. Duplex investigations in children: Are clinical signs in children with venous disorders relevant? Phlebology. 2015;30(10):719-23. doi: 10.1177/0268355514556143.
4. De Godoy JM, Río A, Domingo Garcia P, de Fatima Guerreiro Godoy M. Lymphedema in Klippel-Trenaunay syndrome: Is it possible to normalize? Case Rep Vasc Med. 2016;20(6):5230634. doi: 10.1155/2016/5230634.
5. Dimopoulos A, Sicko RJ, Kay DM, et al. Copy number variants in a population-based investigation of Klippel-Trenaunay syndrome. Am J Med Genet A. 2016;30(11):172-8. doi: 10.1002/ajmg.a.37868.
6. Dwivedi D, Sheshadri K, Tandon U, Chakraborty S. Klippel-Trenaunay syndrome: a rare entity with anesthesia concerns. J Clin Anesth. 2016;35(12):233-4. doi: 10.1016/j.jclinane.2016.09.004.
7. Forbes N, Walwyn M, Rao G, Ellis D, Lee MG. Klippel-Trenaunay syndrome. West Indian Med J. 2013;62(3):254-6. doi: 10.1007/s11605-013-2409-9.
8. Garg L, Mittal UK, Puri SK, Rissam HK. Klippel-Trenaunay syndrome, an unusual association with persistent lateral marginal vein of Servelle: colour Doppler and 256 dual-source MDCT evaluation. BMJ Case Rep. 2015;11(7):201-5. pii: bcr2015210051. doi: 10.1136/bcr-2015-210051.
9. Gomez I, Ozen G, Deschildre C, et al. Reverse regulatory pathway (H2S/PGE2/MMP) in human aortic aneurysm and saphenous vein varicosity. PLoS One. 2016;11(6):0158421. doi: 10.1371/journal.pone.0158421.
10. Hagen SL, Hook KP. Overgrowth syndromes with vascular malformations. Semin Cutan Med Surg. 2016;35(3):161-9. doi: 10.12788/j.sder.2016.049.
11. Islam MN, Hossain MA, Rahman MS, et al. Mymensingh Med J. 2016;25(4):776-9.
12. Kalinin RE, Suchkov IA, Pshennikov AS, Kamaev AA, Mzhavanadze ND. Concentration of matrix metalloproteinases and magnesium ions in patients with varicose veins of lower limbs. Angiol Sosud Khir. 2016;22(4):24-8.
13. Karim T, Singh U, Nanda NS. A rare presentation of Klippel-Trenaunay syndrome. Indian Dermatol Online J. 2014;5(2):154-6. doi: 10.4103/2229-5178.131086.
14. Klippel M, Trenaunay P. Du naevus variquex osteohypertrophique. Arch Gen Med. 1900;3:641-72.
15. Lattimer CR, Kalodiki E, Geroulakos G, Hoppensteadt D, Fareed J. Are inflammatory biomarkers increased in varicose vein blood? Clin Appl Thromb Hemost. 2016;22(7):656-64. doi: 10.1177/1076029616645330.
16. Lindenauer SM. The Klippel-Trenaunay syndrome: varicosity, hypertrophy and hemangioma with no arteriovenous fistula. Ann Surg. 1965;162:303-14.
17. Malgor RD, Gloviczki P, Fahrni J, et al. Surgical treatment of varicose veins and venous malformations in Klippel-Trenaunay syndrome. Phlebology. 2016;31(3):209-15. doi: 10.1177/0268355515577322.
18. Mikuła-Pietrasik J, Uruski P, Aniukiewicz K, et al. Serum from varicose patients induces senescence-related dysfunction of vascular endothelium generating local and systemic proinflammatory conditions. Oxid Med Cell Longev. 2016;20(16):2069290.
19. Naik B, Kumar M, Khanna AK, Suman PK. Clinico-histopathological study of varicose vein and role of matrix metalloproteinases-1, matrix metalloproteinases-9 and tissue inhibitor of matrix metalloproteinase-1 in varicose vein formation. Indian J Pathol Microbiol. 2016;59(1):25-30. doi: 10.4103/0377-4929.178217.
20. Ndzengue A, Rafal RB, Balmir S, Rai DB, Jaffe EA. Klippel-Trenaunay syndrome: an often overlooked risk factor for venous thromboembolic disease. Int J Angiol. 2012;21(4):233-6. doi: 10.1055/s-0032-1328969.
21. Nurmeev IN, Mirolubov LM, Mirolubov AL, et al. Treatment of chronic venous diseases in children and adolescents. Angiol Sosud Khir. 2016;22(1):105-9.
22. Oduber CE, Young-Afat DA, van der Wal AC, van Steensel MA, Hennekam RC, van der Horst CM. The persistent embryonic vein in Klippel-Trenaunay syndrome. Vasc Med. 2013;18(4):185-91. doi: 10.1177/1358863X13498463.
23. Sah RK, Sharma S, Ghimire S, Bagale BB, Kayastha M, Chapagain RH. Klippel-Trenaunay Syndrome: A Case Report. J Nepal Health Res Counc. 2016;14(33):135-9.
24. Sermsathanasawadi N, Hongku K, Wongwanit C, Ruangsetakit C, Chinsakchai K, Mutirangura P. Endovenous radiofrequency thermal ablation and ultrasound-guided foam sclerotherapy in treatment of Klippel-Trenaunay syndrome. Ann Vasc Dis. 2014;7(1):52-5. doi: 10.3400/avd.oa.13-00111.
25. Serra R, Buffone G, de Franciscis A, et al. A genetic study of chronic venous insufficiency. Ann Vasc Surg. 2012;26(5):636-42. doi: 10.1016/j.avsg.2011.11.036.
26. Serra R, Gallelli L, Butrico L, et al. From varices to venous ulceration: the story of chronic venous disease described by metalloproteinases. Int Wound J. 2016;15(3):183-9. doi: 10.1111/iwj.12594.
27. Shadrina AS, Sevostianova KS, Shevela AI, et al. Polymorphisms in the MTHFR and MTR genes and the risk of varicose veins in ethnical Russians. Biomarkers. 2016;21(7):619-24. doi: 10.3109/1354750X.2016.1171902.
28. Sreekar H, Dawre S, Petkar KS, et al. Diverse manifestations and management options in Klippel-Trenaunay syndrome: a single centre 10-year experience. J Plast Surg Hand Surg. 2013;47(4):303-7. doi: 10.3109/2000656X.2013.766201.
29. Sung HM, Chung HY, Lee SJ, et al. Clinical experience of the Klippel-Trenaunay syndrome. Arch Plast Surg. 2015;42(5):552-8. doi: 10.5999/aps.2015.42.5.552.
30. Tetangco EP, Arshad HM, Silva R. Klippel-Trenaunay syndrome of the rectosigmoid colon presenting as severe anemia. ACG Case Rep J. 2016;3(4):161-71.
31. Wetzel-Strong SE, Detter MR, Marchuk DA. The pathobiology of vascular malformations: insights from human and model organism genetics. J Pathol. 2017;241(2):281-93. doi: 10.1002/path.4844.
32. Zavacka M, Pobehova J, Gibarti K, Frankovicova M. Patients with Klippel-Trenaunay syndrome. Bratisl Lek Listy. 2016;117(10):601-4.
33. Zhang T, Yao Y, Wang J, et al. Haploinsufficiency of Klippel-Trenaunay syndrome gene AGGF1 inhibits developmental and pathological angiogenesis by inactivating PI3K and AKT and disrupts vascular integrity by activating VE-cadherin. Hum Mol Genet. 2016;13(8):163-9.

/113-1.gif)
/114-1.gif)