Статтю опубліковано на с. 146-150
Вступ
На сучасному етапі в травматології найбільш поширеним у лікуванні хворих із діафізарними переломами (ДП) є оперативний метод [2]. Дана тенденція зумовлена бурхливим розвитком і створенням високотехнологічних фіксаторів [4, 5]. Консервативні методи лікування — гіпсові пов’язки, нові пластикові матеріали — використовуються рідше [2]. Проте необхідно не забувати крилатий вислів М.І. Ситенка: «Невміння лікувати переломи консервативно не є вказівкою до оперативного лікування» [13]. Використання все більш модерних засобів для консервативної та оперативної фіксації фрагментів при ДП не завжди дає можливість уникнути негативного результату лікування. Тому сучасні методики лікування ДП повинні всесторонньо вивчатися із застосуванням існуючих ефективних методологічних підходів.
Мета дослідження: проаналізувати сучасні тенденції консервативних і оперативних методів лікування та визначити характерні фактори впливу на репаративну регенерацію (РР) при їх застосуванні.
Матеріали та методи
Нами проведений системний аналіз (СА) основних факторів консервативного й оперативного методів лікування ДП. Саме концептуальний СА дає можливість відслідкувати взаємозв’язок різних чинників, що впливають на зрощення фрагментів у просторовому і часовому вимірах. Це дозволяє в багатьох випадках розібратися в гносеології причин ускладнень і незадовільних результатів конкретного методу лікування. На основі СА можлива розробка нових, нестандартних підходів у лікуванні ДП, що складатиме нове знання, нову парадигму цієї проблеми.
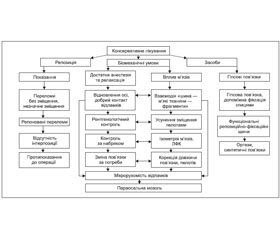
У консервативних методиках (рис. 1) аналізувалися: можливість закритої репозиції фрагментів, в яких біомеханічних умовах вона проходить, а також засоби для стабілізації відламків. Із останніх, зокрема, розглядалися: гіпсова пов’язка, пластиковий гіпс (скотчкаст), ортези, інші синтетичні пов’язки.
/147.jpg)
При аналізі оперативних методів лікування вивчалися доопераційні, операційні та післяопераційні фактори впливу на РР. Фундаментальне значення в остеосинтезі має взаємодія фіксатора з фрагментом, вона в основному визначає ті процеси, що відбуваються на лінії контакту відламків і забезпечують кінцевий результат лікування перелому. У зв’язку з цим вивчалися репозиційні та фіксаційні можливості фіксатора, його вплив на основні джерела РР — окістя, кістковий мозок, міжфрагментарний контакт, цілісність м’ягкотканних структур. Великий вплив на результати оперативного втручання мають численні суб’єктивні й об’єктивні фактори. Вивчалися наявність показань до застосування конкретного методу остеосинтезу та засобу для його реалізації, відповідність проведеного лікування розробленій методиці. При виявленні ускладнень і незадовільних результатів остеосинтезу аналізувалися причини їх виникнення. Правильне ведення післяопераційного періоду є визначальним в отриманні доброго кінцевого результату.
Результати та їх обговорення
Гіпсова пов’язка вперше була застосована в 1851 році голландськими лікарями Маттісеном та Вандерлоо [17]. Вона успішно використовується в практиці травматологів і має багато позитивних властивостей: є гігроскопічною, рівномірно та щільно прилягає до тіла, добре утримує відламки, легко знімається. Альтернативу гіпсу становлять пластиковий гіпс, різного роду синтетичні пов’язки. Пластикові пов’язки в 4–5 разів легші за гіпсові, рухатися при їх носінні значно простіше. До того ж за міцністю вони не поступаються гіпсу. Пластиковий гіпс не боїться вологи, виглядає акуратно, і з ним можна приймати душ. Проте тверді краї пов’язки можуть травмувати оточуючі м’які тканини. Зняти пластиковий гіпс складніше, ніж традиційний, ножицями його не розрізати, тому використовують спеціальну пилку.
Лікування пов’язками показане при переломах із незначним зміщенням відламків або без нього, після успішно проведеної репозиції, за відсутності інтерпозиції, у випадку, коли оперативне втручання протипоказане (рис. 1). Репозицію відламків потрібно проводити під надійним знеболюванням та при повному розслабленні м’язів. Біомеханічними умовами консервативного лікування, крім цього, є відновлення осі та добрий контакт відламків, рентгенологічний контроль. Повинен здійснюватися контроль за набряком [1], зміна пов’язки — за потреби.
Звичайно, що лікування переломів верхньої та нижньої кінцівки відрізняється підходами у зв’язку з різною величиною навантаження та функціональними вимогами до пошкодженого сегмента в майбутньому. При переломах гомілки рішення про лікування пов’язкою приймається на основі аналізу клінічних і рентгенологічних ознак, що характеризують величину пошкоджень окістно-м’язового футляра. При значному зміщенні фрагментів, переломі кісток гомілки на одному рівні є ознакою сильного пошкодження останнього, що супроводжується значним порушенням кровопостачання сегмента. У таких випадках оптимальними є закрита репозиція та фіксація стрижневим апаратом. Косі переломи кісток гомілки на різних рівнях, коли пошкоджений сегмент зберігає певну стабільність, можна лікувати консервативно. Репозиція фрагментів, іммобілізація гомілки гіпсовим тутором з опорною площадкою по передній поверхні коліна дають можливість переносити навантаження на проксимальний відділ гомілки, нижній полюс наколінника. Це дозволяє раннє дозоване навантаження кінцівки [15].
Важливу роль для результатів лікування переломів верхньої кінцівки відіграють іммобілізація та положення сегмента, яке нейтралізує тягу м’язів, що може призвести до вторинного зміщення фрагментів. Так, після перелому хірургічної шийки плечової кістки та верхньої її третини рекомендована фіксація плеча в положенні відведення. При лікуванні переломів кісток передпліччя у верхній третині передпліччя фіксується в положенні супінації, а при переломах у нижній третині — пронації.
Спільним при консервативному лікуванні є збереження природніх джерел мозолеутворення, що при доброму контакті між фрагментами сприяє їх зрощенню. Велике значення для досягнення такого контакту має вплив на них м’язової тяги. Мистецтво лікаря полягає в умінні вчасно регулювати цей вплив, а також взаємодію в системі «шина — м’які тканини — фрагменти», де відбуваються основні процеси при лікуванні пов’язками.
Крім цього, враховуються товщина та якість ватно-марлевого прошарку під гіпсом, ступінь розвитку підшкірно-жирової клітковини, стан і величина м’язів. Товста жирова тканина, добре розвинені м’язи звичайно утруднюють процес репозиції відламків і можливості їх утримання у вправленому стані. Важливе значення мають динамічне спостереження за іммобілізованим сегментом, контроль за величиною набряку, взаємозв’язок фрагментів. При виявленні тих чи інших відхилень проводиться їх біомеханічна корекція.
Фундаментальний вплив на фрагменти при їх доброму контакті має певна мікрорухомість відламків (МРВ), що призводить до вторинного їх зрощення. У цих умовах велике значення має ізометричне напруження м’язів. Це стимулює процес перетворення навколофрагментарної гематоми у фібрин-кров’яний згусток, періостальну мозоль, забезпечуючи вторинний тип зрощення. Значною мірою це зумовлене різнонаправленими деформаціями навколо переломних структур під впливом ізометричного напруження м’язів. Цим процесам сприяє одне джерело кровопостачання м’язів, окістя та зовнішнього шару кістки. Відсутність доброго контакту між фрагментами вимагає повторної репозиції, зміни пов’язки. При нестабільності фрагментів для профілактики вторинного зміщення та для вправлення відламків застосовують різноманітні утримуючі та репозиційні пелоти. Практика показала, що консервативне лікування можливе при поперечних, косих, осколкових переломах, за відсутності інтерпозиції. Поперечні переломи із зміщенням вважаються нестабільними, при яких показане оперативне лікування. У декількох випадках нам після репозиції поперечного перелому плечової кістки вдалося добитися зрощення фрагментів. Під час лікування часто зберігається загроза здавлювання м’яких тканин при виникненні набряку, найчастіше — після фіксаційної контрактури в суміжних суглобах. Таким чином, консервативний метод за наявності відповідного досвіду, при динамічному спостереженні залишається одним з ефективних в арсеналі ортопеда-травматолога, що дає лише 2,6 % незрощень [14, 15].
Ефективне оперативне лікування ДП можливе на підставі глибокого знання біологічних особливостей кістки, процесу зрощення відламків, біомеханіки взаємодії «фіксатор — кістка», елементів, що її становлять, з урахуванням формування кісткової мозолі в просторовому і часовому розташуванні [3, 5, 7]. Нами розглянута можливість розладів репаративної регенерації (РРР) при оперативному лікуванні з урахуванням факторів у доопераційному, операційному та післяопераційному періодах.
Важливим постулатом сучасної концепції АО в лікуванні переломів є мінімальна травматизація м’яких тканин і збереження кровопостачання кісткових відламків [12, 18, 20]. Основними вимогами цієї концепції є відновлення довжини зламаної кістки, осьових співвідношень, усунення ротації, у той же час анатомічна репозиція при осколкових переломах не є обов’язковою [7, 9, 16, 18]. Останній постулат при остеосинтезі LCP-пластинами можна реалізувати тільки при достатній робочій довжині пластини (РДП) — ділянки пластини, розміщеної над переломом і незаповненої блокуючими гвинтами. Це допускає певну МРВ і забезпечує вторинне їх зрощення. Але за відсутності доброго контакту між фрагментами і стабілізації їх LCP-пластиною при короткій РДП, що блокує МРВ, розвивається псевдоартроз. У таких випадках профілактикою РРР може слугувати введення в зону перелому стовбурових мезенхімальних клітин або автологічного кісткового мозку [2, 8].
При значному ранньому навантаженні після остеосинтезу накістковою пластиною посилюється лізис кістки навколо фіксуючих гвинтів, що веде до дестабілізації фрагментів. Продовження дії зовнішньої сили сприяє переходу МРВ у їх макропереміщення та дестабілізацію [4, 5, 9, 10]. Одноплощинна фіксація, відсутність елемента взаємодії «пластина — гвинт» не протидіють такому переходу. Таку протидію достатньою мірою забезпечують LCP-пластини, фіксатори для малоконтактного багатоплощинного остеосинтезу [4–6].
Оперативний метод лікування ДП із застосуванням сучасних високотехнологічних засобів є складним і матеріалозатратним. Він вимагає правильного ведення до операційного періоду, ґрунтовного планування, наявності власного клінічного досвіду. Велике значення має знання багатьох, на перший погляд простих, факторів. При застосуванні оперативного способу фіксації необхідно врахувати тяжкість травми, попередні результати неодноразових репозицій, методики лікування. До уваги береться наявність супутньої соматичної патології, діабету, онкології, порушення обміну речовин, зниження імунітету. Усі ці фактори кардинально впливають на результати оперативного лікування. Вони погіршують умови перебігу РР і призводять до тривалого регіонарного набряку та дисрегенерації [1].
Часто вибір способу фіксації фрагментів при ДП залежить не тільки від знань, досвіду лікаря, а також від матеріального забезпечення та економічної зацікавленості осіб, які приймають рішення [11]. Застосування сучасних розробок асоціації АО вимагає знання багатьох деталей, що викладаються на численних курсах і майстер-класах. Практика показала, що доброго результату можна досягнути при використанні строго за показаннями високотехнологічних фіксаторів, тільки володіючи всіма тонкощами розроблених методик, за наявності достатнього досвіду та забезпечення. Створити такі умови вдається далеко не завжди. На практиці під тиском суб’єктивних факторів, без дотримання техніки, методики оперативного втручання при застосуванні LCP-пластин і блокуючих стрижнів, відмічається значна кількість різноманітних ускладнень і незадовільних результатів.
Причиною цього є недостатня оцінка впливу фіксатора на кісткові фрагменти, якості їх репозиції, стабільності фіксації, руйнації внутрішньої артерії та кісткового мозку. Це, зі свого боку, призводить до неправильної інтерпретації регіонального остеопорозу, динаміки розвитку мозолі. Так, гіпертрофічна мозоль при нерепонованих фрагментах, блокованих багатьма гвинтами, свідчить про недостатню жорсткість фіксації. Навантаження прооперованого сегмента викликає появу больової реакції, а це може закінчитися зламом пластини. Відсутність мозолі при осколковому переломі, короткій РДП, навпаки, підтверджує жорстку фіксацію. Проте значно сповільнена РР також може призвести до зламу фіксатора при навантаженні.
Ускладнення можуть виникнути на кожному етапі лікування. Наприклад, рефрактура може виникнути при первинному зрощенні фрагментів після видалення пластини. Блокування відламків плечової кістки гвинтами товщиною 5 міліметрів може призвести до повторного зламу на рівні проксимального або дистального гвинта. При прийнятті рішення щодо функціонального навантаження на травмовану кінцівку як при консервативному, так і при оперативному методі лікування переломів повинні бути враховані стабільність фіксації фрагментів, а також ступінь розвитку мозолі. Сповільнення зрощення, передчасне навантаження на кінцівку призводять до перелому навіть високоякісних імплантів через їх «втому» [19].
Фізіотерапію, лікувальну фізкультуру як при консервативному, так і при оперативному лікуванні ДП із метою відновлення функції пошкодженого сегмента необхідно розпочинати якомога швидше після репозиції фрагментів чи їх операційної фіксації. Після стабільної фіксації фрагментів, особливо із застосуванням блокуючих інтрамедулярних фіксаторів та LCP-пластин, додаткової фіксації, як правило, не потрібно.
Висновки
Таким чином лікування ДП є складною механічною та біологічною проблемою. Її вирішення повинне базуватися на багатьох факторах, що впливають на перебіг РР. Сучасні знання постійно доповнюються новими уявленнями про роль внутрішньокісткового та періостального кровообігу відламків, кісткового мозку, репозиції, стабільності фіксації, елементів взаємодії в системах «фіксатор — кістка», «фрагмент — пов’язка». Використані за показаннями консервативні та оперативні методики лікування ДП при правильному їх застосуванні із врахуванням факторів впливу на оптимальний перебіг зрощення фрагментів можуть запобігти РРР та забезпечити добрий клінічний результат.
Список литературы
1. Андрейчин В.А. Комплексне консервативне лікування хворих з післятравматичними набряками кінцівок: Метод. рекомендації / В.А. Андрейчин. — К., 2010. — 16 с.
2. Андрейчин В.А. Системний аналіз оперативного методу лікування діафізарних переломів і фактори впливу на репаративну регенерацію / В.А. Андрейчин, П.І. Білінський // Травма. — 2014. — № 6. — С. 59-64.
3. Андрейчин В.А. Фактори, які визначають перебіг загоєння діафізарних переломів / В.А. Андрейчин, В.С. Пелих // Галицький лікарський вісник. — 2012. — Т. 19, № 1. — С. 146-148.
4. Білінский П.І. Практичні аспекти сучасного остеосинтезу / П.І. Білінський. — К.: ТОВ «АНТ», 2013. — 143 с.
5. Білінський П.І. Теорія і практика малоконтактного багатоплощинного остеосинтезу / П.І. Білінський. — К.: Макрос, 2008. — 375 с.
6. Білінский П.І. Концепція малоконтактного багатоплощинного остеосинтезу діафізарних переломів кісток гомілки / П.І. Білінський, В.А. Андрейчин, В.П. Чаплинський // Ортопед. травматол. — 2013. — № 3. — С. 88-91.
7. Блокируемые пластины для переломов конечностей / Anglen J., Kyle R.F. et al. // Остеосинтез. — 2011. — № 1(14). — С. 13-14; JAAOS. — 2009. — Vol. 17, № 7. — P. 647-657.
8. Влияние этиологического фактора травмы на течение репаративного остеогенеза. Часть 1. Сращение диафизарных переломов голени при непрямом механизме травмы / В.Г. Климовицкий, В.Н. Пастернак, В.М. Оксимец и др. // Травма. — 2007. — Т. 8, № 1. — С. 7-12.
9. Корж Н.А. Новые технологии в регенерации кости / Н.А. Корж, Н.В. Дедух // Збірник наукових праць XV з’їзду ортопедів-травматологів України. — Дніпропетровськ, 2010. — С. 79.
10. Корж Н.А. Репаративная регенерация кости: современный взгляд на проблему. Локальные факторы, влияющие на заживление перелома / Н.А. Корж, Л.Д. Горидова, К.К. Романенко // Ортопедия, травматология и протезирование. — 2006. — № 3. — С. 99-105.
11. Літвішко В.О. Функціональне лікування діафізарних переломів кісток гомілки з використанням гіпсової пов’язки або стрижневого апарата / В.О. Літвішко, О.К. Попсуйшапка // Ортопед. травматол. — 2015. — № 4. — С. 91-102.
12. Cовременные представления об условиях консолидации переломов и возможность их обеспечения различными типами фиксаторов (обзор литературы) / Мартель И.И., Мацукатов Ф.А., Шигарев В.М., Бойчук С.П. // Гений ортопедии. — 2012. — № 4. — С. 131-136.
13. Олекса А.П. Травматологія / А.П. Олекса. — Львів: Афіша, 1996. — С. 160.
14. Попсуйшапка А.К. Сращение отломков после перелома кости / А.К. Попсуйшапка, В.А. Литвишко, О.А. Подгайская // Межд. мед. журн. — 2009. — Т. 15, № 2(58). — С. 73-80.
15. Попсуйшапка О.К. Лечение несращения отломков кости после диафизарного перелома / О.К. Попсуйшапка, В.О. Литвишко, В.В. Григорьев // Ортопед. травматол. — 2014. — № 1. — С. 34-40.
16. Ріхтер О.А. Металофіксатори для накісткового остеосинтезу: розуміння вибору — розумний вибір / О.А. Ріхтер // Ортоп. травматол. — 2009. — № 4. — С. 81-83.
17. Травматологія і ортопедія / За ред. Г.Г. Голки, О.А. Бурянова, В.Г. Климовицкого. — Вінниця: Нова Книга, 2014. — 113 с.
18. Томас П. Рюди, Ричард Э. Бакли, Кристофер Г. Моран. АО — принципы лечения переломов. — Минск: Вассамедиа, 2013. — Т. 1. — 636 с.
19. Gardner M.J. Failure of fracture plate fixation / M.J. Gardner, J.M. Evans, R.P. Dunbar // J. Am. Acad. Orthop. Surg. — 2009. — Vol. 17, № 10. — P. 647-657.
20. Ruedi Th.R. AO Principles of fracture management / Th.R. Ruedi, R.E. Buckley, Ch.G. Moran. — Stuttgart, New York: Thieme, 2007. — 947 р.

/147.jpg)