Статтю опубліковано на с. 49-54
Захворювання органів дихання у дітей залишаються однією з основних проблем сучасної педіатрії. Вони посідають перше місце у структурі дитячої патології в Україні. Їх частота становить 62–68 % від загальної захворюваності, до 818,5 на 1000 дітей різного віку [3, 5, 14].
Одним із найпоширеніших клінічних проявів захворювань органів дихання в дітей є кашель [1, 3, 9, 12, 15]. Згідно з даними літератури, майже у 55–65 % дітей, які захворіли на гострі респіраторні захворювання, при зверненні по медичну допомогу першим клінічним симптомом був кашель [3, 6, 9, 19]. Тому зрозумілий підвищений інтерес лікарів до визначення причин, механізму виникнення, локалізації, характеру кашлю в дітей — це сприяє встановленню правильного діагнозу і проведенню відповідного лікування.
У більшості випадків гострі респіраторні захворювання розпочинаються саме з сухого кашлю. Він може зберігатися протягом усього часу, що хворіє дитина, як, наприклад, при гострому фарингіті, чи трансформуватися у вологий кашель, як при гострому бронхіті. Особливості цих хвороб вимагають призначення різного лікування. Те ж саме стосується і ліків, що призначені для боротьби з кашлем, навіть якщо ми стикаємося із сухим кашлем. Сухий кашель може потребувати призначення як протикашльових засобів, так і відхаркувальних препаратів, виходячи із діагнозу.
Гострі запалення дихальних шляхів частіше зустрічаються в дітей раннього віку і досить часто мають найтяжчий перебіг. Це пов’язано з віковими особливостями імунного захисту та анатомо-фізіологічними особливостями дихальної системи у дітей цієї вікової групи. Так, у них слизова оболонка пухка, добре васкуляризується, що призводить до швидкого набряку і в поєднанні зі звуженими носовими ходами значно утруднює дихання. Це призводить до того, що в дітей раннього віку навіть риніт може спричинити задишку та кашель. Гіпертрофована лімфоїдна тканина задньої стінки глотки на тлі частих захворювань є постійним джерелом густого слизу, який стікає в рефлексогенні зони глотки та трахеї, що є причиною появи сухого кашлю в дитини. Бронхи у дітей також мають свої особливості. Вони більш короткі та вузькі [16]. Хоча слизова оболонка бронхів має добре кровопостачання, навіть при значному набряку вона може бути сухою. Це обумовлено тим, що у трахеобронхіальному секреті при запаленні збільшується кількість фукомуцинів, а кількість сіаломуцинів зменшується. Все це призводить до підвищення в’язкості слизу, його застою та розвитку бактерій. У цих умовах миготливий епітелій не в змозі забезпечити повноцінний транспорт слизу і працює з перенавантаженням. Це призводить до виснаження миготливого апарату, дистрофії та атрофії епітелію слизової оболонки дихальних шляхів [11, 20]. Якщо перистальтичні рухи дрібних бронхів та миготливого епітелію великих бронхів та трахеї не забезпечують необхідний дренаж, розвивається кашель, фізіологічна роль якого полягає в очищенні дихальних шляхів від усіх екзогенних та ендогенних факторів, що мають бути видалені з бронхів.
Кашель — це рефлекторна захисна реакція організму, направлена на виведення з дихальних шляхів сторонніх речовин або патологічно зміненого трахеобронхіального секрету. Механізм розвитку кашлю пов’язаний із подразненням чутливих закінчень n. vagus, розміщених в органах дихання. Їх подразнення призводить до передачі нервових імпульсів у кашльовий центр довгастого мозку. У результаті збудження кашльового центру формується реакція у вигляді глибокого вдиху, а потім синхронне скорочення м’язів гортані, бронхів, грудної клітки та діафрагми при закритій голосовій щілині, з подальшим її відкриттям та коротким, форсованим штовхоподібним видихом. При цьому велике значення має вплив механічних і хімічних подразників як на іритативні (швидкі) рецептори, так і на С-рецептори медіаторів запалення (простагландини, брадикінін, субстанція Р та інші) [3, 12, 13]. Найбільш чутливими в дитини є такі кашльові рефлекторні зони: а) ділянка задньої стінки гортані між вільними краями справжніх голосових зв’язок; б) нижня поверхня зв’язок до рівня крикоїдного хряща; в) біфуркаційна зона [2, 6, 9]. Фізикальний ефект кашльового поштовху досить значний. Повітря під час кашлю викидається з легень під тиском, що дорівнює 140 мм рт.ст. [3].
Слід пам’ятати, що кашель є фізіологічним рефлексом і може спостерігатися у здорових дітей. Спеціальними дослідженнями було доведено, що здорові діти мають у середньому 10 коротких кашльових поштовхів протягом доби, переважно вдень. Кашель може з’являтися під час годування, коли через анатомічні особливості їжа потрапляє до дихальних шляхів та провокує кашльовий рефлекс. Також діти часто кашляють під час плачу. Кашель у грудних дітей може бути викликаний значним виділенням слини під час прорізування зубів.
Будь-який кашель у дитини викликає занепокоєння батьків, оскільки може бути сигналом серйозного захворювання. Детальне вивчення характеру кашлю (частота, інтенсивність, тембр, періодичність, продуктивність, характер мокротиння, час появи та тривалість) поряд із даними анамнезу, адекватною оцінкою результатів клінічного обстеження дозволяє установити правильний діагноз і призначити адекватну терапію.
При вологому кашлі саме мокротиння є тим фактором, що подразнює кашльові рецептори та викликає кашель. При сухому кашлі таким подразнюючим фактором виступає сам процес запалення слизової оболонки, повітря та його вміст, що безперервно подразнює запалену слизову оболонку. Сухий кашель є більш частим явищем, аніж вологий кашель, існує велика кількість захворювань, що починаються з сухого кашлю або супроводжуються цим симптомом. Слід відзначити, що не лише захворювання органів дихання можуть стати причиною сухого кашлю, його спричинюють захворювання або вади розвитку інших систем організму.
Кашель при гострому бронхіті має одну важливу особливість: у перші дні захворювання кашель є сухим (мокротиння досить густе на початку захворювання, і хворий не може відкашляти його). Починаючи з третьої доби захворювання хворий уже відкашлює мокротиння, тобто сухий кашель переходить у вологий. Така трансформація сухого кашлю типова саме для гострого бронхіту (адже бронхіальні залози виробляють секрет, що є одним із головних компонентів мокротиння). У дітей непродуктивний характер кашлю в перші дні захворювання на гострий бронхіт обумовлений підвищеною в’язкістю бронхіального секрету, порушенням «ковзання» слизу по бронхіальному дереву (підвищена адгезія бронхіального секрету), недостатньою активністю миготливого епітелію бронхів і неспроможністю скоротливого апарату бронхіол. Суттєву роль відіграє недостатність синтезу сурфактанту, особливо в недоношених і дітей перших місяців життя. Усі ці фактори обумовлюють наявність сухого кашлю в перші дні захворювання на гострий бронхіт, але такий сухий кашель має перейти у вологий на 3–4-й день захворювання. Вологий кашель може непокоїти хворих досить тривалий час (до 10–14 днів). Таким чином, при гострому бронхіті (або пневмонії) слід очікувати та сприяти трансформації сухого кашлю у вологий за рахунок призначення відхаркувальних засобів.
Найчастіша причина справжнього сухого кашлю у дітей (що не трансформується у вологий) — це запалення слизової оболонки глотки, гортані чи трахеї. Подразнення рецепторів дихальних шляхів при цих захворюваннях призводить до збудження кашльового центру та виникнення сухого кашлю. На цьому рівні дихальних шляхів (глотка, гортань, трахея) бронхіальний секрет не виробляється, і не слід очікувати трансформації сухого кашлю у вологий. При фарингіті або ларингіті сухий кашель триває до 5 днів і за позитивної динаміки захворювання зникає разом з іншими симптомами захворювання. Для боротьби з сухим кашлем при фарингіті чи ларингіті слід застосовувати протикашльові засоби.
Іноді сухий кашель може набувати гавкаючого відтінку. Особливої уваги цей тип сухого кашлю заслуговує через те, що він сигналізує про звуження просвіту гортані внаслідок запалення та набряку підзв’язкового простору (псевдокруп). Цей стан вимагає негайної госпіталізації та надання медичної допомоги із застосуванням глюкокортикоїдів [2, 3].
Сухий нападоподібний кашель у дітей дошкільного віку часто з’являється при подразненні слизової оболонки задньої стінки глотки, гортані та трахеї патологічним секретом, що виділяється запаленою слизовою оболонкою носа при гострому риніті або аденоїдною тканиною. Частота такого кашлю обумовлена великою кількістю рецепторів, що розташовані в цих зонах. Але та рідина, яку дитина намагається відкашляти, є запальним ексудатом, що утворюється на поверхні аденоїдної тканини або на слизовій оболонці носа, а не продуктом бронхіальних залоз. Тому призначати в таких випадках відхаркувальні засоби, що стимулюють роботу бронхіальних залоз, не є доцільним. Слід лікувати гострий риніт або тонзиліт, зменшити продукцію запального ексудату. Саме це є основою лікування кашлю.
Для синуситів або аденоїдитів характерні нічні напади сухого кашлю внаслідок потрапляння слизу в гортань і підсихання слизової оболонки при диханні ротом [5, 8]. Значною мірою такий кашель у дитини під час сну провокує сухе повітря, особливо за наявності потужних радіаторів у приміщенні, де дитина спить. На відміну від кашлю при бронхіті цей кашель не супроводжується хрипами в легенях, має поверхневий характер і зникає при лікуванні запального процесу в носоглотці [10, 17].
Сухий кашель також може бути викликаний подразненням рецепторів, сконцентрованих у ділянці зовнішнього слухового проходу, слизовій оболонці придаткових пазух носа та глотки, а також рефлексогенних зон, розміщених на плеврі, парієтальній очеревині, діафрагмі, перикарді. Лікар повинен пам’ятати, що кашель може виникати не тільки при захворюваннях дихальних шляхів, а й при патології серцево-судинної системи, шлунково-кишкового тракту, центральної нервової системи. Слід звернути увагу, що нічний кашель необхідно диференціювати з кашлем при гастроезофагеальній рефлюксній хворобі [2, 3, 6].
Нападоподібний сухий кашель у дітей може бути проявом кашлюку. Напади такого кашлю характеризуються серією сильних кашльових поштовхів, що закінчуються глибоким вдихом зі свистом (репризою). Під час нападу обличчя дитини червоніє або синіє, з’являються сльози з очей, у кінці нападу може бути блювота. Напади кашлю виникають частіше вночі, їх кількість може досягати 50 за добу [2, 3]. Для встановлення правильного діагнозу мають значення дані анамнезу — контакт із хворим на кашлюк, відсутність профілактичного щеплення проти цієї інфекції. Труднощі в діагностиці кашлюку можуть виникнути у шкільному віці, коли у вакцинованих дітей згасає протикашлюковий імунітет і більшість із них стають сприйнятливими до інфекції. Затяжний сухий кашель у підлітків із кашлюком відрізняється відсутністю катаральних проявів у легенях, як правило, перебігає легше, ніж у грудних дітей, і без реприз. Діагноз можна підтвердити визначенням у крові антитоксичних антитіл, які у дітей, що захворіли, на відміну від провакцинованих дітей визначаються у високих титрах [7]. Причиною сухого кашлю у хворих на кашлюк є запалення слизової оболонки дихальних шляхів, що викликає подразнення кашльового центру. Оскільки кашлюк триває досить довго, поріг стимулювання кашльового рефлексу знижується, і навіть незначне подразнення дихальних шляхів стимулює напад кашлю. Саме особливості кашльового рефлексу при кашлюку стають причиною довготривалого кашлю за відсутності інших симптомів захворювання.
Поява сухого кашлю при фізичному навантаженні є ознакою гіперреактивності бронхів, спостерігається у значної частини хворих на бронхіальну астму та дітей із вродженими вадами серця [3, 6]. Діагноз допомагає встановити анамнез життя дитини, наявність ознак основного захворювання.
Є ще ряд діагнозів, про які не варто забувати, коли дитина або її батьки скаржаться на наявність кашлю, що не супроводжується відходженням мокротиння. Сторонні предмети, що потрапляють до дихальних шляхів дитини, викликають напади кашлю з афонією та асфіксією, проходячи через гортань. Цей гострий стан, що загрожує життю дитини, покращується, коли сторонній предмет проходить у бронхи. З одного боку, дихання полегшується, а з іншого — наслідки наявності стороннього предмет в бронхах призводять до розвитку ускладнень (колапсу або емфіземи). Ці стани супроводжуються розвитком запалення, появою вологого кашлю, гнійного мокротиння.
У маленьких дітей тривалий сухий кашель може бути ознакою вад розвитку дихальної системи, наприклад трахеобронхомаляції, бронхолегенової дисплазії, вад розвитку стравоходу, муковісцидозу. Але на відміну від гострих захворювань для вад розвитку типовими є тривалий перебіг захворювання, довготривалий кашель, наявність інших ознак вад розвитку (наприклад, для трахеобронхомаляції характерні дисфагія, диспное, стридор).
Не слід забувати і про туберкульоз, якщо у дитини є довготривалий кашель.
Психогенний надсадний сухий кашель може виникнути як реакція на стресові ситуації в сім’ї та школі, стаючи згодом звичним, із механізмом умовного рефлексу. У частини дітей психогенний кашель супроводжується нервовими тиками. Особливостями психогенного кашлю є: регулярність, висока частота (декілька разів за хвилину), металевий відтінок, поява тільки в денний час і відсутність під час сну. Характерно, що кашель посилюється до та під час огляду лікарем, зникаючи після його закінчення (зняття стресу очікування). Підвищена тривожність батьків, концентрація їх уваги на респіраторних симптомах можуть бути причиною закріплення кашльового рефлексу в дитини. У цьому випадку лікування протикашльовими засобами не дає полегшення, необхідна консультація психоневролога [6].
Таким чином, сухий кашель може бути проявом багатьох захворювань органів дихання у дитини, а інколи кашель обумовлений захворюваннями інших органів і систем організму.
Проблема терапії кашлю особливо актуальна в педіатрії. Лікування кашлю повинно починатися з визначення його причини за даними анамнезу та об’єктивного обстеження. Важливо визначати характер кашлю — сухий або вологий.
Значна кількість препаратів призначена для терапії вологого кашлю. Основним принципом лікування вологого кашлю при пневмонії, бронхітах є забезпечення раціонального дренажу нижніх дихальних шляхів, тобто розрідження мокротиння, зниження його адгезивності, посилення виведення мокротиння, посилення ефективності кашлю. Таким чином, ефективність лікування волого кашлю при гострому бронхіті та пневмонії полягає в посиленні кашлю, що в кінцевому підсумку призводить до покращення відхаркування.
Призначення при гострому бронхіті або пневмонії під час активного запалення протикашльових засобів протипоказане через ризик розвитку ускладнень.
Принцип лікування вологого (продуктивного) кашлю полягає в покращенні реологічних властивостей мокротиння та посиленні його евакуації з дихальних шляхів. Ефективність відхаркувальних засобів базується на розумінні механізму їх дії. За механізмом дії відхаркувальні засоби можна розподілити на три групи: муколітики — вони сприяють розрідженню мокротиння; мукомоторики — сприяють евакуації мокротиння з дихальних шляхів; комбіновані препарати, що є муколітиками та мукомоториками. Ефективність відхаркувальних засобів посилюється при активній оральній регідратації, використанні дренажного масажу та дихальної гімнастики [8, 12].
До мукомоториків рефлекторної дії рослинного походження зараховують препарати термопсису, солодки, первоцвіту. Ці препарати здійснюють помірну подразливу дію на рецептори шлунка, що рефлекторно посилює секрецію залозистих клітин слизової оболонки бронхів. Діючою речовиною цих препаратів є алкалоїди та сапоніни, що сприяють регідратації слизу та мокротиння за рахунок збільшення транссудації плазми, посиленню відхаркування за рахунок покращення бронхіальної прохідності [1, 13, 17, 18]. До мукомоториків резорбтивної дії зараховують натрію та калію йодид, амонію хлорид, натрію гідрокарбонат, які, всмоктуючись у шлунково-кишковому тракті, виділяються слизовою оболонкою бронхів і, збільшуючи бронхіальну секрецію, розріджують мокротиння, чим і полегшують відхаркування. Препарати, що містять йод, також стимулюють розщеплення білків мокротиння, але при цьому часто викликають алергічні реакції [3].
Муколітичні препарати в переважній більшості випадків є оптимальним рішенням при лікуванні органів дихання у дітей. Серед цих препаратів виділяють муколітики прямої дії — препарати, що розривають дисульфідні зв’язки між глікопротеїнами слизу (ацетилцистеїн, метилцистеїн) [1, 10]. До муколітиків непрямої дії зараховують препарати, що регулюють виробку секрету залозистими клітинами слизової оболонки дихальних шляхів. Вони впливають на внутрішньоклітинні ферменти, відновлюють фізіологічне співвідношення муцинів і нормалізують біохімічний склад бронхоальвеолярного секрету [1, 10, 15]. Одним із препаратів цієї групи є карбоцистеїн, який не тільки проявляє муколітичний ефект, але й відновлює нормальну активність секреторних клітин [1, 3]. У педіатричній практиці сьогодні для досягнення муколітичного ефекту також використовують похідні алкалоїду вазицину (найчастіше його синтетичний аналог — бромгексин). Вазицин використовували на Сході з давніх часів як відхаркувальний засіб. При прийомі всередину бромгексин перетворюється в активний метаболіт амброксол, що зменшує в’язкість секрету бронхіальних залоз, відновлює мукоциліарний кліренс, стимулює синтез ендогенного сурфактанту [1].
Таким чином, у лікуванні запальних захворювань органів дихання у дітей та підлітків є великий арсенал відхаркувальних засобів, вибір яких залежить від цілого ряду причин. Програма муколітичної та відхаркувальної терапії будується індивідуально для кожного хворого з урахуванням клінічних особливостей перебігу захворювання, віку дитини та фармакологічних властивостей препаратів.
З урахуванням появи кашлю в дітей на ранніх стадіях гострих запальних захворювань органів дихання вірусної етіології зрозуміло, що пошук препаратів, які б пом’якшували кашель, мали низький рівень ризику виникнення побічних дій, триває постійно. Це пояснює особливий інтерес у педіатрії до відхаркувальних препаратів рослинного походження. Ідея фітотерапії широко підтримується Всесвітньою організацією охорони здоров’я: на думку її експертів, у лікуванні 75 % хворих на гострі респіраторні захворювання доцільно застосовувати препарати рослинного походження. З метою інтеграції фітотерапії в систему охорони здоров’я друкуються спеціальні монографії, що присвячені лікарським рослинам та містять експериментальну та клінічну доказову базу щодо кожної із 235 рослин, що включені до цих монографій. Всесвітня організація охорони здоров’я розробила нормативні документи з вимогами до практики культивування та збору лікарських рослин (Good Agricultural and Collection Practice — GACP) [21]. Тому лікарські препарати на рослинній основі, що відповідають сучасним умовам виробництва, є ефективними та безпечними. Препарати для лікування кашлю, що містять рослинні екстракти, за своєю ефективністю не поступаються синтетичними препаратам, у той же час маючи високий рівень безпеки [12].
З метою полегшення відкашлювання часто використовують препарати, що містять корінь первоцвіту, траву чебрецю, листя плюща. Лікувальний відхаркувальний ефект екстракту первоцвіту обумовлений тим, що він містить полісахариди, фенольні глікозиди, тритерпенові сапоніни, ефірні масла, мікро- і макроелементи та інші біологічно активні речовини. При вологому кашлі екстракт кореня первоцвіту не тільки полегшує відкашлювання, але й покращує кровообіг у бронхах, посилює секрецію слизу слизовою оболонкою нижніх і верхніх дихальних шляхів, прискорює евакуацію секрету з дихальних шляхів. Трава чебрецю діє як відхаркувальний засіб та як бронхоспазмолітик. Чебрець має також протизапальну та антибактеріальну дію. Така дія зумовлена вмістом ефірної олії, основна частина якої виділяється легенями. Трава чебрецю сприяє секреції слизу, полегшує відхаркування і водночас проявляє спазмолітичну дію на гладкі м’язи дихальних шляхів, завдяки чому усувається бронхоспазм. Екстракт листя плюща завдяки активному компоненту — альфа-гедерину стимулює розрідження та відхаркування мокротиння, а також викликає розслаблення м’язів стінки бронхів та знімає бронхоспазм.
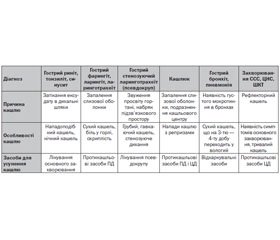
При сухому кашлі, що супроводжує гострі захворювання органів дихання (за винятком малопродуктивного кашлю на початку гострого бронхіту, коли треба призначати відхаркувальний засіб), показані протикашльові лікарські препарати. Протикашльові засоби поділяються на препарати центральної та периферичної дії. Протикашльові препарати периферичної дії зменшують подразнення рецепторів, що розташовані в дихальних шляхах, це зменшує потік імпульсів до кашльового центру та полегшує сухий кашель. Подразнення слизової оболонки дихальних шляхів зменшується за рахунок утворення на її поверхні захисного шару. Протикашльові лікарські препарати периферичної дії мають переважно рослинне походження. Компоненти цих рослин здатні до утворення захисних шарів на слизовій оболонці дихальних шляхів (подорожник, ісландський мох, мальва). Більшість захворювань, що супроводжуються сухим кашлем (фарингіт, ларингіт, кашлюк, залишкові явища після гострих захворювань дихальних шляхів), потребують застосування саме протикашльових засобів периферичної дії [1, 10]. Протикашльові засоби центральної дії (бутамірат, глауцин) показані при сухому кашлі, що не пов’язаний із запаленням дихальних шляхів (психогенний кашель, рефлекторний кашель при патології серцево-судинної системи, шлунково-кишкового тракту, центральної нервової системи, кашель при фізичному навантаженні). Бутамірат і глауцин пригнічують активність кашльового центру, але на відміну від кодеїну не впливають на дихальний центр, не викликають звикання. Протикашльові засоби, що впливають на центральні механізми регуляції кашлю, використовують для запобігання формуванню стійкого кашльового рефлексу. Слід звернути увагу на сухий кашель при кашлюку, коли низький поріг стимулювання кашльового центру при подразненні слизової оболонки дихальних шляхів призводить до збереження нападів кашлю протягом досить тривалого часу. У таких випадках обидві групи протикашльових засобів (і ті, що захищають дихальні шляхи від подразнення, і ті, що знижують збудження кашльового центру) можуть бути ефективними (табл. 1).
/53.jpg)
Останніми роками для лікування сухого кашлю, що обумовлений запаленням та подразненням слизової оболонки глотки, гортані та трахеї, в дітей почали застосовувати препарати, що виготовлені на основі такої рослинної сировини, як ісландський мох (цетрарія ісландська). Ісландський мох здавна використовувався в народній медицині. Екстракт цетрарії ісландської складається на 70 % зі слизоподібних речовин, насамперед це полісахариди ліхенін та ізоліхенін (лишайниковий крохмаль). Ці полісахариди утворюють на поверхні слизових оболонок дихальних шляхів шар, що захищає їх від впливу шкідливих факторів і різного роду подразників, що потрапляють до дихальних шляхів під час захворювання. Захисний шар на поверхні запалених слизових оболонок дихальних шляхів зменшує їх подразнення і, таким чином, заспокоює сухий кашель. Екстракт ісландського моху не тільки заспокоює сухий кашель, але й одночасно сприяє одужанню завдяки протизапальній та антибактеріальній дії лишайникових кислот на поверхні слизових оболонок дихальних шляхів. До складу екстракту ісландського моху входять природні антибіотики: уснинова, ліхестеринова, протоліхестеринова, фумарпротоцентрарова та інші лишайникові кислоти, що проявляють високу антибактеріальну активність щодо стафілококів, стрептококів і навіть туберкульозної палички. Ісландський мох також містить білкові речовини, жири, віск, камедь, ферменти, велику кількість цинку, що обумовлює його імуностимулюючі властивості.
Сучасна медицина використовує екстракт ісландського моху з огляду на його протикашльову, імуностимулюючу, антибактеріальну та протизапальну дію.
Останнім часом цей екстракт почав застосовуватися в педіатрії. Гербіон сироп ісландського моху (виробник Словенія, КРКА, д.д., Ново мєсто) має зручну лікарську форму для використання в педіатрії — сироп. Сироп ісландського моху рекомендований за наявності в дитини сухого подразливого кашлю. Гербіон сироп ісландського моху також зменшує неприємні відчуття при сухості слизових оболонок, при значних навантаженнях на голосові зв’язки.
Цей препарат використовують у дітей старше 1 року. Гербіон добре переноситься, його можна призначати одночасно з лікарськими препаратами інших груп. Призначається препарат Гербіон сироп ісландського моху дітям віком від 1 року до 4 років по 2,5 мл 4 рази на добу (що відповідає 15 мг густого екстракту ісландського моху на прийом), дітям віком від 4 до 10 років — по 5 мл 4 рази на добу (що відповідає 30 мг густого екстракту ісландського моху на прийом), дітям віком від 10 до 16 років — по 10 мл 4 рази на добу (що відповідає 60 мг густого екстракту ісландського моху на прийом), дітям віком від 16 років і дорослим — по 15 мл 4 рази на добу (що відповідає 90 мг густого екстракту ісландського моху на прийом).
Сироп рекомендується запивати великою кількістю чаю або іншого теплого напою, але не раніше ніж через 20 хвилин після прийому препарату, оскільки препарат швидко видаляється через слизові оболонки порожнини рота та дихальних шляхів. Після зникнення клінічних симптомів захворювання рекомендується приймати препарат ще декілька днів. За відсутності клінічного ефекту через 3–4 дні після початку прийому препарату лікар має оглянути хворого для уточнення причини захворювання.
Отже, проблема вибору ліків для боротьби з сухим кашлем залишається актуальною і сьогодні. При лікуванні насамперед слід визначити захворювання, що супроводжується сухим кашлем, і для симптоматичного лікування призначати протикашльові засоби (центральної або периферичної дії) залежно від діагнозу та причини кашлю. Одним з ефективних та безпечних протикашльових засобів периферичної дії, що сприяють полегшенню сухого кашлю, обумовленого запаленням та подразненням слизової оболонки глотки, гортані чи трахеї, є препарат Гербіон сироп ісландського моху.

/53.jpg)