Статья опубликована на с. 41-47
Жаропонижающая терапия является одним из наиболее часто используемых видов лечения в практике участкового врача-педиатра или врача общей практики. Исследователи указывают, что повышение температуры и болевой синдром у детей являются наиболее частыми причинами обращения родителей в медицинские учреждения первого уровня. И хотя основные принципы применения анальгетиков и антипиретиков известны каждому врачу без исключения, в каждом конкретном случае необходимо принимать решение о том, какой препарат в какой дозировке необходим для лечения конкретного ребенка.
Всемирная организация здравоохранения рекомендует использование двух препаратов для симптоматического лечения лихорадки и боли у детей — ибупрофена и парацетамола [18]. По данным литературы, ибупрофен предпочтительней парацетамола по силе и быстроте наступления жаропонижающего и анальгетического эффекта [7, 8], кроме того, ибупрофен действует длительно — до 8 часов [10], что снижает частоту приема препарата и улучшает комплайенс пациентов и их родителей.
При использовании ибупрофена и парацетамола опасные для жизни побочные эффекты (гастроинтестинальные осложнения, синдром Рейе и острая почечная недостаточность) отмечаются крайне редко, и риск их возникновения у указанных препаратов достоверно не отличается [11]. И хотя в очередном докладе Европейского медицинского агентства упоминается свойство ибупрофена повышать риск сердечно-сосудистых осложнений при его регулярном длительном приеме в дозе более 2400 мг/сут, суточная доза менее 1200 мг/сут, разрешенная в США, Европейском союзе и Украине для отпуска без рецепта, не увеличивает вышеуказанный риск при условии спорадического, нерегулярного приема [6]. Последнее имеет отношение к использованию ибупрофена при острых респираторных заболеваниях (ОРЗ) с лихорадкой.
Жаропонижающий и анальгетический эффекты ибупрофена, как и других представителей класса нестероидных противовоспалительных средств (НПВС), являются дозозависимыми. Для ибупрофена мы имеем коридор для рекомендации оптимальной дозы — от 5 до 10 мг/кг массы тела на один прием.
Цель работы — обобщить данные литературы и собственный опыт и определить принципы дозирования ибупрофена в разовой дозе 5 или 10 мг/кг в педиатрической практике.
Данные об эффективности ибупрофена в дозе 5 и 10 мг/кг массы тела
Согласно данным литературы, в исследованиях эффективности ибупрофена дозировки подбирались по разным принципам. Например, в зависимости от уровня лихорадки — 10 мг/кг для детей с аксиллярной температурой тела более 39,2 °С и 5 мг/кг — ниже 39,2 °С [18, 19]; или по принципу: температура выше 39,0 °С — 10 мг/кг, ниже 39,0 °С — 5 мг/кг [1].
Так, A. Wong с соавторами (2001) сравнили жаропонижающую эффективность ацетаминофена (парацетамол), ибупрофена и дипирона (метамизол натрия) у детей с лихорадкой. В этом двойном слепом рандомизированном исследовании принимали участие дети в возрасте от 6 месяцев до 6 лет, у которых отмечалось повышение температуры тела от 38,5 до 40,5 °С. Дети получали одно из жаропонижающих средств: дипирон 15 мг/кг, ацетаминофен 12 мг/кг или ибупрофен 10 мг/кг при температуре тела более 39,2 °С и 5 мг/кг — ниже 39,2 °С. Температуру измеряли каждые 15 минут в течение первого часа, каждые 30 минут в течение второго часа и каждый час до 6 часов после приема лекарства. Основным показателем жаропонижающей эффективности было число пациентов (%), у которых после приема препарата отмечалось снижение температуры тела как минимум на 1,5 °С в сравнении с исходным уровнем. Также показатели эффективности включали время, за которое температура тела пациентов снижалась на 1,5 °С, и процент пациентов, у которых удалось достичь нормализации температуры. 555 пациентов завершили исследование и были оценены в соответствии с протоколом (179 детей в группе принимавших дипирон, 191 ребенок в группе принимавших ацетаминофен и 185 — в группе принимавших ибупрофен). Все три препарата были эффективны относительно снижения температуры тела обследуемых. Доля пациентов, у которых отмечалось снижение температуры более 1,5 °С, была 77 % в группе ацетаминофена, 86 % в группе дипирона и 83 % — в группе детей, получавших ибупрофен. Время достижения снижения температуры было статистически сопоставимо для всех трех групп. Тем не менее число пациентов, достигших нормализации температуры, было значительно выше в группах детей, принимавших метамизол натрия и ибупрофен, чем в группе принимавших ацетаминофен (P = 0,004). Средние изменения (снижение) температуры во временных точках в течение первых 2 часов после приема препарата не имели достоверных отличий во всех группах обследования, однако через 3, 4, 5 и 6 часов после приема были достоверно выше в группах анальгина и ибупрофена в сравнении с ацетаминофеном (P = 0,004).
Таким образом, данное исследование демонстрирует сравнимую жаропонижающую эффективность ибупрофена и метамизола натрия. При этом следует учитывать, что метамизол натрия (дипирон, аналгин) не является жаропонижающим препаратом первой линии назначения у детей. Значительные ограничения в назначении метамизола натрия связаны в первую очередь с риском развития агранулоцитоза [4].
О.К. Ботвиньев с соавторами (2009) анализировали эффективность применения ибупрофена у детей в разовой дозе 5 мг/кг при температуре до 39 °С и 10 мг/кг — при температуре выше 39 °С у 420 больных в возрасте от 3 месяцев до 3 лет с микробно-воспалительными заболеваниями мочевыводящих органов. Жаропонижающий эффект наступал быстро — через 15–20 мин и сохранялся до 4–8 ч. В большинстве случаев (у 303 детей, что составило 92 %) добиться стойкой нормализации температуры удалось в течение 2–3 сут. и значительно реже (у 27, то есть 8 % больных) стойкое снижение температуры наблюдалось после 3–5-суточного приема суспензии. Помимо купирования лихорадки, на фоне терапии ибупрофеном исчезало беспокойство, улучшалось самочувствие у пациентов с болевым абдоминальным синдромом и болезненным мочеиспусканием, что было связано, по мнению авторов, с анальгетическим действием этого лекарственного средства. Указанный эффект отмечался уже после первого приема препарата и был особенно отчетливым при разовой дозе 10 мг/кг. Таким образом, наблюдение показало высокую эффективность короткого курса (2–5 дней) применения ибупрофена при лихорадке и болевом синдроме у детей с микробно-воспалительными заболеваниями органов мочевой системы.
В результате исследований авторы (Ботвиньев О.К., Скугаревская И.О., 2009) указывают на целесообразность дифференцированного назначения ибупрофена с учетом подъема температуры: до 39 °С — 5 мг/кг, более 39 °С — 10 мг/кг ибупрофена.
Ряд исследователей применяли ибупрофен в дозировке только 10 мг/кг. Такая доза указана при изучении жаропонижающего эффекта при лихорадке выше 38,0 °С [8, 14], при оценке эффективности анальгетических свойств при мигрени [9], при боли после неосложненных переломов длинных трубчатых костей [16].
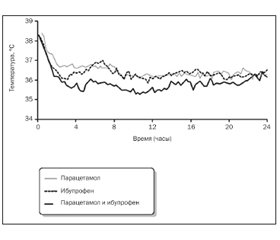
A.D. Hay, N.M. Redmond et al. (2009) провели мультицентровое рандомизированное тройное слепое исследование (PITCH) клинической эффективности комбинации парацетамола с ибупрофеном при лихорадке у детей дошкольного возраста по сравнению с отдельным приемом парацетамола либо ибупрофена. В исследовании принимали участие 3746 детей в возрасте от 6 месяцев до 6 лет с лихорадкой от 37,8 до 41,0 °С, которые проходили амбулаторное лечение. Дети принимали препараты в течение 48 часов: парацетамол каждые 4–6 часов в дозе 15 мг/кг и ибупрофен каждые 6–8 часов в дозе 10 мг/кг. В течение первых 4 часов антипиретическая эффективность при приеме обоих препаратов была выше по сравнению с приемом парацетамола в отдельности (разница 55 минут, 95% ДИ 33–77 минут, Р < 0,001) и сравнима с эффективностью приема ибупрофена в отдельности (разница 16 минут, 95% ДИ 6–39 минут, Р = 0,2).
Прием обоих препаратов приводил к нормализации температуры тела на 23 минуты быстрее (95% ДИ 2–45 минут, Р = 0,015), чем отдельный прием парацетамола, но не быстрее, чем отдельный прием ибупрофена (разница — 3 минуты, 95% ДИ 24–18 минут, Р = 0,8). Однако время без температуры в течение первых 24 часов наблюдения при совместном приеме двух препаратов было достоверно выше, чем при отдельном приеме парацетамола (разница 4,4 часа, 95% ДИ 2,4–6,3 часа, Р < 0,001) или ибупрофена (разница 2,5 часа, 95% ДИ 0,6–4,5 часа, Р < 0,008) (рис. 1).
Таким образом, авторы показали, что прием ибупрофена в дозе 10 мг/кг массы тела для купирования лихорадки высокоэффективен и сравним с комбинированным приемом его с парацетамолом. Хотя, согласно отдельным показателям исследования A.D. Hay, N.M. Redmond et al. (2009) и данным некоторых других исследований, сочетанный или последовательный прием ибупрофена и парацетамола и имеет определенные преимущества в сравнении с монотерапией ибупрофеном [14], однако результаты исследований безопасности такой комбинации на сегодняшний день противоречивы. Учитывая неясности в отношении преимуществ и безопасности комбинации антипиретиков в сравнении с монотерапией, разумным решением является использование монотерапии ибупрофеном или парацетамолом. Именно монотерапия является терапией выбора согласно Руководству по ведению детей с лихорадкой Национального института здоровья Великобритании [13]. И наоборот, данное руководство не рекомендует использовать как жаропонижающую терапию выбора комбинацию ибупрофена и парацетамола. Лишь убедившись в недостаточной эффективности одного антипиретика, можно добавить в терапию второй [12].
Некоторыми авторами при исследовании фармакокинетических свойств ибупрофена также использовались дозы 6 мг/кг [10] и 10 мг/кг/прием [8, 15]. В этих исследованиях скорость и продолжительность действия ибупрофена оказались достоверно выше по сравнению с парацетамолом [8, 10]. Ранее F. Pelen, F. Verriere et al. (1998) показали, что время до наступления жаропонижающего эффекта ибупрофена составило 15 минут после приема препарата, в том числе и для случаев лихорадки с очень высокой (≥ 39,5 °С) температурой (рис. 2).
Исследование фармакокинетики ибупрофена в дозе 5 и 10 мг/кг массы тела
По данным вышеуказанных авторов, продолжительность жаропонижающего эффекта после приема ибупрофена в дозе 10 мг/кг составила до 10–12 часов вне зависимости от начального уровня лихорадки. Более длительный антипиретический эффект ибупрофена по сравнению с парацетамолом отражен также в рекомендациях по частоте использования препаратов в сутки. Так, стандартное дозирование парацетамола составляет 10–15 мг/кг каждые 4–6 часов (до 4 раз в сутки), тогда как ибупрофен используется в дозе 5–10 мг/кг каждые 6–8 часов (до 3 раз в сутки) [8].
M.L. Hämäläinen, K. Hoppu et al. (1997) оценивали эффективность использования ацетаминофена и ибупрофена в обезболивании приступов мигрени у детей. В двойном слепом перекрестном исследовании принимали участие 88 детей в возрасте от 4,0 до 15,8 года с мигренью. Терапия трех атак мигрени у одного ребенка в домашних условиях включала в случайном порядке при одной атаке — пероральную дозу 15 мг/кг ацетаминофена, в другом случае — 10 мг/кг ибупрофена и в третьем случае — плацебо. Прекращение приступа мигрени или снижение интенсивности боли при сильной или умеренной головной боли (градация больше 3 по 5-балльной шкале Ито) минимум на 2 бала через 2 часа достигалось в два раза чаще при применении ацетаминофена и в три раза чаще при применении ибупрофена по сравнению с плацебо. Ибупрофен имел в два раза большую эффективность, чем ацетаминофен, относительно прекращения приступа мигрени в течение 2 часов. Таким образом, было показано, что ибупрофен в дозе 10 мг/кг эффективен при лечении тяжелых и умеренных приступов мигрени у детей и обеспечивает лучшее обезболивание в сравнении с парацетамолом.
N. Poonai, G. Bhullar et al. (2014) сравнили эффективность применения ибупрофена и морфина у детей при боли, связанной с неосложненными переломами длинных трубчатых костей. Было обследовано 134 ребенка, которые поступили в отделение неотложной помощи с неосложненными переломами конечностей. В качестве обезболивающего средства группе из 66 детей был назначен морфин (0,5 мг/кг перорально), второй группе (68 участников) — ибупрофен (10 мг/кг) в течение 24 часов после выписки. Основным критерием оценки было изменение по шкале боли (the Faces Pain Scale — Revised). Участники записывали показатели боли непосредственно до приема каждой дозы и через 30 минут после приема дозы. У пациентов обеих групп было зафиксировано достоверное снижение показателей боли (табл. 1, по Poonai N., Bhullar G. et al. (2014)).
/44.jpg)
По данным вышеуказанных авторов, достоверных различий в изменении показателей боли между пероральным приемом морфина и ибупрофена у детей обследованных групп в любой из 4 временных точек зафиксировано не было (р = 0,6). Однако участники группы морфина имели значительно больше побочных эффектов, чем дети, принимавшие ибупрофен (56,1 против 30,9 %, р < 0,01). То есть ибупрофен в разовой дозе 10 мг/кг массы тела так же эффективен в купировании острого болевого синдрома у детей, как и морфин.
Некоторые исследователи использовали при лихорадке на фоне температуры тела выше 38,0 °С ибупрофен в дозе 5 мг/кг/прием, получая удовлетворительный жаропонижающий эффект [5, 17].
Так, M.D.S. Erlewyn-Lajeunesse et al. (2006) провели тройное рандомизированное исследование 123 детей в возрасте от 6 месяцев до 10 лет с лихорадкой 38,0°C или выше. Участники получали суспензии парацетамола 15 мг/кг (41 ребенок), ибупрофена 5 мг/кг (42 ребенка) или обе суспензии одновременно (40 детей). Сравнивали температуру у детей через один час после приема препарата. При этом достоверной разницы в снижении температуры между группой комбинированного приема и группой приема ибупрофена в дозе 5 мг/кг/прием отмечено не было (0,25 °С, р = 0,166). То есть ибупрофен в дозе 5 мг/кг имеет достаточный жаропонижающий эффект при лихорадке у детей, сравнимый по силе с комбинацией ибупрофена и парацетамола.
Есть наблюдения, подтверждающие эффективность дозировки ибупрофена 5 мг/кг/прием при купировании болевого синдрома. G. Gazal и I.C. Mackie сравнили эффективность различных пероральных анальгетиков для снятия боли и дистресса у детей после удаления зубов под общим наркозом. В исследование были включены парацетамол, ибупрофен, а также парацетамол и ибупрофен в комбинации. Был обследован 201 ребенок в возрасте от 2 до 12 лет. 47 детей были включены в группу приема ибупрофена (5 мг/кг), 51 ребенок одновременно принимал парацетамол и ибупрофен (в дозе соответственно 15 и 5 мг/кг), 48 детей принимали парацетамол в высокой дозе (20 мг/кг), 55 детей были включены в группу приема парацетамола в обычной дозе (15 мг/кг) (контрольная группа). Каждый ребенок обследовался сразу после операции и в послеоперационном периоде через 15 мин на предмет признаков боли с использованием шкалы боли детской больницы Восточного Онтарио. Исследование интенсивности боли сразу после операции не показало достоверных различий среди пациентов всех групп по сравнению с контрольной. Однако была отмечена достоверная разница в снижении выраженности боли и дистресса в группах комбинированной терапии и монотерапии ибупрофеном в сравнении с группой парацетамола в высокой дозировке (20 мг/кг) и контрольной группой (обычная доза парацетамола) через 15 мин после операции. Таким образом, для купирования острого болевого синдрома достаточно монотерапии ибупрофеном в дозе 5 мг/кг, которая имеет сравнимую эффективность с комбинацией ибупрофен 5 мг/кг + парацетамол 15 мг/кг.
Более того, зная, что обезболивающий эффект ибупрофена, как и других НПВС, усиливается пропорционально увеличению дозы, для большего эффекта при недостаточной эффективности ибупрофена в дозе 5 мг/кг целесообразно сначала увеличить дозу до 10 мг/кг массы тела на прием, а уже затем добавлять второй препарат.
Данные о безопасности ибупрофена в дозе 5 и 10 мг/кг массы тела
Равная безопасность ибупрофена в коридоре 5–10 мг/кг/прием и парацетамола была доказана в многоцентровом рандомизированном двойном слепом исследовании с участием 84 192 детей [11]. S.M. Lesko и A.A. Mitchell оценили риск госпитализации детей, применявших по поводу лихорадки ибупрофен в дозе 5 или 10 мг/кг и парацетамол в дозе 12 мг/кг. Ибупрофен в обеих дозировках, так же как и парацетамол, не повышал риск госпитализации, связанный с одним из таких серьезных исходов лечения, как желудочно-кишечное кровотечение, развитие почечной недостаточности, анафилаксия и синдром Рейе. Различий в числе побочных явлений или общем количестве случаев неблагоприятных побочных реакций при прямом сравнении применения обеих доз ибупрофена и парацетамола в течение 28 дней не отмечено. Подробный анализ неблагоприятных явлений со стороны различных систем и органов при применении ибупрофена показал, что неблагоприятные явления во всех случаях были незначительными и прекращались при отмене лечения. Неблагоприятные явления со стороны желудочно-кишечного тракта при применении ибупрофена статистически значимо не отличались от таковых при приеме парацетамола, клинически значимых желудочно-кишечных кровотечений или случаев мелены при применении ибупрофена не наблюдали. Случаев смерти или госпитализации, связанных с побочным действием препаратов, а также различий в частоте неблагоприятных явлений по возрастному или половому признаку не было отмечено.
Исследование S.M. Lesko и A.A. Mitchell показало, что безопасность ибупрофена в отношении частоты развития опасных для жизни осложнений сопоставима с таковой у парацетамола в обеих дозировках — как 5, так и 10 мг/кг/прием. При этом в отличие от парацетамола ибупрофен имеет в 4 раза более высокий терапевтический индекс, что резко снижает риски, связанные с возможной преднамеренной или случайной передозировкой [2]. Поэтому врач может выбирать дозу ибупрофена в коридоре от 5 до 10 мг/кг массы тела на прием, не опасаясь возрастания риска побочных эффектов.
По данным Департамента послерегистрационного надзора за лекарственными препаратами, в Украине в 2014 году было зарегистрировано 176 случаев развития побочных реакций при использовании ибупрофена, что составляет менее 0,1 % от общего количества зарегистрированных побочных реакций при использовании лекарственных средств [20].
Нами (Марушко Ю.В., Бойко Н.С., 2014) была проведена работа по оценке эффективности и безопасности использования ибупрофена у детей с острыми респираторными заболеваниями, которые сопровождались лихорадкой и синдромом интоксикации.
Под нашим наблюдением находилось 50 детей, больных ОРЗ, в возрасте от 1 до 5 лет. Лечение пациентов проводилось в соответствии с протоколами МЗ Украины. Во всех случаях с жаропонижающей целью был назначен ибупрофен (суспензия Нурофен для детей) 5–10 мг/кг (в средней дозе 8,70 ± 0,02 мг/кг). Использование ибупрофена в указанной дозе продолжалось при необходимости 2–3 раза в день в среднем до 3–4 дней.
Проведенное нами исследование показало, что Нурофен для детей уже через 15 минут применения достоверно снижал средние показатели температуры тела пациентов, что указывает на скорое начало эффекта от использования данного средства. Нормализация или снижение на 1,5 °С и более температуры тела после приема препарата в большинстве случаев продолжается до 8 часов, а у четверти детей — до 12 часов. Применение ибупрофена позволяет также уменьшить частоту проявлений симптомов интоксикации, таких как общая слабость, снижение аппетита и ощущение ломоты в мышцах. При этом побочные эффекты наблюдались только у одного пациента — появление диспептического синдрома на третий день приема препарата. Это указывает на высокий профиль безопасности использования Нурофена для детей в виде суспензии.
Выводы и рекомендации для практических врачей
В приведенных исследованиях показана высокая эффективность использования ибупрофена как препарата первой линии при лихорадке и боли у детей. При этом авторы в большинстве наблюдений указывают на использование ибупрофена при температуре тела выше 39 °C и выраженном болевом синдроме (например, приступе мигрени) в дозе 10 мг/кг. В целом ряде других клинических исследований подтверждена эффективность ибупрофена в дозе 5 мг/кг при температуре тела выше 38 °С и боли при травмах.
Учитывая данные литературы и наш опыт [2, 3], при принятии решения о дозировке ибупрофена необходимо учитывать уровень и вид лихорадки (выше 38,5 °С или ниже, «бледная» лихорадка и др.), выраженность болевого синдрома, преморбидное состояние ребенка (принадлежность к группе риска), диагноз (периферическое воспаление как причина лихорадки и/или боли, побочные эффекты иммунизации и т.д.).
Обобщая данные литературы и свой клинический опыт, мы рекомендуем следующую схему использования в практике дозировок ибупрофена (табл. 2).
Доказательная база эффективности и безопасности ибупрофена получена с использованием оригинальной молекулы, то есть Нурофена для детей. Нурофен для детей более 10 лет широко применяется для лечения лихорадки и болевого синдрома в педиатрической практике врачами Украины. Нурофен для детей выпускается в форме суспензии для перорального применения в дозе 100 мг/5 мл по 100 и 200 мл во флаконе. Применяют детям в возрасте от 3 месяцев до 12 лет с массой тела не менее 5 кг в разовой дозе 5–10 мг/кг, с максимальной суточной дозой 20–30 мг/кг и кратностью приема до 3 раз в сутки.
С учетом того, что для детей более старшего возраста требуется больший объем суспензии для нужной разовой дозы, в Украине стала доступной суспензия Нурофен для детей Форте в новой увеличенной дозировке — 200 мг/5 мл, которая позволяет дать ребенку правильно рассчитанную разовую дозу — от 5 до 10 мг/кг массы тела — в меньшем объеме препарата. Такой подход улучшает комплайенс при назначении препарата детям дошкольного и раннего школьного возраста.
Кроме того, выпускаются ректальные суппозитории Нурофен для детей в дозе 60 мг. После 6 лет применяют Нурофен в таблетках 200 мг, с 12 лет у детей применяют препарат Нурофен Форте в форме таблеток по 400 мг — по одной таблетке по необходимости до 3 раз в сутки.
Таким образом, для практического врача Нурофен для детей предлагает все необходимое разнообразие форм выпуска для выбора оптимальной схемы лечения лихорадки и болевого синдрома. Пользуясь данными, приведенными в обзоре, врач может использовать весь потенциал ибупрофена, не подвергая маленького пациента дополнительным рискам, связанным с использованием комбинаций жаропонижающих препаратов.
На сегодняшний день данные литературы и собственный опыт четко определяют ибупрофен (Нурофен для детей) в качестве препарата первой линии при лихорадке у детей как высокоэффективное и безопасное лекарственное средство. Разнообразие лекарственных форм Нурофена позволяет назначать препарат детям разного возраста (с 3 месяцев) с высоким комплайенсом. Приведенная нами схема (табл. 2) по необходимой дозировке ибупрофена для лечения лихорадки и болевого синдрома у детей позволяет практическому врачу четко определиться с дозированием препарата в каждой конкретной ситуации, что будет способствовать достижению максимального клинического эффекта.
Список литературы
1. Ботвиньев О.К., Скугаревская И.О. и др. Опыт применения ибупрофена в комплексном лечении детей раннего возраста с микробно-воспалительными заболеваниями органов мочевой системы // Вопросы современной педиатрии. — 2009. — Т. 8. № 5. — С. 84-87.
2. Марушко Ю.В., Гарбар И.И. Безопасность использования ибупрофена в педиатрической практике // Український медичний часопис. — 2014, 10 липня (електронна публікація). www.umj.com.ua.
3. Марушко Ю.В., Бойко Н.С. Досвід застосування препарату Нурофен для дітей у педіатричній практиці // Український медичний часопис. — 2014. — № 2(100). — С. 83-86
4. Ушкалова Е.А., Астахова А.В Проблемы безопасности анальгина // Здоров’я України. — 1999. — № 17(222). — С.46-47.
5. Erlewyn-Lajenesse M.D.S., Cooppens K. et al. Randomised controlled trial of combined paracetamol and ibuprofen for fever // Archives of Disease in Childhood. — 2006. — 91(5) . — 414-416.
6. European Medicines Agency. PRAC recommends upda–ting advice on use of high-dose ibuprofen. Review 13 April 2015, EMA/217862/2015. www.ema.europa.eu.
7. Gazal G., Mackie I.C. A comparison of paracetamol, ibuprofen or their combination for pain relief following extractions in children under general anaesthesia: a randomized controlled trial // International Journal of Paediatric Dentistry. — 2007. — 17. — 169-177.
8. Hay A.D., Redmond N.M. et al. Paracetamol and ibuprofen for the treatment of fever in children: the PITCH randomized controlled trial // Health Technology Assessment. — 2009. — Vol. 13, № 27.
9. Hämäläinen M.L., Hoppu K. et al. Ibuprofen or acetaminophen for the acute treatment of migraine in children: a double-blind, randomized, placebo-controlled, crossover study // Neurology. — 1997. — 48. — 103-107.
10. Kelley M.T., Walson P.D. et al. Pharmacokinetics and pharmacodynamics of ibuprofen isomers and acetaminophen in febrile children // Clinical Pharmacological Therapy. — 1992. — 52(2). — 181-189.
11. Lesko S.M., Mitchell A.A. An Assessment of the Safety of Pediatric Ibuprofen // The Journal of the American Medical Association. — 1995. — Vol. 273, № 12. — 929-933.
12. Nabulsi M. Is combining or alternating antipyretic therapy more beneficial than monotherapy for febrile children? // British Me–dical Journal. — 2009. — 339. — b3540. Doi: 10.1136/bmj.b3540.
13. NICE — National Institute for Health and Care Excellence, Feverish illness in children: assessment and initial management in children younger than 5 years. NICE clinical guideline 106. May 2013: guidance.nice.org.uk/cg160.
14. Paul I.M., Sturqui S.A. et al. Efficacy of Standard Doses of Ibuprofen Alone, Alternating, and Combined With Acetaminophen for the Treatment of Febrile Children // Clinical Therapy. — 2010. — 32(14). — 2433-2440.
15. Pelen F., Verriere F. et al. Treatment of fever: Monotherapy with ibuprofen. Multicentre acceptability study conducted in hospital // Annales de Pеdiatribe. — 1998. — Vol. 45(10). — P. 719-728.
16. Poonai N., Bhullar G. et al. Oral administration of morphine versus ibuprofen to manage postfracture pain in children: a rando–mized trial // Canadian Medical Association Journal. — 2014. — 186(18). — 1358-63.
17. Sarrell E.M., Wielunsky E. et al. Antipyretic treatment in young children with fever: acetaminophen, ibuprofen, or both alterna–ting in a randomized, double-blind study // Archives of Pediatrics and Adolescent Medicine. — 2006. — 160(2). — 197-202.
18. WHO Model List of Essential Medicines for Children, 4th list (April 2013). http://www.who.int/medicines/publications/essentialmedicines/en/index.html.
19. Wong A., Sibbald A. et al. Antipyretic Effects of Dipyrone Versus Ibuprofen Versus Acetaminophen in Children: Results of a Multinational, Randomized, Modified Double-Blind Study // Clinical Pediatrics. — 2001. — 40. — 313.
20. Основні показники роботи системи фармаконагляду України за 2014 рік. http://www.dec.gov.ua/index.php/ua/informatsiya-shchodo-rishen-spryamovanikh-na-ubezpechennya-likarskikh-zasobiv-v-ukrajini/osnovni-pokazniki-diyalnosti

/43.jpg)
/44.jpg)
/46.jpg)