Журнал «Актуальная инфектология» 1 (10) 2016
Вернуться к номеру
Особенности цитокиновой регуляции при мультирезистентном туберкулезе в зависимости от степени эндогенной интоксикации
Авторы: Тодорико Л.Д., Еременчук И.В. - ВГУЗ Украины «Буковинский государственный медицинский университет», г. Черновцы
Рубрики: Инфекционные заболевания
Разделы: Справочник специалиста
Версия для печати
Актуальність. Туберкульоз (ТБ) відноситься до інтерлейкінзалежних імунодефіцитів із вираженими змінами в цитокіновій системі. Незважаючи на значні успіхи в досягненні контролю над ТБ, залишається невизначеною роль окремих цитокінів у формуванні резистентних його форм, не вирішені питання ідентифікації інтегральних маркерів прогресування патологічного процесу при мультирезистентному туберкульозі легень (МРТБ), а також відсутнє прогностичне визначення їх ролі в забезпеченні ефективності стандартних програм протитуберкульозної хіміотерапії. У зв’язку із вищезазначеним закономірно виникає необхідність аналізу показників окремих цитокінів у сироватці крові пацієнтів із МРТБ залежно від профілю резистентності, що може відображати ступінь вираженості місцевого та системного характеру специфічного запалення, особливості імуноцитокінової регуляції з метою удосконалення програми лікування. ТБ відноситься до захворювань, які супроводжуються ендогенною інтоксикацією, тобто накопиченням в організмі кінцевих та проміжних продуктів метаболізму при порушеному обміні внаслідок запальної реакції. Шляхами формування ендогенної інтоксикації при ТБ є цитотоксична гіпоксія, порушення внутрішньоклітинного гомеостазу, масивне утворення та подальша резорбція продуктів тканинного розпаду, імуноцитокіновий та гормональний дисбаланс тощо. Мета дослідження — оцінити показники ендогенної інтоксикації, встановити особливості цитокінової регуляції у хворих на мультирезистетний туберкульоз легень залежно від профілю резистентності мікобактерій та визначити їх роль у формуванні системної запальної реакції.
Матеріали та методи. Об’єктом дослідження стали 116 пацієнтів із діагнозом вперше діагностованого туберкульозу легень із збереженою чутливістю до антимікобактеріальних препаратів; із МРТБ із діагностованою стійкістю як мінімум до двох препаратів I ряду; хворі на туберкульоз із розширеною резистентністю. Використано клінічні, рентгенологічні, біохімічні, мікроскопічні, мікробіологічні, імуноферментні та статистичні методи дослідження.
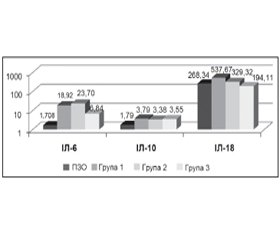
Результати. Проведений кореляційний аналіз за Пірсоном між про- і протизапальними цитокінами показав, що у хворих на МРТБ коефіцієнт кореляції негативний, слабкої сили між показниками інтерлейкіну (ІЛ)-6 та ІЛ-10, між ІЛ-18 та ІЛ-10 (–0,22, р < 0,001; –0,16, р < 0,001). Продукція ІЛ-6 та ІЛ-10 у групах хворих на ТБ незалежно від резистентності зростає у відповідь на підвищення синтезу ендотоксинів мікобактерій туберкульозу, наростання ендогенної інтоксикації та цитотоксичної гіпоксії створює передумови для розвитку їх резистентності. Дисбаланс співвідношення ІЛ-18 та ІЛ-10 у цих хворих характеризує збільшення ступеня тяжкості стану пацієнта, поширеність запального процесу в легенях і формування резистентності; відзначається істотна перевага лімфоцитів Тх 2-го типу (гуморального), що вказує на розвиток дефекту клітинно-опосередкованого імунного захисту та перевагу неефективної протизапальної імунної активації.
Висновки. Комплексна оцінка показників інтегральних індексів ендогенної інтоксикації та рівня окремих про- та протизапальних цитокінів у плазмі крові хворих на МРТБ свідчить про помірно виражену ендогенну інтоксикацію, виснажені клітинні ланки імунної реактивності за рахунок формування умов розвитку резистентності мікобактерій туберкульозу із подальшим наростанням цитотоксичної гіпоксії та активації синдрому системної запальної відповіді. Аналіз вмісту ІЛ-6, ІЛ-10 і ІЛ-18 у плазмі крові хворих із мультирезистентністю довів, що їх рівень залежить від характеру резистентності мікобактерій туберкульозу.
Актуальность. Туберкулез (ТБ) относится к интерлейкинзависимым иммунодефицитам с выраженными изменениями в цитокиновой системе. Несмотря на значительные успехи в достижении контроля над ТБ, остается неопределенной роль отдельных цитокинов в формировании резистентных его форм; не решены вопросы идентификации интегральных маркеров прогрессирования патологического процесса при МРТБ, а также отсутствует прогностическое определение их роли в обеспечении эффективности стандартных программ противотуберкулезной химиотерапии. ТБ относится к заболеваниям, которые сопровождаются эндогенной интоксикацией, т.е. накоплением в организме конечных и промежуточных продуктов метаболизма вследствие нарушенного обмена при воспалительной реакции. Путями формирования эндогенной интоксикации при ТБ являются цитотоксическая гипоксия, нарушение внутриклеточного гомеостаза, массивное образование и дальнейшая резорбция продуктов тканевого распада, иммуноцитокиновый и гормональный дисбаланс и т.д. В связи с вышеуказанным закономерно возникает необходимость анализа показателей отдельных цитокинов в сыворотке крови пациентов с МРТБ в зависимости от профиля резистентности, который может отражать степень выраженности местного и системного характера специфического воспаления, особенности иммуноцитокиновой регуляции с целью усовершенствования программы лечения. Цель исследования — оценить показатели эндогенной интоксикации, установить особенности цитокиновой регуляции у больных с мультирезистентным туберкулезом легких в зависимости от профиля резистентности микобактерий и определить их роль в формировании системной воспалительной реакции.
Материалы и методы. Объектом исследования стали 116 пациентов с туберкулезом легких с диагнозом впервые диагностированного туберкулеза легких с сохраненной чувствительностью к антимикобактериальным препаратам; с МРТБ с диагностированной устойчивостью как минимум к двум препаратам I ряда; больные туберкулезом с расширенной резистентностью. Использованы клинические, рентгенологические, биохимические, микроскопические, микробиологические, иммуноферментные и статистические методы исследования.
Результаты. Проведенный корреляционный анализ по Пирсону между про- и противовоспалительными цитокинами показал, что у пациентов с МРТБ коэффициент корреляции отрицательный, слабой силы между показателями интерлейкина (ИЛ)-6 и ИЛ-10, между ИЛ-18 и ИЛ-10 (r = –0,22, р < 0,00; r = –0,16, р < 0,001). Продукция ИЛ-6 и ИЛ-10 в группах больных ТБ независимо от резистентности возрастает в ответ на повышение синтеза эндотоксинов микобактерий туберкулеза, нарастание эндогенной интоксикации и цитотоксической гипоксии создает предпосылки для развития их резистентности. Дисбаланс соотношения ИЛ-18 и ИЛ-10 у этих больных характеризует увеличение степени тяжести состояния пациента, распространенность воспалительного процесса в легких и формирование резистентности; отмечается существенное преимущество лимфоцитов Тх 2-го типа (гуморального), что указывает на развитие дефекта клеточно-опосредованной иммунной защиты и преимущество неэффективной противовоспалительной иммунной активации.
Заключение. Комплексная оценка показателей интегральных индексов эндогенной интоксикации и уровня отдельных про- и противовоспалительных цитокинов в плазме крови больных МРТБ свидетельствует об умеренно выраженной эндогенной интоксикации, истощении клеточного звена иммунной реактивности за счет формирования условий развития резистентности микобактерий туберкулеза с последующим нарастанием цитотоксической гипоксии и активации синдрома системного воспалительного ответа. Анализ содержания ИЛ-6, ИЛ-10 и ИЛ-18 в плазме крови больных с мультирезистентностью доказал, что их уровень зависит от характера резистентности микобактерий туберкулеза.
Introduction. Tuberculosis (TB) belongs to interleukin-dependent immunodeficiencies with pronounced changes in cytokine system. Despite significant progress achieved in TB control, the role of some cytokines in the development of its resistant forms remains unclear; the issues of identification of integrated markers of progression of the pathological process in multidrug-resistant tuberculosis (MDR TB) is unsolved; as well as no prognostic determination was made in terms of their role in ensuring the effectiveness of standard programs for tuberculosis chemotherapy. In view of the above, it is necessary to analyze indicators of certain cytokines in the blood serum of patients with MDR TB, depending on the resistance profile, which may reflect the severity of local and systemic nature of the specific inflammation, features of immuno-cytokine regulation in order to improve treatment programs. TB belongs to diseases that are accompanied by endogenous intoxication, i.e. accumulation in the body of end and intermediate products of metabolism in metabolism impaired due to inflammatory response. Pathways of endogenous intoxication development in TB are cytotoxic hypoxia, violation of intracellular homeostasis, massive generation and further resorption of tissue decay products, immuno-cytokine and hormonal imbalance, etc. The objective of this study — to estimate the parameters of endogenous intoxication, to determine the features of cytokine regulation in patients with multidrug resistant pulmonary tuberculosis depending on the resistance profile of mycobacteria and to define their role in the development of systemic inflammatory response.
Materials and methods. The study included 116 patients with newly diagnosed pulmonary tuberculosis and preserved sensitivity to antimycobacterials; with MDR TB and diagnosed resistant to at least two first-line agents; tuberculosis patients with enhanced resistance. Clinical, radiological, biochemical, microscopic, microbiological, immune-enzymatic and statistical study methods were used.
Results. Pearson correlation analysis between pro- and anti-inflammatory cytokines showed that in patients with MDR TB there is a weak negative correlation between the levels of interleukin (IL)-6 and IL-10, IL-18 and IL-10 (–0.22, p < 0,001; –0.16, p < 0.001). Production of IL-6 and IL-10 in groups of TB patients, independent of resistance, increases in response to increased synthesis of endotoxins of Mycobacterium tuberculosis; growth of endogenous intoxication and cytotoxic hypoxia predetermines the development of their resistance. The imbalance of IL-18 and IL-10 ratio in these patients characterizes the increase in severity of the patient’s state, the spread of inflammatory processes in the lungs and the development of resistance; there is a significant advantage of the Tx-lymphocyte type 2 (humoral), which indicates the development of defect in cell-mediated immune response and prevalence of an ineffective anti-inflammatory immune activation.
Conclusions. Comprehensive assessment of integral indices of endogenous intoxication and level of certain pro- and anti-inflammatory cytokines in the blood plasma of patients with MDR TB shows a moderate endogenous intoxication, break down of the cellular component of the immune reactivity due to the formation of conditions for the development of Mycobacterium tuberculosis resistance, with further growth of cytotoxic hypoxia and activation of systemic inflammatory response syndrome. Analysis of plasma concentration of IL-6, IL-10 and IL-18 in patients with multidrug-resistance proved, that their level depends on the nature of Mycobacterium tuberculosis resistance.
туберкульоз, мультирезистентність, інтерлейкіни, ендогенна інтоксикація.
туберкулез, мультирезистентность, интерлейкины, эндогенная интоксикация.
tuberculosis, multidrug-resistance, interleukins, endogenous intoxication.
Вступ
Матеріали та методи
Результати
/62_2.jpg)
Обговорення
Висновки
1. Бережная Н.М. Цитокиновая регуляция при патологии: стремительное развитие и неизбежные вопросы / Н.М. Бережная // Цитокины и воспаление. — 2007. — Т. 6, № 2. — С. 26-34.
2. Воробьева О.А. Взаимосвязь клинических проявлений и уровня эндогенной интоксикации больных туберкулезом легких / О.А. Воробьева // Туберкулез в России: Мат-лы VIII Российского съезда фтизиатров. — М.: ООО «Идея», 2007. — С. 170.
3. Фещенко Ю.І. Епідеміологічні та організаційні аспекти надання інтегрованої медичної допомоги хворим на ВІЛ/СНІД, туберкульоз, інфекційний гепатит та наркотичну залежність в Україні / Ю.І.Фещенко, А.М. Вієвський, В.М. Мельник та ін. // Укр. пульмон.ж. — 2013. — № 3. — С. 34-46.
4. Островский В.К. Показатели крови и лейкоцитарного индекса интоксикации в оценке тяжести и определении прогноза при воспалительных, гнойных и гнойнодеструктивных заболеваниях / В.К. Островский, А.В. Мащенко, Д.В. Янголенко, С.В. Макаров // Клин. лаб. диагностика. — 2006. — № 6. — С. 50-53.
5. Мельник В.М. Аналіз недоліків організації лікування хворих на хіміорезистетний туберкульоз / В.М. Мельник, І.О. Новожилова, В.Г. Матусевич, Т.М. Марцинюк // Туберкульоз, легеневі хвороби, ВІЛ-інфекція. — 2014. — № 3. — С. 5-10.
6. Разнатовская Е.Н. Эффективность Genexpert MTB/RIF у больных с новыми случаями и рецидивами туберкулеза легких / Е.Н. Разнатовская, А.А. Михайлова, И.А. Костенко // Актуальная инфектология. — 2015. — № 2(7). — С. 55-57.
7. Тодоріко Л.Д. Особливості еволюції імунопатогенезу лікарсько-стійкого туберкульозу / Л.Д. Тодоріко // Клінічна імунологія. Алергологія. Інфектологія. — 2014. — № 3. — С. 16-20.
8. Тодоріко Л.Д. Резистентність мікобактерій туберкульозу: міфи та реальність / Л.Д. Тодоріко, В.І. Петренко, М.М. Гришин // Туберкульоз. Легеневі хвороби. ВІЛ-інфекція. — 2014. — № 1(16). — С. 60-67.
9. Kulpraneet M. Сytokine production in NK and NKT cells from Mycobacterium tuberculosis infected patients / M. Kulpraneet, S. Sukwit, K. Sumransurp et al. // Southeast Asian J. Trop. Med. Public. Health. — 2007. — V. 38, № 2. — P. 370-375.
10. El-Masry S. Elevated serum level of interleukin (IL)-18,
interferon (IFN)-gamma and soluble Fas in patients with pulmonary complications in tuberculosis / S. El-Masry, M. Lotfy, W.A. Nasif et al. // Acta. Microbiol. Immunol. Hung. — 2007. — Vol. 54, № 1. — P. 65-77.
11. Todoriko L.D. Еstablishing risk groups of multidrug-resistant tuberculosis and planiing its therapeutic approach / L.D. Todoriko, A.V. Boiko, I.V. Yeremenchuk et al. // Бук. мед. вісник. — 2011. — № 2. — С. 173-178.
12. Jonna Idh. Resistance to First-Line Anti-TB Drugs is Associated with Reduced Nitric Oxide Susceptibility in Mycobacterium tuberculosis / Idh. Jonna, Mekidim Mckonnen, Ebba Abate et al. // PLoSOne. — 2012. — Vol. 7, № 6. — P. 1-6.
1. Berezhnaya NM. [Cytokine regulation in pathology: rapid development and the inevitable questions]. Tsitokinyi i vospalenie. 2007. 6(2): 26. Russian.
2. Vorobeva OA. [Correlation of clinical manifestations and the level of endogenous intoxication in patients with pulmonary tuberculosis]. In: [Tuberculosis in Russia: Proceedings of VIII Congress of Russian TB doctors]. M; 2007р.170. Russian.
3. Feshhenko YuI. [Epidemiological and organizational aspects of integrated medical care for HIV / AIDS, tuberculosis, infectious hepatitis and drug addiction in Ukraine]. Ukr. pul`mon.zh. 2013. 3: 34-46. Ukrainian.
4. Ostrovskiy VK, Mashchenko AV, Yangolenko DV; authors. [Blood counts and leukocyte index of intoxication in assessing the gravity and determining prognosis in inflammatory, purulent and destructive diseases]. Klin. lab. diagnostika. 2006;(6):50–53. Russian.
5. Mel'nik VM, Novozhilova ІO, Matusevich VG; authors. [The analysis of the shortcomings of the treatment of chemotherapy resistant tuberculosis]. Tuberkul'oz, legenevі khvorobi, VІL-іnfektsіya. 2014;(3):5-10. Ukrainian.
6. Raznatovskaya EN, Mikhaylova AA, Kostenko IA. [Efficiency Genexpert MTB /RIF in patients with new cases and relapses of tuberculosis]. Aktual'naya infektologiya. 2015;2(7):55-57. Russian.
7. Todoriko LD. [Features immunopathogenesis evolution of drug-resistant tuberculosis]. Klinična imunolohija. Alerholohija. Infektolohija. 2013;(3):16-20. Ukrainian.
8. Todoriko LD, Petrenko VI, Hryšyn MM. [Resistance of Mycobacterium tuberculosis: myths and reality]. Tuberkulʹoz. Lehenevi xvoroby. VIL-infekcija. 2014;1(16):60-67. Ukrainian.
9. Kulpraneet M, Sukwit S, Sumransurp K; authors. [Сytokine production in NK and NKT cells from Mycobacterium tuberculosis infected patients]. Southeast Asian J. Trop. Med. Public. Health. 2007;38(2):370-375. Ukrainian.
10. El-Masry S, Lotfy M, Nasif WA et al. Elevated serum level of interleukin (IL)-18, interferon (IFN)-gamma and soluble Fas in patients with pulmonary complications in tuberculosis. Acta. Microbiol. Immunol. Hung. 2007; 54; 1: 65–77.
11. Todoriko LD, Boiko AV, Yeremenchuk IV [et al.] Еstablishing risk groups of multidrug-resistant tuberculosis and planiing its therapeutic approach. Buk. med. visny`k. 2011; 2: 173–178.
12. Jonna Idh, Mekidim Mckonnen, Ebba Abate [et al.] Resistance to First-Line Anti-TB Drugs is Associated with Reduced Nitric Oxide Susceptibility in Mycobacterium tuberculosis. PLoSOne. 2012; 7; 6: 1-6.

/61.jpg)
/62.jpg)
/63.jpg)