Статья опубликована на с. 59-61
В практической деятельности инфекционистов, педиатров, гастроэнтерологов, дерматологов, аллергологов и особенно врачей общей практики (ВОП) часто приходится сталкиваться с проявлениями экзантемы (внезапная экзантема, вирусная пузырчатка, exanthem subitum, roseola infantum). Диагноз вирусной экзантемы (ВЭ) в практике вышеперечисленных специалистов ставится крайне редко, хотя, по данным мировой литературы, до 10 % детей младшего возраста с лихорадочными состояниями госпитализируются именно по этой причине [1]. Низкая диагностика ВЭ в первую очередь зависит от этиологических факторов и патогенетических механизмов, которые в научной литературе освещены недостаточно. Более того, согласно мировому опыту, сходная симптоматика (лихорадка, экзантема) наблюдается при многих вирусных заболеваниях, вызываемых вирусом герпеса человека 6-го и 7-го типа, энтеровирусной инфекции Коксаки А и В, ECHO [2–4]. Во-вторых, современные методы дифференциальной этиологической диагностики вирусных инфекций у детей изучены недостаточно и используются не в полной мере в практической медицине [5].
Известно, что Центральная Азия является аридным регионом, и практикующие врачи данного региона очень часто сталкиваются с наиболее распространенной формой ВЭ, вызываемой энтеровирусом Коксаки (Coxsackie A16). Это заболевание — частая причина госпитализации, хотя до сих пор остается плохо изученной нозологией. Неправильная диагностика и неадекватное лечение в самом начале заболевания со стороны врачей, и в первую очередь ВОП, часто приводят к непрофильной госпитализации и развитию нежелательных осложнений, требующих более длительного стационарного лечения. Знание причин экзантемных заболеваний в детском возрасте имеет большое значение для выделения групп жизнеугрожающих заболеваний и проведения профилактических мероприятий.
Своевременная диагностика и выбор правильной тактики лечения требуют междисциплинарной кооперации специалистов, поэтому мы остановимся на ВЭ, вызываемой энтеровирусом Коксаки, более подробно. Начальные проявления этой формы ВЭ схожи с проявлениями многих других инфекционных (лихорадка, слабость, боли в животе, артралгия и т.д.) и аллергических (макулезная, макулопапулезная сыпь в начале) заболеваний с поражениями респираторного и гастроинтестинального трактов, затрудняющими дифференциальную диагностику. Клиническая картина с характерной морфологией часто оказывается важным диагностическим критерием, как и анамнез, физикальное обследование (наличие сопутствующих симптомов, а также возраст ребенка). При сомнительных случаях можно провести лабораторные (серологические) исследования для подтверждения диагноза [6].
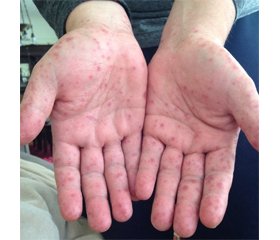
ВЭ обычно поражаются дети младшего возраста до 10 лет, реже — взрослые. Эпидемии возникают каждые 3 года и имеют широкое распространение; в аридных регионах пик заболеваемости приходится на конец весны — начало лета. Причиной заболевания чаще является вирус Коксаки А16, относящийся к семейству пикорнавирусов. Заражение ими происходит контактным (изо рта в рот) и фекально-оральным путем, при этом контагиозность становится высокой. Время инкубации составляет 3–8 дней. Заболевание начинается с лихорадки, насморка, кашля, боли в горле, артралгии, диареи, боли в животе. Примерно через 12–24 ч от начала продромальных явлений на слизистых оболочках полости рта появляются множественные болезненные язвы, из-за которых ребенок отказывается от приема пищи. Почти одновременно или с небольшим перерывом на коже, преимущественно на внутренней поверхности кистей и стоп, реже — на коже ягодиц и разгибательной поверхности локтевых и коленных суставов, появляются пятнистые и папулезные высыпания, быстро превращающиеся в везикулы характерной вытянутой формы, с прозрачным серозным содержимым, имеющие склонность к помутнению и нагноению. Количество высыпаний может варьировать от нескольких единиц до сотни. В тяжелых случаях сыпь может наблюдаться по всему кожному покрову [7].
Вирус Коксаки, внедрившись в организм через слизистые желудочно-кишечного тракта (ЖКТ), сначала попадает в регионарные лимфоузлы, и спустя 72 ч наблюдается виремия. Заболевание обычно протекает самостоятельно, виремия устраняется в течение 7–10 дней. Но в регионах с резко континентальным климатом заболевание может длиться дольше и нередко вызывает тяжелые осложнения: миокардит, менингоэнцефалит, асептический менингит, миелит с параличами, системная инфекция с генерализованной сыпью и тяжелым общим состоянием. При возникновении заболевания в первом триместре беременности наблюдается высокая вероятность самопроизвольного аборта.
Приводим наши наблюдения. В консультативно-диагностическую поликлинку клиники ТашПМИ и городского детского диагностического центра г. Ташкента за весенне-летний период 2015 года обратилось 86 детей в возрасте от 6 мес. до 11 лет из различных регионов Республики Узбекистан, которым после необходимых лабораторных исследований и совместного осмотра дерматолога, педиатра и инфекциониста был выставлен диагноз ВЭ. Всем этим детям были проведены комплексные терапевтические мероприятия исходя из возраста больных и тяжести течения ВЭ. При этом противовирусные препараты назначались на фоне иммунотерапии, и особое внимание нами было уделено восстановлению функции ЖКТ при помощи адсорбентов, пре- и пробиотиков нового поколения. Это позволило повысить эффективность лечения, сократить курс терапии и предотвратить возможные тяжелые осложнения. Следует отметить, что при лечении грудных детей и детей раннего возраста хорошо зарекомендовал себя препарат энтерол 250. Он обладает быстрым антитоксическим и противовоспалительным действием на слизистую оболочку ЖКТ, особенно в комбинации с ректальными свечами виферон, которые, в свою очередь, обладают выраженным противовирусным и иммуномодулирующим свойством. Дозы препаратов назначались исходя из возраста и тяжести состояния больных детей. В процессе проведенной терапии мы наблюдали уже на 2-е сутки заметное снижение явлений общей интоксикации, и на 4–6-е сутки подавляющая часть высыпаний рассасывалась. За период исследования в отделение интенсивной терапии клиники ТашПМИ было госпитализировано 4 больных, поступивших в тяжелом состоянии, с различными осложнениями ВЭ, что было обусловлено их более поздним обращением к нам. Но, несмотря на тяжесть состояния и затяжной характер течения, после междисциплинарной кооперации различных специалистов нашей клиники проводимая терапия дала хорошие результаты.
Следует отметить, что только у 37 детей, больных ВЭ, из 86 обратившихся на момент поступления имелись на руках направления, выданные педиатрами, дерматологами или инфекционистами с мест проживания больных, и, что самое главное, только в 8 случаях был выставлен правильный направительный диагноз. Из этого следует, что, к сожалению, не только ВОП, но и дерматологи и инфекционисты на местах при первичном осмотре затрудняются в постановке диагноза ВЭ, не говоря уже об адекватном лечении. С этим, наверное, и связан тот факт, что многие больные не имели направления со стороны ВОП, хотя почти все они обращались первично в данное звено.
Заключение
Таким образом, вирусная экзантема, вызываемая энтеровирусом Коксаки (Coxsackie A16), имеет особую актуальность на сегодняшний день среди детского населения, особенно для проживающих в аридном регионе. В связи с высокой частотой встречаемости и распространенности заболевания, имеющихся ошибок и трудностей в постановке диагноза со стороны различных специалистов, и особенно ВОП, говорят о несовершенстве диагностических методов, применяемых при данной патологии. С целью снижения частоты ошибочной постановки диагноза и назначения неадекватной терапии целесообразно уделить больше внимания ВЭ, дать дополнительную подробную информацию ВОП путем издания современного алгоритма диагностики, разработки методических пособий с учетом применения современных противовирусных и иммуномодулирующих препаратов и внедрения их в практическую деятельность первичного звена здравоохранения.
Список литературы
1. Caselli E., Di Luca D. Molecular biology and clinical associations of Roseoloviruses human herpes virus 6 and human herpes virus 7 // New Microbiol. — 2007. — № 30(3). — Р. 173-187.
2. Farshadmoghadam Н., Pourakbari В., Mahmoudi S., Sadeghi R.H., Mamishi S. Human herpesvirus 6 infection in febrile children: frequency in an Iranian referral hospital // British Journal of Biomedical Science. — 2014. — № 71(3).
3. Magalhães I.M., Martins R.V.N., Vianna R.O., Moysés N., Afonso L.A., Oliveira S.A., Cavalcanti S.M.B. Detection of human herpesvirus 7 infection in young children presenting with exanthema subitum // Mem. Inst. Oswaldo Cruz. — Rio de Janeiro, May 2011. — Vol. 106, № 3.
4. Magalhães I.M., Martins R.V.N., Cossatis J.J., Cavaliere R.M., Afonso L.A., Moysés N., Oliveira S.A., Cavalcanti S.M.B. Detection of human herpesvirus 6 and 7 DNA in saliva from healthy adults from Rio de Janeiro, Brazil // Mem. Inst. Oswaldo Cruz. — 2010. — № 105. — Р. 925-927.
5. Revest M., Minjolle S., Veyer D., Lagathu G., Michelet C., Colimon R. Detection of HHV-6 in over a thousand samples: new types of infection revealed by an analysis of positiveresults // J. Clin. Virol. — 2011. — № 51(1). — Р. 20-4.
6. Гейдарова Н.Ф. Оценка влияния энтеровирусной инфекции на состояние новорожденных // Фундаментальные исследования. — 2014. — № 4–1. — С. 72-75.
7. Никольский М.Л., Соколова Е.Д., Мессорош В.Г., Минченко С.И. Актуальность диагностики вируса герпеса человека 6-го типа у детей // Детские инфекции. — 2009. — № 4. — С. 65-66.