Журнал «Здоровье ребенка» 8 (59) 2014
Вернуться к номеру
Гистиоцитоз из клеток Лангерганса: случай у ребенка раннего возраста
Авторы: Каладзе Н.Н., Юрьева А.В., Гафарова Л.Д. — ГУ «Крымский государственный университет имени С.И. Георгиевского»; Филимоненкова В.А. — Крымское республиканское учреждение «Детская клиническая больница»; Шипунова Т.И., Писаренко А.С. — Городская детская клиническая больница № 3, г. Симферополь
Рубрики: Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
Приведен клинический случай гистиоцитоза из клеток Лангерганса у ребенка 3 лет. Отмечены трудности ранней диагностики данного заболевания. Привлечено внимание педиатров и семейных врачей к совокупности ранних специфических и неспецифических симптомов гистиоцитоза.
Наведено клінічний випадок гістіоцитозу iз клітин Лангерганса у дитини 3 років. Відзначені труднощі ранньої діагностики цього захворювання. Привернуто увагу педіатрів та сімейних лікарів до сукупності ранніх специфічних і неспецифічних симптомів гістіоцитозу.
A clinical case of Langerhans cells histiocytosis in 3-year-old child is described. There were difficulties in the early diagnosis of this disease. Attention of pediatricians and family physicians has been brought to the sum of early specific and nonspecific symptoms of histiocytosis.
гистиоцитоз из клеток Лангерганса, диагностика, ребенок.
гістіоцитоз iз клітин Лангерганса, діагностика, дитина.
Langerhans cells histiocytosis, diagnosis, child.
Статья опубликована на с. 59-63
Гистиоцитозы представляют собой группу заболеваний, разнообразных по клиническим проявлениям и прогнозу, которые объединяет пролиферативный процесс в моноцитарно-макрофагальной системе с накоплением в очагах поражения патологических гистиоцитов и формированием специфических гранулем. Современная классификация гистиоцитозов включает три нозологические формы: гистиоцитоз из клеток Лангерганса (ГКЛ), злокачественный гистиоцитоз и вирус-ассоциированный гемофагоцитарный синдром [2].
ГКЛ — довольно редкое заболевание, ежегодная частота возникновения которого составляет от 0,5 до 2 случаев на 100 тыс. детского населения. Преимущественно болеют дети до 15 лет, чаще мальчики, чем девочки. Средний возраст на момент диагностики составляет около 3 лет. Этиология и патогенез ГКЛ до конца не известны. Вероятна иммунопатологическая и опухолевая природа заболевания. В пользу иммунопатологической природы ГКЛ свидетельствуют высокая частота спонтанных ремиссий, низкая летальность (у детей — 15 %, у взрослых — 3 %) и отсутствие хромосомных аномалий в клетках из очагов поражения. В пользу опухолевой природы — клональный характер пролиферации клеток Лангерганса в очагах поражения [5].
Клинические проявления ГКЛ крайне разнообразны, что представляет главную трудность в постановке данного диагноза. Кожные проявления заболевания характеризуются полиморфизмом. Сыпь может иметь как ограниченную локализацию, так и генерализованный характер. Морфологические элементы сыпи представлены чаще всего папулами красно-коричневого цвета, с геморрагическим компонентом. Могут быть корочки и изъязвления. Ксантомы могут быть единичными или впоследствии сливаются, давая основания для постановки диагноза «ксантоматоз». На волосистой части головы — проявления себорейной экземы. Поражение ушей проявляется отитом с гнойным отделяемым и мацерацией кожи. Возможно сочетание поражения височной кости и уха (мастоидит). Поражение костной системы — самое частое проявление ГКЛ. Иногда при бессимптомном течении заболевания костный очаг обнаруживают случайно. Дефекты в костной ткани имеют овальную или неправильную форму, отграничены от здоровых участков слабовыраженной зоной склероза. Встречаются единичные или множественные очаги деструкции в костях черепа, тазовых костях, лопатках, реже — в бедренных костях, позвонках, ребрах, нижней челюсти. Не описано поражение костей кисти и стопы. Поражение легких является частью генерализованного процесса у детей и прогностически неблагоприятным симптомом. У взрослых же, напротив, в 50–60 % случаев встречается изолированное поражение легких, которое, несмотря на диффузный характер, может не проявляться клинически [3]. Спленомегалия встречается в 20–30 % случаев, чаще у детей раннего возраста. Гепатомегалия может быть при генерализованных формах ГКЛ, протекает с преимущественным нарушением белково-синтетической функции или с преимущественными холестатическими нарушениями и является неблагоприятным фактором в плане формирования цирроза и печеночной недостаточности. Одним из характерных симптомов при поздней диагностике ГКЛ является несахарный диабет как следствие первичного вовлечения гипофиза или результат вторичного вовлечения гипоталамуса при поражении орбиты, мастоидального отростка либо основной кости [4]. Вовлечение в процесс костного мозга проявляется анемией, тромбоцитопенией или панцитопенией. У пациентов с полиорганным поражением при ГКЛ вовлечение так называемых органов риска, к которым относят костный мозг, селезенку и печень, чаще всего ассоциировано с плохим ответом на стандартную терапию и неблагоприятным прогнозом [6].
Верификация диагноза проводится при помощи биопсии пораженных очагов. Морфологическим субстратом является патологическая клетка Лангерганса, которая фенотипически сходна с нормальной клеткой Лангерганса, но имеет иммуногистохимические (ИГХ) отличия. Клетка напоминает моноцитарный элемент диаметром 12–25 мкм, содержит центрально расположенное или слегка эксцентрическое ядро, умеренное количество гомогенной цитоплазмы. Ядро может быть складчатым или с зазубренными краями, с 1–3 базофильными ядрышками. В клетках может быть скопление липидов («ксантомная клетка», «пенная клетка»). Кроме того, определяется скопление лимфоцитов, эозинофилов, фагоцитирующих гистиоцитов, нейтрофилов. При ультраструктурном — определяют гранулы Бирбека, напоминающие теннисную ракетку. При иммуногистохимическом исследовании выявляют СД1а (ОКТ6) антиген на поверхности гистиоцитов. Специфических критериев, позволяющих поставить диагноз ГКЛ по данным ультразвукового исследования, рентгенографии, компьютерной (КТ) и магнитно-резонансной томографии, не существует. Данные методы лишь определяют распространенность и локализацию процесса.
Тактика лечения больных с ГКЛ зависит от распространенности поражения. При единичном очаге возможна выжидательная тактика, применение глюкокортикостероидов, локальное облучение или хирургическое удаление пораженного участка. При многоочаговых поражениях кожи, кроме использования глюкокортикостероидов, — ультрафиолетовое облучение с применением фотосенсибилизаторов (PUVA-терапия), а также химиотерапия. При плохом прогнозе возможна трансплантация костного мозга, но при ГКЛ она используется в очень редких случаях. В случае развития несахарного диабета проводится терапия десмопрессином, при задержке роста — терапия гормоном роста.
Представленный нами клинический случай гистиоцитоза из клеток Лангерганса является примером поздней диагностики (при развившихся осложнениях) и сложного диагностического поиска при постановке данного диагноза.
Мальчик Г., 3 года 2 мес., поступил в эндокринологическое отделение ДГКБ № 3 города Симферополя по направлению детского эндокринолога с жалобами на потерю массы тела, частые мочеиспускания, особенно в ночное время (4–5 раз за ночь), жажду (более 3 литров жидкости в сутки), склонность к запорам, периодическое «покашливание», нарушение носового дыхания. Предварительный диагноз при поступлении: несахарный диабет.
Из анамнеза известно: родился от 1-й беременности, 1-х родов, в срок, перенес внутриутробную гипоксию. Масса тела при рождении — 2980 г, рост — 50 см. Раннее развитие по возрасту. До 1 года наблюдался неврологом по поводу гидроцефалии, получал курсы дегидратационной терапии. В течение последнего года лечился у дерматолога по поводу себорейного дерматита, в 2 года 8 мес. ребенок перенес обструктивный бронхит; в 3 года — острую респираторную вирусную инфекцию; в 3 года 1 мес. была проведена ревакцинация «АКДС + полиомиелит». Самочувствие ребенка ухудшалось в течение последнего месяца, когда появились указанные жалобы. При первом обращении к участковому врачу в этот же день ребенок осмотрен эндокринологом; в общем анализе мочи (ОАМ) (cito!) — удельный вес 1001; направлен в специализированный стационар для уточнения диагноза и подбора терапии.
Объективно на момент поступления состояние средней степени тяжести, кожные покровы бледные, сухие, тургор снижен, тени под глазами, губы сухие. Дыхание через нос затруднено. На всей волосистой части головы — мокнутие, корочки, следы расчесов. Голова гидроцефальной конфигурации. Асимметрия глазных щелей — птоз век. Подкожная жировая клетчатка развита слабо. Пониженного питания — индекс массы тела 13,8 кг/м2 (ниже –2 Ɠ). Рост — 97 см, вес — 13 кг. Живот увеличен в объеме, доступен пальпации. Печень +2,5 см, селезенка не пальпируется. Сердечно-сосудистая система — без особенностей. Над легкими дыхание жесткое, хрипов нет; при перкуссии — легочный звук. В течение месяца наблюдается полиурия, никтурия, ночной энурез. Стул 1 раз в 2–3 дня, оформленный.
При обследовании: общий анализ крови (ОАК) без патологии, в ОАМ — низкий удельный вес (1005), в анализе мочи по Зимницкому: диурез 3200 мл, преобладание ночного диуреза над дневным, гипоизостенурия (1001–1005), повышение уровня b-липопротеидов в биохимическом анализе крови. Ребенок консультирован дерматологом (диагноз: гнейс), аллергологом (диагноз: себорейный дерматит с экзематизацией), лор-врачом (диагноз: аллергический ринит, серные пробки), хирургом-ортопедом (патологии не выявлено).
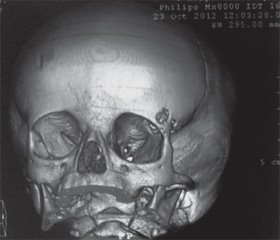
На рентгенограмме черепа в боковой проекции (рис. 1): над передней и средней черепными ямками тень средней интенсивности, булавовидной формы; турецкое седло округлой формы, с четкими контурами, размер 8 x 7 мм. На рентгенограмме органов грудной клетки патологии не выявлено. Данные рентгенографии черепа послужили поводом для проведения КТ головного мозга (рис. 2): справа в большом крыле основной кости кпереди от овального отверстия выявлен дефект размерами 17 x 25 мм. Слева в верхней стенке орбиты — дефект размерами 16 x 20 мм. На этом же уровне в чешуе лобной кости — дефект 5 x 6 мм. Края костных дефектов волнистые, четкие. В области дефектов — содержимое мягкотканной плотности. Очаговых изменений головного мозга не выявлено. КТ-признаков микроаденомы гипофиза не обнаружено.
/61/61.jpg)
Таким образом, учитывая наличие у ребенка симптомов несахарного диабета, кожных проявлений (себорейный дерматит с экзематизацией), поражений слизистой носа (клиника ринита), наружного слухового прохода (серные пробки), верхних дыхательных путей (редкий кашель), неврологических симптомов (птоз, расширение ликворных пространств), специфической картины поражения костей черепа на рентгенограмме черепа и КТ головного мозга, диагностированы гистиоцитоз из клеток Лангерганса; несахарный диабет, центральная форма, средней степени тяжести.
С момента уточнения диагноза ребенок Г. получал в качестве заместительной терапии уропрес по 1 капс. (5 мкг) утром и вечером, под контролем диуреза. На фоне приема препарата в течение суток диурез восстановился (выпито 1250 мл, выделено 1380 мл).
На 4-й день ребенок консультирован онкогематологом Крымского республиканского учреждения «Детская клиническая больница» (КРУ «ДКБ») и на следующий день госпитализирован в онкогематологическое отделение КРУ «ДКБ» для дальнейшего обследования и лечения.
Данные дополнительных методов обследования, полученные в КРУ «ДКБ»: при спиральной компьютерной томографии (СКТ) головного мозга, грудной, брюшной полости с в/в контрастированием выявлены дефекты в костях черепа, мягкотканный компонент в брыжейке тонкой кишки. Очаговых изменений головного мозга не обнаружено. Данные миелограммы (заключение референс-лаборатории «ОХМАТДЕТ»): препараты нормоцеллюлярны с сохранением основных костномозговых индексов в пределах нормы. Выявлены единичные макрофаги с признаками гемофагоцитоза. Убедительных данных в пользу вовлечения костного мозга в опухолевый процесс нет. Проведена биопсия кожи головы, шейного лимфоузла, трепанобиопсия передних подвздошных остей, ИГХ исследование биоптатов в лаборатории Л.М. Захарцевой. Заключение: морфологическая картина и результаты иммуногистохимического исследования в пользу гистиоцитоза из клеток Лангерганса с поражением костей, кожи, лимфоузла. При остеосцинтиграфии: очагов патологического накопления радиофармпрепарата в скелете не выявлено. Реносцинтиграфия: фильтрационно-выделительная функция почек сохранена, косвенные признаки правостороннего вторичного пузырно-мочеточникового рефлюкса. К моменту начала инициального курса терапии в ОАК отмечалось снижение уровня гемоглобина, тромбоцитоз, в биохимических анализах крови в динамике признаков вовлечения в патологической процесс печени и нарушений электролитного обмена за период наблюдения не выявлено. Осмотрен эндокринологом (диагноз: синдром несахарного диабета, продолжить заместительную терапию), неврологом (органической патологии центральной нервной системы не обнаружено).
На основании анамнеза, клинической картины, вышеизложенных данных заболевания ребенку выставлен заключительный диагноз: гистиоцитоз из клеток Лангерганса с поражением костной системы, кожи, лимфоузлов, брыжейки; несахарный диабет, центральная форма, средней степени тяжести.
После уточнения диагноза проводилась терапия по протоколу LCH-III, инициальный курс: винбластин — 6 мг/м2 в/в струйно, № 6, 1 раз в 7 дней; преднизолон — 40 мг/м2/сут, 4 недели с отменой за 2 недели. Стандартная сопроводительная терапия, профилактика осложнений — бисептол, флуконазол; при развитии инфекционных осложнений — амоксиклав, сульперазон. Проводилась терапия препаратами железа (актиферрин, мальтофер), симптоматическая терапия (креон, ацетилцистеин, препараты калия, кальция). Плановая заместительная терапия десмопрессином — уропрес по 1 капс. (5 мкг) 3 раза в сутки.
При оценке ответа на терапию отмечена положительная динамика. ИГХ-исследование: в препаратах трепанобиопсии тазовых костей данных о гистиоцитозе из клеток Лангерганса нет. Данные миелограммы в лаборатории «ОХМАТДЕТ»: в костном мозге повышенного содержания гистиоцитов не выявлено. СКТ: положительная динамика в виде отсутствия свежих костных дефектов, а также отсутствие накопления контраста в прежних дефектах костей черепа.
По данным международных исследований, общая выживаемость пациентов из группы высокого риска (мультисистемное поражение с вовлечением органов риска, к которым относят печень, селезенку, костный мозг и легкие) не превышает 70 %. У пациентов с мультисиcтемным поражением без вовлечения органов риска (как в нашем клиническом случае) отмечена высокая частота развития рецидивов заболевания — в 58 % случаев. Поздняя диагностика и, как следствие, позднее начало терапии (как у представленного пациента) и недостаточно интенсивные режимы терапии повышают риск развития осложнений (в частности, несахарного диабета, задержки роста, ортопедических проблем).
Таким образом, на сегодняшний день для врачей первого контакта с больным (педиатры и врачи общей практики) актуальной является проблема своевременной диагностики гистиоцитоза, определяющей тяжесть осложнений и прогноз заболевания.
Врач первого контакта с больным (врач общей практики, педиатр) должен заподозрить ГКЛ при наличии следующих симптомов:
— на рентгенографии — очаги остеолиза (кроме костей кисти и стопы);
— длительно текущий отит, мастоидит, не поддающийся обычной консервативной терапии;
— себорейный дерматит на волосистой части головы, ксантоматоз;
— лихорадка неясного генеза, часто ассоциированная с увеличением лимфоузлов, печени, селезенки, при исключении гемобластоза;
— увеличение лимфоузлов, и/или печени, и/или селезенки после исключения болезней печени и гемобластозов;
— диссеминированное поражение легких, дыхательная недостаточность без предшествующего длительного бронхита (на рентгенографии — сотовое легкое);
— несахарный диабет;
— экзофтальм при исключении эндокринной патологии, кроме несахарного диабета.
Врачу-клиницисту при обследовании пациентов с сочетанием вышеизложенных симптомов и подозрении на гистиоцитоз следует проводить современную морфологическую верификацию диагноза, своевременную и интенсивную терапию, что позволяет достичь стойкой ремиссии, снизить риск рецидивов, улучшить прогноз заболевания, в том числе добиться полного выздоровления.
1. Галил-Оглы Г.А., Молочков В.А., Сергеев Ю.В. Дерматоонкология. — М.: Медицина для всех, 2005. — С. 628.
2. Детская онкология: Руководство для врачей. — СПб.: СпецЛит, 2002. — 351 с.
3. Дедов И.И., Мельниченко Г.А., Фадеев В.Ф. Эндокринология. — М.: ГЭОТАР-Медиа, 2007. — 432 с.
4. Интерстициальные болезни легких: Практическое руководство / Под ред. Н.А. Мухина — М.: Литтерра, 2007. — 432 с.
5. Ланцковский Ф. Детская гематология и онкология. — М.: Изд-во «Лори», 2005. — 766 с.
6. Махонова Л.А. Гистиоцитарные заболевания у детей / Л.А. Махонова, Л.А. Дурнов. — М.: Медицинское информационное агентство, 2004. — 103 с.

/61/61_2.jpg)