Журнал «Здоровье ребенка» 6 (57) 2014
Вернуться к номеру
Нарушение ритма сердца: трепетание предсердий у новорожденного. Случай из практики
Авторы: Клименко Т.М., Карапетян О.Ю., Закревский А.Н., Сердцева Е.А. - Харьковская медицинская академия последипломного образования; Каратай О.С., Солошенко И.В., Мельничук О.П. - Харьковский городской перинатальный центр
Рубрики: Кардиология, Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
В статье приведено практическое наблюдение редкого для периода новорожденности нарушения ритма сердца — трепетания предсердий. Заболевание является одним из проявлений жизнеугрожающих нарушений ритма сердца, не имеет характерной клинической картины, диагностируется только с помощью электрокардиограммы.
У статті надано практичне спостереження рідкого для періоду новонародженості порушення ритму серця — тріпотіння передсердь. Захворювання є одним із проявів порушень ритму серця, що є загрозливим для життя, не має типової клінічної картини, діагностується тільки за допомогою ЕКГ.
The article gives case report of rare in neonatal period cardiac arrhythmia — atrial flutter. The disease is one of the manifestations of life-threatening heart rhythm disorders, has no characteristic clinical picture, is diagnosed only by means of an electrocardiogram.
нарушение ритма сердца, новорожденный, трепетание предсердий.
порушення ритму серця, новонароджений, тріпотіння передсердь.
cardiac arrhythmia, newborn, atrial flutter.
Статья опубликована на с. 103-105
Мерцательная аритмия является одним из самых тяжелых и в то же время малоизученных нарушений ритма у детей. Трепетание предсердий (ТП) — разновидность мерцательной аритмии, при которой имеется ускоренное ритмическое возбуждение и сокращение предсердий с частотой 350–400–480 имп/мин [1]. ТП возникает вследствие активизации эктопического пейсмекера, расположенного в области предсердий, он становится водителем ритма, замещая работу синусового узла [2]. В педиатрической практике ТП встречается достаточно редко, составляя около 2 % от всех фетальных аритмий и 20–25 % от всех персистирующих тахикардий перинатального периода. Причиной ТП являются органические заболевания сердца с локализацией патологического процесса в предсердиях: врожденные пороки сердца, кардиомиопатии, фиброэластоз, кардиты [3]. Однако в 14–30 % случаев ТП встречается при отсутствии органического поражения миокарда и расценивается как идиопатическое [3, 5].
До настоящего времени диагностика и лечение этого вида сердечно-сосудистой патологии детского возраста вызывают значительные трудности, так как алгоритмы, предложенные для взрослых, у детей оказались недостаточно информативными. Высокая частота осложнений в виде сердечной недостаточности, тромбоэмболии, аритмогенной кардиомиопатии, остановки сердца, ведущих к высокой (17–21 %) летальности, ставит проблему диагностики и лечения ТП у детей в ряд наиболее актуальных педиатрических проблем [6].
Клинически для новорожденных характерно беспокойство, возможен отказ от еды, рвота, быстрее развиваются симптомы сердечной недостаточности. Характерных аускультативных признаков ТП нет. Диагноз устанавливается с помощью электрокардиограммы (ЭКГ). Непосредственными механизмами, ведущими к очень частому возбуждению и сокращению при их трепетании, являются повышение автоматизма клеток в проводящей системе предсердий или механизм re-entry. В результате частого ритмичного возбуждения предсердий на ЭКГ регистрируются частые регулярные предсердные волны, обозначаемые F (flutter). Последние очень похожи друг на друга, имеют характерную пилообразную форму. Волны F лучше выявляются во II, III, AVF и V1–2 отведениях [6, 7]. Поскольку предсердия постоянно находятся в состоянии возбуждения — «трепещут» и практически отсутствует диастола предсердий, происходит нарушение предсердной гемодинамики.
Желудочковые комплексы QRS при ТП имеют обычную форму, т.к. возбуждение по желудочкам проходит обычным путем. Частота сокращения желудочков при ТП, как правило, меньше частоты сокращения предсердий вследствие наличия функциональной АВ-блокады: 2 : 1, или 3 : 1, или 4 : 1. В редких случаях функциональная АВ-блокада не возникает и частота сокращения предсердий соответствует частоте сокращений желудочков (т.е. проведение 1 : 1). Чем младше ребенок, тем лучше проводимость и чаще ритм желудочков. Таким образом, у больного может наблюдаться правильный, но учащенный ритм сокращения желудочков вплоть до выраженной тахикардии. Реже, при наличии нарушения АВ-проведения, может возникнуть атриовентрикулярная блокада, когда сокращения предсердий и желудочков составляют 4 : 1, 5 : 1, 6 : 1 и т.д., что приводит к урежению желудочкового ритма вплоть до брадикардии [6, 7].
Лечение мерцательной аритмии предполагает три этапа: конверсию ритма, поддержание синусового ритма и контроль атриовентрикулярного проведения и ритма желудочков. При остро возникшей аритмии на первый план выступают мероприятия по конверсии ритма. Электроимпульсная терапия, используемая в терапевтической практике, для педиатров не всегда применима. Метод фармакологической кардиоверсии является методом выбора для купирования аритмии у детей. Важно отметить, что эффективность терапии зависит от длительности эпизода аритмии [3, 6].
Согласно требованиям приказа МЗ Украины № 362 от 19.07.2005 года, препараты первой линии для купирования ТП — верапамил и пропранолол, препараты выбора — дигоксин и амиодарон [8]. При рецидивирующих формах ТП, отсутствии эффекта от медикаментозной кардиоверсии или наличии противопоказаний для ее применения методом выбора для восстановления ритма сердца является электрическая кардиоверсия после наркотизации одиночным разрядом из расчета 5,5 Дж/кг в сочетании с препаратами калия и малыми дозами амиодарона [6, 9].
Приводим собственное наблюдение пациента с трепетанием предсердий.
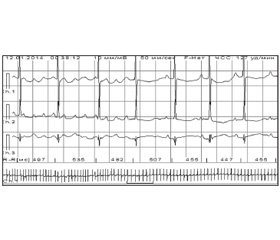
Женщина С., 24 лет, направлена врачом женской консультации в ХГПЦ в связи с наличием тахикардии у плода с ЧСС до 170 в 1 мин, что было расценено как проявление дистресса плода. Из анамнеза известно, что настоящая беременность вторая (первая закончилась рождением здорового ребенка), срок гестации 36 недель, протекала физиологично, факторов, отягощающих семейный анамнез, не выявлено. При проведении УЗИ плода с допплерометрией выявлено несогласованное сокращение камер сердца: предсердия сокращались с частотой свыше 200 в 1 мин, а желудочки — 170 в 1 мин. Учитывая сложившуюся ситуацию, консилиум решил родоразрешить женщину путем операции кесарева сечения. Девочка родилась с массой 2490,0 г, размерами 45–32–33 см; оценка по Апгар 5–7 баллов. Состояние ребенка с момента рождения расценено как тяжелое за счет кардиореспираторной недостаточности, что потребовало протезирования функции дыхания при помощи искусственной вентиляции легких. С момента рождения наблюдалась тахикардия с ЧСС 190–220 в 1 мин, аускультативно тоны сердца умеренно звучные, патологических шумов не выявлено. Рентгенологическое исследование органов грудной клетки: умеренно выраженный интерстициальный отек легких, положение сердца типичное, форма митральная, контуры четкие, КТИ — 55 %. Высказано предположение о наличии у ребенка нарушения ритма сердца — пароксизмальной тахикардии. С целью купирования приступа введено внутривенно струйно быстро 0,5 мл аденозинтрифосфата (из расчета 0,2 мл 1,0% р-ра) — без эффекта. На консультацию вызван кардиолог, и проведенное кратковременное (10 мин) мониторирование ЭКГ по Холтеру выявило трепетание предсердий (рис. 1).
Для проведения медикаментозной кардиоверсии назначен амиодарон в дозе 5 мг/кг внутривенно в течение 6 часов. Продолжено мониторирование ЭКГ по Холтеру. В динамике наблюдалось трепетание предсердий 2 : 1 — 4 : 1 (рис. 2), и через 5,5 часа от начала инфузии амиодарона ритм сердца нормализовался (рис. 3).
Состояние ребенка улучшилось, через 6 часов после успешной кардиоверсии переведена на самостоятельное дыхание и начато энтеральное кормление. Амиодарон продолжен в дозе 10 мг/кг/сут, а затем 5 мг/кг/сут с переходом на таблетированную форму применения.
После проведения успешной медикаментозной кардиоверсии проведена УЗ-диагностика сердца с допплеровским картированием. Заключение: сократительная способность сохранена. Гипокинетический тип центральной гемодинамики: ФВ — 56,94 %, ФОО — 3,6 мм, лево-правый сброс. Артериальный проток гемодинамически не значимый. Диастолическая дисфункция правого желудочка (рис. 4).
При проведении стандартной ЭКГ в динамике и суточного мониторирования ЭКГ по Холтеру через 10 дней после успешной медикаментозной кардиоверсии сохранялся регулярный синусовый ритм. Ребенок выписан из стационара под наблюдение кардиолога в возрасте 12 суток жизни.
Выводы
1. При наличии у новорожденного ребенка подозрения на патологию сердечно-сосудистой системы необходимо проведение эхокардиографии с допплеровским картированием, ЭКГ, по возможности с мониторированием по Холтеру.
2. Методом выбора при впервые выявленном трепетании предсердий у новорожденных является медикаментозная кардиоверсия с помощью антиаритмического препарата III класса — амиодарона. Проведение мониторирования ЭКГ по Холтеру параллельно медикаментозной кардиоверсии позволяет оценить эффективность проводимых мероприятий в режиме реального времени.
3. Проведение электрической кардиоверсии у новорожденного целесообразно при рецидивирующих формах трепетания предсердий, отсутствии эффекта от медикаментозной кардиоверсии или наличии противопоказаний для ее применения.
1. Прахов А.В. Неонатальная кардиология. — Н. Новгород: Изд-во НГМА, 2008. — 388 с.
2. Atrial flutter in a newborn / P. Femitha, J. Rojo, B. Bharathi et al. // Interventional Medicine and Applied Science. — 2011. — V. 3(2). — P. 77–79.
3. Weber R. Diagnosis and management of common fetal arrhythmias / R. Weber, D. Stambach, E. Jaeggy // J. Saudi Heart Association. — 2011. — V. 23. — P. 61–66.
4. Epidemiology of atrial fibrillation / D. Bonhorst, M. Mendes, J. de Sousa et al. // Rev. Port. Cardiol. — 2010. — V. 29 (7–8). — P. 1207–1217.
5. Wren C. Cardiac arrhythmias in the fetus and newborn / Semin. Fetal Neonatal Med. — 2006. — V. 11. — P. 182–190.
6. Ерастова Е.К. Механизмы развития и поддержания трепетания и фибрилляции предсердий в детском возрасте / Е.К. Ерастова, Е.П. Дикевич, М.А. Школьникова // Лечащий врач. — 2011. — № 7. — http: //www.lvrach.ru/2011/07/15435239/
7. Прахов А.В. Клиническая электрокардиография в практике детского врача: Руководство для врачей / А.В. Прахов. — Н. Новгород: Издательство НГМА, 2009. — 156 с.
8. Наказ МОЗ України № 362 від 19.07.2005 року «Про затвердження Протоколів діагностики та лікування кардіоревматологічних хвороб у дітей». — К., 2005. — 84 с.
9. Atrial fibrillation in healthy adolescents after highly caffeinated beverage consumption: two case reports / J.R. Di Rocco, A. During, P.J. Morelli et al. // J. Med. Case Reports. — 2011. — V. 31(19). — P. 60–66.

/104/104.jpg)
/105/105.jpg)