Журнал «Здоровье ребенка» 4 (55) 2014
Вернуться к номеру
Лаймская болезнь у детей: диагностика, терапия и профилактика (III часть)
Авторы: Маврутенков В.В. - ГУ «Днепропетровская медицинская академия МЗ Украины»
Рубрики: Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
Главным показанием для начала и оценки химиотерапии являются клинико-эпидемиологические данные, наличие только серологических маркеров инфекции B.burgdorferi s.l. не является абсолютным признаком для применения антибиотиков. Рациональная антибиотикотерапия позволяет добиться полного излечения от инфекции B.burgdorferi s.l. у большинства детей и взрослых. Контакт с клещом рода Ixodes не является обязательным показанием для проведения постэкспозиционной химиопрофилактики инфекции B.burgdorferi s.l.
Основним показанням для початку й оцінки хіміотерапії є клініко-епідеміологічні дані, наявність тільки серологічних маркерів інфекції B.burgdorferi s.l. не є абсолютною ознакою для застосування антибіотиків. Раціональна антибіотикотерапія дозволяє добитися повного вилікування від інфекції B.burgdorferi s.l. у більшості дітей і дорослих. Контакт із кліщем роду Ixodes не є обов’язковим показанням для проведення постекспозиційної хіміопрофілактики інфекції B.burgdorferi s.l.
The main indication for the initiation and evaluation of chemotherapy are clinical and epidemiological data, only the presence of serological markers of infection B.burgdorferi s.l. is not an absolute indication for the use of antibiotics. Rational antibiotic therapy allows for complete cure of the infection B.burgdorferi s.l. in most children and adults. Contact with ticks of the genus Ixodes is not mandatory indication for postexposure chemoprophylaxis for B.burgdorferi s.l. infection.
лаймская болезнь у детей, лабораторная диагностика, лечение, профилактика.
лаймська хвороба в дітей, лабораторна діагностика, лікування, профілактика.
Lyme disease in children, laboratory diagnosis, treatment, prevention.
Статья опубликована на с. 96-101
І день іде, і ніч іде.
І, голову схопивши в руки,
Дивуєшся, чому не йде
Апостол правди і науки?
Т.Г. Шевченко, 1860 р.
Лабораторная верификация инфекции B.burgdorferi s.l.
Полиморфизм клинических проявлений инфекции B.burgdorferi s.l. требует обязательной лабораторной верификации клинического диагноза клещевого боррелиоза. Исключением является кольцевидная эритема (КЭ) размером ≥ 5 см, возникшая в течение месяца после присасывания клеща рода Ixodes и не требующая обязательного лабораторного подтверждения наличия инфекции B.burgdorferi s.l. [1–3]. Несмотря на то, что для выявления инфекции B.burgdorferi s.l. имеются классические (получение культуры и прямая микроскопия) и современные (иммунохимический анализ и молекулярно–биологические тесты) методы диагностики, в арсенале клинической практики применяются исследования, направленные исключительно на выявление антиборрелиозных антител. Ограниченный ресурс средств лабораторной диагностики имеет объективный характер, связанный с трудоемкостью выделения микробной культуры или ДНК B.burgdorferi s.l., а также тем, что подобные исследования возможны исключительно в высокоспециализированных лабораторных центрах (табл. 1) [2].
Следует заметить, что «прямые» методы выявления B.burgdorferi s.l., как то: микроскопия, микробная культура или полимеразная цепная реакция (ПЦР), имеют высокую диагностическую значимость и специфичность, но низкую чувствительность, поэтому отрицательный результат в этих исследованиях не исключает Лайм–боррелиоз (ЛБ). Таким образом, серологические методы, основанные на определении антител к боррелиям, являются единственным средством, во всяком случае в Украине, лабораторного подтверждения инфекции B.burgdorferi s.l. При клинической интерпретации результатов серологических исследований необходимо помнить, что иммунная реакция на инфекцию B.Burgdorferi s.l. развивается относительно медленно, что обусловливает вероятность серонегативных случаев в первых сериях тестов на ранней стадии ЛБ. Так, специфические иммуноглобулины M (IgM) начинают определяться в крови через 2–4 недели, а иммуноглобулины G (IgG) — через 4–6 недель с пиком концентрации в 6–8 недель от возникновения КЭ. В последующем уровень специфических IgM в крови уменьшается и к 6 месяцам от начала заболевания они обычно исчезают, тогда как специфические IgG будут определяться в крови неопределенно длительно, несмотря на успешное лечение [4, 5]. В ассортименте серологических исследований имеется несколько лабораторных методов, различающихся по способу определения Ig в крови: реакция иммунофлюоресценции, реакция связывания комплемента, реакция непрямой гемагглютинации, иммуноферментный анализ (ИФА) и иммунный блоттинг (ИБ). Специфичность, чувствительность и воспроизводимость (стандартизованность) этих тестов различны, что требует их комбинированного использования. В настоящее время в лабораторной практике серологическую диагностику инфекции B.burgdorferi s.l. осуществляют пошагово, используя методы иммунохимического анализа (табл. 2) [5–7].
Для диагностики нейроборрелиоза (НБ), возникающего на ранней диссеминированной стадии заболевания, следует обязательно определять антиборрелиозные IgG в цереброспинальной жидкости (ЦСЖ). Это обусловлено тем, что в 2/3 случаев специфические антитела, представленные преимущественно IgG, синтезируются нейроглиею. Вместе с тем обнаружение антиборрелиозных IgG в ликворе не является безусловным признаком НБ, т.к. они могут диффундировать в субарахноидальное пространство из крови. Происхождение (интратекальный синтез) специфических антител в ЦСЖ определяют путем расчета ликвор–сывороточного индекса (ЛСИ). Следует отметить, что для корректного расчета ЛСИ отбор материала (ликвор и кровь) следует проводить одновременно [6].
Расчет ЛСИ для определения происхождения специфических IgG в ликворе:
ЛСИ = специфические IgG (ЦСЖ) x общие IgG (сыворотка).
общие IgG (ЦСЖ) x специфические IgG (сыворотка)
Необходимость в референс–тесте с использованием ИБ методом Western–blot основана на возможности псевдоположительных результатов исследований при использовании метода ИФА [8]. Следует обратить внимание на то, что случаи персистенции специфических IgM в сыворотке крови без сероконверсии на IgG следует расценивать как ложноположительный результат. Причины этого явления часто остаются невыясненными. Рутинное (массовое) использование метода ИБ с целью диагностики ЛБ непозволительно из–за стоимости исследования. Метод Western–blot обладает высокой чувствительностью и специфичностью, выявляет специфические антитела к конкретным антигенам (белкам) B.burgdorferi s.l., а также в определенной степени позволяет отделить первичное заражение от реинфекции и определить длительность инфицирования (табл. 3) [9].
Для ранней локализованной стадии характерно не только наличие специфических IgM, но и ограниченный спектр определяемых специ–фичностей, обычно это IgG к флагеллину (р41 и его фракции p41i) и OspC. Тогда как для давнего времени, прошедшего с момента инфицирования, даже после успешного лечения или при инаппарантной форме инфекционного процесса характерен широкий спектр антител к антигенам B.burgdorferi s.l.: p83/100, p75, Oms66/p66, OspA, BmpA/p39, p18, p21.
В случаях, когда после проведенной химиотерапии у пациента вновь возникла клиника ЛБ в сочетании с появлением IgM и повышенным уровнем IgG к флагеллину, это следует расценивать как повторное заражение (реинфекция) [6, 10]. С учетом нетривиальности клинической интерпретации результатов серологических исследований ни один маркер, в частности титр антител к VlsE в сыворотке крови, не может служить индикатором активности инфекции B.burgdorferi s.l. [2]. Так, в Европе от 5 до 20 % человеческой популяции содержат антитела к B.burgdorferi s.l., не имея клинических признаков ЛБ [11, 12]. Таким образом, обнаружение специфических Ig в сыворотке крови не является абсолютным доказательством активной инфекции B.burgdorferi s.l., серологические исследования не подходят для контроля эффективности химиотерапии (оценки санации организма), метод ИБ не позволяет идентифицировать геномовид B.burgdorferi s.l., обусловливающий особенности клинической картины ЛБ [13]. Кроме того, на результаты ИБ может влиять антигенный полиморфизм геномовидов B.burgdorferi s.l.: B.burgdorferi s.s., B.аfzelii и B.garinii, т.е. не все тест–системы (несоответствие циркулирующим штаммам) подходят для восточноевропейского региона, в частности от североамериканских биотехнологических компаний [8]. Предложенные альтернативные методы лабораторной диагностики ЛБ, как то: 1) тест трансформации лимфоцитов (significance of the lymphocyte transformation test); 2) значимость цистной формы B.burgdorferi s.l. (significance of cystic forms of B.burgdorferi s.l.); 3) тест чувствительности визуальной контрастности (visual contrast sensitivity test), не рекомендуют для использования в клинической практике из–за несоответствия принципам надлежащей лабораторной практики (good laboratory practice). Также не рекомендуется ориентироваться на исследования иксодового клеща, удаленного с человека, на предмет инфицированности паразита B.burgdorferi s.l., по нескольким причинам: не каждый геномовид боррелий обладает патогенностью, недостаточной ценностью по степени риска заражения, «спорности» в проведении профилактической химиотерапии и пр. [2, 14].
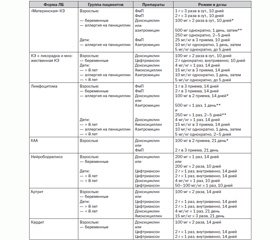
Антибактериальная химиотерапия ЛБ
История химиотерапии ЛБ началась в 1970 г., когда американский дерматолог итальянского происхождения Р. Скрименти (Rudolph J. Scrimenti, 1933–2013 гг.), зная европейский опыт применения пенициллина, провел успешное лечение КЭ у охотника, укушенного клещом рода Ixodes [15]. В настоящее время лечение ЛБ хорошо отработано как для взрослых, так и для детей.
Несмотря на это, существуют отличия между североамериканскими (табл. 4) и европейскими (табл. 5) рекомендациями по химиотерапии ЛБ, что, возможно, обусловлено большим разнообразием геномовидов B.burgdorferi s.l., циркулирующих в Евразии. Следует обратить внимание на то, что как в американских, так и в европейских протоколах нет рекомендаций для комбинированных или повторных курсов терапии антибиотиками, применения различного рода иммуномодуляторов, а также использования лабораторных, в частности серологических, тестов для оценки санации организма от B.burgdorferi s.l. по завершении антибактериальной химиотерапии.
Профилактика
Существует три принципиальных подхода к профилактике заражения B.burgdorferi s.l.: вакцинация, постэкспозиционная химиопрофилактика и недопущение контакта с клещами. Одна из первых вакцин LYMErix® (2002 г.) не нашла практического применения, и компания–разработчик Smith Kline Beecham прекратила производство данного препарата [18, 19]. Перспектива использования иммунопрофилактики как средства борьбы с инфекцией B.burgdorferi s.l. в обозримом будущем маловероятна [20]. В отношении постэкспозиционной химиопрофилактики инфекции B.burgdorferi s.l., согласно рекомендациям IDSA (Infectious Diseases Society of America), у взрослых и детей ≥ 8 лет следует применять однократно доксициклин соответственно в дозе 200 мг и 4 мг/кг (но не более 200 мг) при условии: 1) инфицированность иксодовых клещей боррелиями в местности, где произошел контакт человека с паразитом, составляет ≥ 20 %; 2) клещ находился на коже ≥ 36 часов; 3) если начата терапия в течение 72 часов после удаления паразита [21, 22]. Для беременных и детей ≤ 8 лет, у которых запрещено использовать доксициклин, его замена на амоксициллин не рекомендована из–за отсутствия данных об эффективности однократного приема, а также наличии эффективной антибактериальной химиотерапии в случае развития ЛБ, позволяющей добиться излечения и избежать возникновения осложнений [23]. Для профилактики нападения клещей необходимы: регулярный осмотр одежды и тела, своевременное и правильное удаление присосавшихся клещей, ношение и обработка репеллентами одежды в период пребывания в опасных зонах природного очага. Присосавшегося к телу клеща удаляют следующим образом: слегка оттягивая пинцетом брюшко клеща, накладывают на его головную часть у самой поверхности кожи нитяную петлю. Осторожными покачиваниями за оба конца нитки извлекают клеща вместе с хоботком. Во избежание отрыва хоботка нельзя совершать резких движений. Если хоботок остается в теле человека, его удаляют обожженной иглой или острой булавкой. Место присасывания клеща обрабатывают 3–5 % йодной настойкой (70° раствором этилового спирта). Хирургическое удаление и использование агрессивных жидкостей (бензин, керосин) и масла с целью быстрого удаления клеща из кожных покровов не только не эффективны, но и опасны [6].
Практические рекомендации
1. Приоритетным критерием для принятия решения о старте антибактериальной химиотерапии и оценки ее эффективности являются клинико–эпидемиологические данные, серологические маркеры инфекции B.burgdorferi s.l. только подтверждают рациональность применения антибиотиков.
2. Имеющийся арсенал антибактериальной химиотерапии позволяет добиться полного излечения от инфекции B.burgdorferi s.l. как у детей, так и у взрослых.
3. Постэкспозиционная антибактериальная химиопрофилактика инфекции B.burgdorferi s.l. не является обязательным мероприятием после контакта с клещом рода Ixodes.
1. Diagnostic challenges of early Lyme disease: Lessons from acommunity case series / John Aucott, Candis Morrison, Beatriz Munoz [et al.] // BMC Infectious Diseases. — 2009. — № 9. — P. 79; ресурс: http://www.biomedcentral.com/1471–2334/9/79
2. Lyme borreliosis diagnostics / T.W. Talaska, A. Krause, E. Aberer, R. Kaiser et al. // Focus on Lyme–Borreliosis. — 2013. — P. 67–83.
3. Гербер М. Лаймская болезнь / М. Гербер // Инфекционные болезни у детей / Под ред. Д. Мари: Пер. с англ. — М.: Практика, 2006. — Гл. 30. — C. 287–297.
4. Diagnosis of Lyme Disease / D.L. Depietropaolo, J.H. Powers, J.M. Gill / Am. Fam. Physician. — 2005. — Vol. 72, № 2. — P. 297–304; ресурс: http://www.aafp.org/afp/2005/0715/p297.html
5. Офицеров В.И. Лайм–боррелиоз и его диагностика: информ. бюллетень / В.И. Офицеров. — 2003. — № 2(28); ресурс: http://www.vector–best.ru/nvb/cont28.htm
6. Эпидемиология, этиология, клиника, диагностика, лечение и профилактика иксодовых клещевых боррелиозов: Рекомендации для врачей / Ю.В. Лобзин и др. — СПб., 2000. — 28 с.
7. Малеев В.В. Обзор Европейских рекомендаций по диагностике клещевых бактериальных инфекций / В.В. Малеев // Клинич. микробиология и антимикробная химиотерапия. — 2005. — Т. 7, № 2. — С. 130–153.
8. Манзенюк И.Н., Манзенюк О.Ю. Клещевые боррелиозы (болезнь Лайма) / И.Н. Манзенюк, О.Ю. Манзенюк. — Кольцово, 2005; ресурс: http://entomologs.ru/laima_podrobno.php#ixzz2tbfr4hVz
9. Deutsche Borreliose–Gesellschaft e. V. Diagnosis and Treatment of Lyme borreliosis (Lyme disease) Guidelines of the German Borreliosis Society. — Еd. 2nd (Revised). — Jena, 2010. — 31 р.
10. Lyme borreliosis. Seminar / Gerold Stanek, Gary P. Wormser, Jeremy Gray, Franc Strle // Lancet. — 2012. — Vol. 379, № 9814. — P. 461–473; ресурс: http://www.aldf.com/pdf/Lancet_Seminar_on_Lyme_Borreliosis_2011.pdf
11. EFNS guidelines on the diagnosis and management of European Lyme neuroborreliosis / А. Mygland, U. Ljøstad, V. Fingerle et al. // Eur. J. Neurology. — 2010. — Vol. 17. — Р. 8–14.
12. Seropositivity of Lyme Borreliosis and Associated Risk Factors: A Population–Based Study in Children and Adolescents in Germany (KiGGS) / M. Dehnert, V. Fingerle, C. Klier, T. Talaska et al. // PLoS ONE. — 2012. — Vol. 7, № 8. — E41321. — doi/10.1371/journal.pone.0041321; ресурс: http://www.plosone.org/article/info:doi/10.1371/journal.pone.0041321
13. Volker von Baehr. The Lymphocyte Transformation Test for Borrelia Detects Active Lyme Borreliosis and Verifies Effective Antibiotic Treatment / Volker von Baehr, Cornelia Doebis, Hans–Dieter Volk, Rüdiger von Baehr // The Open Neurology J. — 2012. — № 6, Suppl. 1–M5. — P. 104–112.
14. Lyme borreliosis: Clinical case definitions for diagnosis and management in Europe / G. Stanek, V. Fingerle, K.–P. Hunfeld, B. Jaulhac et al. // Clinical Microbiology and Infection. — 2011. — Vol. 17. — P. 69–79; ресурс: http://onlinelibrary.wiley.com/doi/10.1111/j.1469–0691.2010.03175.x/full
15. Dan Egan / Scrimenti was pioneer in Lyme disease treatment / Dan Egan // J. Sentinel. — 2013; ресурс: http://www.jsonline.com/news/obituaries/scrimenti–was–pioneer–in–lyme–disease–treatment–b89c345–200819001.html
16. Recommended Treatment of Lyme Disease in Children in Red Book. — 28e; ресурс: http://www.unboundmedicine.com/redbook/ub/view/RedBook/187288/all/Lyme_Disease_in_Children__Recommended_Treatment
17. Henningsson A.J. Сlinical, epidemiological and immunological aspects of Lime Borreliosis with special focus on the role of the complement system / A.J. Henningsson. — Linköping University, 2011. — 116 p.
18. LYMErix. Lyme Disease Vaccine (Recombinant OspA) // Biological License Application Approvals. — 1998; ресурс: http://www.fda.gov/BiologicsBloodVaccines/DevelopmentApprovalProcess/BiologicalApprovalsbyYear/ucm180084.htm
19. Preventing Tick Bites / Lyme disease // Centers for Disease Control and Prevention. — 2011; ресурс: http://www.cdc.gov/lyme/prev/index.html
20. The History of the Lyme Disease Vaccine / The History of Vaccines. — The College of Physicians of Philadelphia, 2013; ресурс: http://www.historyofvaccines.org/content/articles/history–lyme–disease–vaccine
21. Зінчук О.М. Епідеміологічні передумови та спосіб екстреної профілактики лайм–бореліозу / О.М. Зінчук // Профілактична медицина. —2009. — № 4(8). — C. 23–27.
22. Marques A.R. Lyme Disease: A Review / A.R. Marques // Curr. Allergy Asthma Rep. — 2010. — № 10. — P. 13–20.
23. The clinical assessment, treatment, and prevention of lyme disease, human granulocytic anaplasmosis, and babesiosis: clinical practice guidelines by the Infectious Diseases Society of America / G.P. Wormser, R.J. Dattwyler, E.D. Shapiro et al. // Clin. Infect. Dis. — 2006. — Vol. 43, № 9. — P. 1089–1134; ресурс: http://www.guideline.gov/content.aspx?id=9537

/97/97.jpg)
/98/98.jpg)
/99/99.jpg)
/100/100.jpg)