Журнал «Травма» Том 15, №2, 2014
Вернуться к номеру
Оптимальное размещение фиксатора привода при дистракционном остеосинтезе бедра с учетом морфологических особенностей таза
Авторы: Климовицкий В.Г., Лобанов Г.В. - Донецкий научно-исследовательский институт травматологии и ортопедии; Федуличев П.Н., Фоминых Т.А. - ГУ «Крымский государственный медицинский университет имени С.И. Георгиевского», г. Симферополь; Гончарова Л.Д. - Донецкий научно-исследовательский институт травматологии и ортопедии; Ткач А.В. - ГУ «Крымский государственный медицинский университет имени С.И. Георгиевского», г. Симферополь; Науменко В.В. - Центральная районная больница Симферопольского района, АРК
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
В статье приводится обоснование оптимального размещения фиксатора привода к крылу подвздошной кости с точки зрения топографии рассматриваемой области и анатомических особенностей строения костей таза. Полученные результаты исследований, усовершенствование узла крепления и технологии имплантации позволили сократить длительность операции, добиться косметического эффекта вмешательства.
Нами было изучено 156 оперативных вмешательств у 126 больных (30 пациентам проведено одновременное парное удлинение конечностей), которым проводилось удлинение бедра по методу профессора Блискунова в классическом варианте. За период 2001–2011 гг. по новой технологии выполнено удлинение 72 сегментов бедер 38 пациентам (34 пациентам выполнено одновременное удлинение обоих бедер по поводу низкого роста, 4 пациентам — посттравматического укорочения бедра). Из них 9 женщин, 29 мужчин, в возрасте от 16 до 52 лет. Величина удлинения составила в среднем 6,5 ± 1,5 см. Основному контингенту пациентов было проведено удлинение обоих бедер с косметической целью — 34 больных (89,47 %). Темп дистракции составлял 1,2–1,4 ± 0,3 мм/сут.
Первоначальный вариант имплантации тазового узла предусматривал рассечение кожи в пределах 5 см со скелетированием передневерхней ости подвздошной кости, для проведения вмешательства под контролем глаза. Такая технология приводила также к возникновению некроза кости под гайкой ввиду трудности дозирования усилия при закручивании фиксатора. Для снижения вероятности развития некрозов стали применять шайбу под гайку, что увеличивало площадь контакта узла с костью, однако проблема этим полностью не решалась. Место расположения тазового узла было выбрано эмпирически. Модернизированное фиксирующее устройство и усовершенствование кондукторного оборудования позволили минимизировать операционную травму, отказаться от рентгеннавигации. Возможность имплантации модернизированного узла через два доступа 0,8 и 0,5 см предотвращает развитие внутритазовых гематом.
По предлагаемой нами методике наиболее оптимальным и биомеханически оправданным местом имплантации тазового узла аппарата является верхний отдел ягодичной области (regio glutea), ограниченной сверху гребнем подвздошной кости (crista iliaca), снизу — ягодичной складкой (sulcus glutealis), латерально — линией, соединяющей верхнюю переднюю ость подвздошной кости с большим вертелом, медиально — крестцом и копчиком (os sacrum, os coccygis).
Область фиксации привода дистракционного аппарата к крылу подвздошной кости анатомически обоснована ввиду отсутствия важных анатомических образований (крупных стволов сосудов и нервов), что исключает возможность их повреждения. В области гребня подвздошной кости толщина компактного вещества наиболее оптимальна и биомеханически оправдана для имплантации «тазового узла» дистрактора. Меньшая травматичность установки фиксирующего модуля с улучшением «косметичности» хирургических разрезов позволяет избежать остаточных посттравматических гематом. Новая модель фиксатора и кондукторная технология его установки — это техническая простота манипуляции, сокращение времени установки модуля, а следовательно, и времени операции в целом.
У статті наводиться обґрунтування оптимального розміщення фіксатора приводу до крила клубової кісті з точки зору топографії даної області й анатомічних особливостей будови кісток тазу. Отримані результати досліджень, удосконалення вузла кріплення й технології імплантації дозволили скоротити тривалість операції, добитися косметичного ефекту втручання.
Нами було вивчено 156 оперативних втручань у 126 хворих (30 пацієнтам проведено одночасне парне подовження нижніх кінцівок), яким проводилося подовження стегна за методом професора Блискунова в класичному варіанті. За період 2001–2011 рр. за новою технологією виконано подовження 72 сегментів стегон 38 пацієнтам (34 пацієнтам виконано одночасне подовження обох стегон із приводу низького зросту, 4 пацієнтам — посттравматичного вкорочення стегна). Із них 9 жінок, 29 чоловіків віком від 16 до 52 років. Довжина дистракції становила в середньому 6,5 ± 1,5 см. Основному контингенту пацієнтів було проведено подовження обох стегон із косметичною метою — 34 хворі (89,47 %). Темп дистракції становив 1,2–1,4 ± 0,3 мм/добу.
Первинний варіант імплантації тазового вузла передбачав розтин шкіри в межах 5 см із скелетуванням передньоверхньої ості клубової кістки для проведення втручання під контролем ока. Така технологія приводила також до виникнення некрозу кістки під гайкою через важкість дозування зусилля при закручуванні фіксатора. Для зниження вірогідності розвитку некрозів стали застосовувати шайбу під гайку, що збільшувало площу контакту вузла з кістю, проте проблема цим повністю не вирішувалася. Місце розташування тазового вузла було вибране емпірично. Модернізований фіксуючий пристрій і удосконалення кондукторного устаткування дозволили мінімізувати операційну травму, відмовитися від рентгеннавігації. Можливість імплантації модернізованого вузла через два доступи 0,8 і 0,5 см запобігає розвитку внутрішньотазових гематом.
За пропонованою нами методикою найбільш оптимальним і біомеханічно виправданим місцем імплантації тазового вузла апарату є верхній відділ ділянки (regio glutea) сідниць, обмеженої зверху гребенем клубової кістки (crista iliaca), знизу — сідничною складкою (sulcus glutealis), латерально — лінією, що сполучає верхню передню ость клубової кістки з великим вертлюгом, медіально — крижами й куприком (os sacrum, os coccygis).
Ділянка фіксації приводу дистракційного апарату до крила клубової кістки анатомічно обґрунтована через відсутність важливих анатомічних утворень (крупних стволів судин і нервів), що унеможливлює їх пошкодження. У ділянці гребеня клубової кістки товщина компактної речовини найбільш оптимальна й біомеханічно виправдана для імплантації «тазового вузла» дистрактора. Менша травматичність установки фіксуючого модуля з поліпшенням «косметичності» хірургічних розрізів дозволяє уникнути залишкових посттравматичних гематом. Нова модель фіксатора й кондукторна технологія його установки — це технічна простота маніпуляції, скорочення часу установки модуля, а отже, і часу операції в цілому.
The article gives the substantiation of optimal placement of drive device to the wing of the ilium from the point of view of the topography of the area under consideration and anatomical characteristics of the pelvic bones structure. Results of the research, the improvement of the fixing unit and implant technology enabled to reduce the duration of the operation, to achieve a cosmetic effect of the intervention.
We have studied 156 surgical interventions in 126 patients (30 patients underwent simultaneous pair lengthening of the limbs) who underwent femoral lengthening by professor Bliskunov in the classic version. During 2001–2011 by the new technology there were carried out lengthening of 72 hip segments in 38 patients (34 patients underwent simultaneous lengthening of both hips for the low height, 4 patients — posttraumatic shortening of the hip). Among them: women — 9, men — 29, age — from 16 to 52 years. Lengthening value averaged 6.5 ± 1.5 cm. The main contingent of patients was conducted lengthening of both hips with a cosmetic purpose — in 34 patients (89.47 %). Rate of distraction was 1.2–1.4 ± 0.3 mm/day.
The initial version of the implantation of the pelvic node involved dissection of the skin within 5 cm with skeletization of spina iliaca anterior superior, for intervention under the eyes control. Such technology also led to the emergence of bone necrosis under the screw nut to the difficulty of dosing efforts at tightening the lock. To reduce the likelihood of developing necrosis we began to apply the washer under the screw, which increases the contact area with the bone, however, this problem is not completely solved. Location of pelvic node has been selected empirically. Modernized locking device and improved conductor equipment helped to minimize surgical trauma, to refuse X-ray navigation. Possibility of modernized node implantation through two accesses 0.8 and 0.5 cm prevents intrapelvic hematomas.
According to our proposed method, most optimal and biomechanically justified site for pelvic node implantation is the upper section of the gluteal region (regio glutea), bounded above with the iliac crest (crista iliaca), below — gluteal fold (sulcus glutealis), laterally — line connecting spina iliaca anterior superior with greater trochanter, medially — sacrum and coccyx (os sacrum, os coccygis).
Fixation area of drive device of distraction apparatus to the wing of the ilium anatomically justified due to the lack of important anatomical structures (large stems of vessels and nerves), which eliminates the possibility of damage. In area of the iliac crest the thickness of the compact substance is the most optimal and biomechanically justified for implantation of distractor pelvic node. Less traumatism of the locking module with improved cosmetic effect of surgical incisions enables to avoid residual posttraumatic hematoma. The new model of fixator and conductor technology of its installation — is technical simplicity of manipulation, reduced time for module installation, and hence the entire operation time.
привод, анатомическая область, дистракция, таз.
привід, анатомічна ділянка, дистракція, таз.
drive device, anatomical region, distraction, pelvis.
Статья опубликована на с. 5-10
Для достижения наилучших результатов при хирургических вмешательствах, а также для обеспечения оптимального течения послеоперационного периода ортопед обязан учитывать особенности анатомического строения оперируемой области.
Анатомическое строение современного человека — это, несомненно, результат длительного эволюционного процесса, когда генетически закреплялись именно те изменения, которые лучшим образом помогали приспособиться к факторам внешней среды. «Только в извечном приспособлении к прямому действию факторов внешней среды шла эволюция животного мира. В процессе такого же приспособления досоциальный homo стал homo sapiens…» [3].
Материал и методы
Нами было изучено 156 оперативных вмешательств у 126 больных (30 пациентам проведено одновременное парное удлинение конечностей), которым проводилось удлинение бедра по методу профессора Блискунова в классическом варианте. По причинам укорочения конечности больные распределены следующим образом: посттравматическое укорочение (56 пациентов — 44,44 %), врожденное укорочение (30 пациентов — 23,81 %), гипохондроплазия (11 пациентов — 8,73 %), ахондроплазия (7пациентов — 5,55 %), болезнь Олье (3 пациента — 2,38 %), косметическое удлинение (10 пациентов — 7,94 %), укорочение бедра при детском церебральном параличе (1 пациент — 0,79 %), последствия полиомиелита (1 пациент — 0,79 %), последствия резекции опухолей костей и суставов (7 пациентов — 5,55 %) [5].
Получены клинические результаты удлинения (запланированная программа удлинения была полностью завершена с полным объемом функций в смежных суставах), «эстетическая» ценность проведенных программ удлинения была снижена наличием достаточно больших послеоперационных рубцов [2, 4, 5].
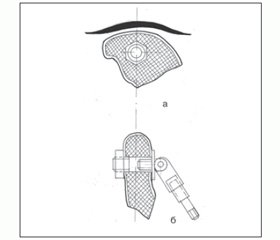
Первоначальный вариант (рис. 1) имплантации тазового узла предусматривал рассечение кожи в пределах 5 см со скелетированием передневерхней ости подвздошной кости для проведения вмешательства под контролем глаза. Фиксация привода осуществлялась гайкой с противоположной стороны. Операционный доступ из–за своей травматичности приводил к частому развитию гематом в подвздошной области, которые не всегда самостоятельно купировались [2, 4].
/6/6.jpg)
Такая технология приводила также к возникновению некроза кости под гайкой ввиду трудности дозирования усилия при закручивании фиксатора. Для снижения вероятности развития некрозов стали применять шайбу под гайку, что увеличивало площадь контакта узла с костью, однако проблема этим полностью не решалась. Место расположения тазового узла было выбрано эмпирически.
Имеющиеся недостатки при имплантации дистракционного аппарата и привода стимулировали дальнейшую модернизацию внедряемого в организм устройства и требовали изменения методики оперативного вмешательства. Созданная новая модель привода и усовершенствованная кондукторная технология имплантации существенно облегчили ход операции для врача, позволили вдвое сократить время вмешательства и достичь косметического эффекта для пациента.
За период 2001–2011 гг. по новой технологии выполнено удлинение 72 сегментов бедер 38 пациентам (34 пациентам выполнено одновременное удлинение обоих бедер по поводу низкого роста, 4 пациентам — посттравматического укорочения бедра). Из них 9 женщин, 29 мужчин в возрасте от 16 до 52 лет. Величина удлинения составила в среднем 6,5 ± 1,5 см. Основному контингенту пациентов было проведено удли–нение обоих бедер с косметической целью — у 34 больных (89,47 %). Темп дистракции составлял 1,2–1,4 ± 0,3 мм/сут.
Обсуждение
На прочность тазовых костей большое влияние оказывает толщина компактного вещества в различных отделах. В области гребня подвздошной кости толщина компактного вещества имеет следующие параметры: снаружи в передней трети — от 0,40 ± 0,06 до 1,20 ± 0,80 мм, в средней трети — от 0,5 ± 0,08 до 1,00 ± 0,08 мм, в задней трети — от 0,60 ± 0,06 до 0,80 ± 0,04 мм, изнутри в передней трети — от 0,80 ± 0,04 до 1,24 ± 0,06 мм, в средней трети — от 1,00 ± 0,08 до 1,44 ± 0,08 мм, в задней трети — от 1,00 ± 0,06 до 1,34 ± 0,07 мм.
Губчатое вещество в гребне подвздошной кости представлено тонкими трабекулами толщиной до 0,18 ± 0,02 мм, ориентированными в соответствии с действием сил сжатия, растяжения и локомоции, то есть с законом Кульмана — Вольфа — Ру. Ячейки имеют полиморфную форму, их количество превышает 120–140 шт/см2, к центру крыла их количество уменьшается, а размеры увеличиваются.
Утолщения компактного и губчатого вещества формируют кольцеобразные (соответствующие терминальной линии) и вертикальные опорные линии, знание параметров которых позволит определить рациональные зоны имплантации металлоконструкций. К анатомически оптимальным зонам для введения фиксатора можно отнести гребни, передневерхние и передненижние ости подвздошных костей, а также седалищные бугры и лобковые бугорки.
Очень важное значение для травматологии имеет сопротивление таза напряжению: по данным П.Ф. Лесгафта (1968), средняя сила сопротивления таза — 1254,36 кг, минимальная — 500 кг и максимальная — 2338,3 кг. Поверхность сопротивления в среднем равна 1555 мм2, максимальная — 1985 мм2, минимальная — 1139 мм2. Коэффициент сопротивления кости в среднем равен 1,627 кг/мм2 поверхности сечения, он может возрастать до 3,007 кг/мм2 и снижаться до 0,66 кг/мм2. Сопротивление таза и коэффициент сопротивления кости тем больше, чем сильнее развита мускулатура данного субъекта. Определение сопротивления таза давлению производилось при установке его в вертикальном положении. Разрушение таза идет большей частью в области суставных ямок вертлужных впадин, впереди них (8 из 12 случаев), только при неточном проведении плоскости распила разлом проходил через крестцовоподвздошные сочленения (в 2 случаях) или крестец, а также через ветви лобковых или седалищных костей (Лесгафт П.Ф., 1968).
Для более рационального исследования геометрии таза необходимо в качестве основы выделить кольцеобразующую противоопорную линию, образованную терминальной линией входа в малый таз. На ней сверху базируется аркада крыла подвздошной кости, представленная утолщением гребня. Эта аркада соединяет кольцеобразную опорную линию (опорное кольцо) с вертикальными опорными линиями и в то же время сама несет опорную функцию. Причем между крылом и телом подвздошной кости, или цилиндром, образуется угол 150–155°, что повышает прочность таза, придавая ему форму усеченного конуса. Передняя часть крыла подвздошной кости с опорным кольцом также формирует аркаду, как и задняя часть крыла подвздошной кости с седалищным бугром.
Массивная часть основания крыла подвздошной кости, переходящая кзади в бугристость, имеет параметры, вполне пригодные для имплантации фиксатора привода. Эта зона соответствует средней части задней трети гребня подвздошной кости. Центральная часть крыла подвздошной кости, особенно у женщин, часто истончена, а в 13 % случаев в нем имеется отверстие, иногда значительных размеров, до 2 x 2 см. Зона истончения в некоторых костях занимает почти все крыло, ее размер составляет 5 x 6 см. Эта зона, естественно, не подходит для установки металлоконструкции (фиксатора привода).
Передненижняя ость подвздошной кости переходит в массивное основание крыла, эта зона также является оптимальной с точки зрения прочности. Однако анатомическими оптимальными параметрами для установки металлоконструкции (фиксатора привода) при дистракционном остеосинтезе бедра по Блискунову обладают следующие зоны тазовых костей:
1. Для стержней: седалищные бугры, лобковые бугорки, передненижние ости подвздошных костей и средняя часть задней трети гребня подвздошной кости.
2. Для спиц, небольших и средних металлоконструкций: передние две трети гребня подвздошной кости, передневерхние ости подвздошных костей.
Задневерхние ости подвздошных костей имеют определенные анатомические особенности, и вводить в них металлоконструкции, особенно значительного диаметра (стержни, фиксаторы), нецелесообразно. Это обусловлено тем, что задневерхние ости направлены вниз, они завершают сзади гребень подвздошной кости, с медиальной стороны между бугристостью и ушковидной суставной поверхностью имеется глубокая вырезка, на расстоянии 1,4–1,7 см от вершины ости. Поэтому введение металлоконструкций может вызвать скол ости.
Пространственное расположение анатомически оптимальных зон для введения металлоконструкций по отношению к трем взаимно перпендикулярным плоскостям изучалось при таком положении таза, когда плоскость входа в малый таз составляла с горизонтальной плоскостью угол 48–82°, то есть в физиологическом для человека положении (Лесгафт П.Ф., 1968). Определены углы, образуемые анатомически оптимальными зонами с плоскостями:
1) передненижняя ость и задняя треть крыла подвздошной кости с сагиттальной плоскостью составляют угол 8–10°, открытый внутрь;
2) между передней и средней третью гребня подвздошной кости угол равен 115–120°, открыт внутрь; по отношению к сагиттальной плоскости каждая из этих частей образует угол 30–35°, открытый внутрь;
3) передняя треть гребня подвздошной кости по отношению к горизонтальной плоскости составляет угол 40–45°, средняя треть — 8–10°, углы открыты вниз;
4) седалищные бугры расположены вертикально по отношению к горизонтальной плоскости;
5) зона лобковых бугорков располагается под углом 35–50° по отношению к горизонтальной плоскости.
По предлагаемой нами методике наиболее оптимальным и биомеханически оправданным местом имплантации тазового узла аппарата является верхний отдел ягодичной области (regio glutea), ограниченной сверху гребнем подвздошной кости (crista iliaca), снизу — ягодичной складкой (sulcus glutealis), латерально — линией, соединяющей верхнюю переднюю ость подвздошной кости с большим вертелом, медиально — крестцом и копчиком (os sacrum, os coccygis). Является ли данная область имплантации целесообразной с топографо–анатомической точки зрения?
В этой области ягодичная фасция (f. glutea) начинается от гребня подвздошной кости и крестца, разделяется на две пластинки, охватывает большую ягодичную мышцу (m. gluteus maximus) и, спускаясь вниз, переходит в широкую фасцию бедра. Первый слой мышц ягодичной области представлен большой ягодичной мышцей (расположенной кзади от места проведения металлических конструкций) и напрягателем широкой фасции (m.tensor fasciae latae). Последний располагается более латерально, чем привод, и не задевается при его проведении сквозь ткани. Глубже расположена средняя ягодичная мышца (m.gluteus medius). Кровоснабжение ягодичной области осуществляется за счет ветвей внутренней и наружной подвздошных артерий (aa.iliaca interna et externa).
Верхняя ягодичная артерия (a.glutea superior) кровоснабжает ягодичные мышцы, напрягатель широкой фасции бедра (m.tensor fasciae latae), тазобедренный сустав и подвздошную кость. Отходит эта артерия от задней ветви внутренней подвздошной артерии, из полости таза выходит через надгрушевидное отверстие (foramen suprapiriforme) и в ягодичной области делится на поверхностную и глубокую ветви. Поверхностная ветвь располагается между большой и средней ягодичными мышцами и кровоснабжает их, глубокая ветвь расположена между средней и малой ягодичными мышцами, крово–снабжает эти мышцы и отдает ветви к тазобедренному суставу. Ветви верхней ягодичной артерии анастомозируют между собой, с ветвями латеральной артерии, огибающей бедренную кость (a.circumflexa femoris lateralis), подвздошно–поясничной артерии (a.iliolumbalis) и нижней ягодичной артерии (a.glutea inferior).
Стенки таза кровоснабжаются ветвями внутренней подвздошной артерии (a.iliaca interna). Внутренняя подвздошная артерия на уровне крестцово–подвздошного сочленения отходит от общей подвздошной артерии (a.iliaca communis) и, перегибаясь через пограничную линию, заходит в боковое клетчаточное пространство таза, где делится на переднюю и заднюю ветви. От задней ветви внутренней подвздошной артерии отходят ветви, кровоснабжающие стенки таза. Подвздошно–поясничная артерия (a.iliolumbalis) кровоснабжает мягкие ткани большого таза. Данная артерия идет назад и кнаружи под большую поясничную мышцу (m.psoas major), доходя до подвздошной ямки (fossa iliaca). Здесь она делится на две части: поясничную и подвздошную (ramus lumbalis, ramus iliacus). Ramus lumbalis соответствует ходу задних ветвей поясничных артерий, анастомозирует с ними и дает веточку к спинному мозгу, ramus spinalis, проходящую через межпозвоночные отверстия. Кроме того, от ramus lumbalis отходят сосуды к соседним мышцам и коже. Ramus iliacus располагается вдоль гребешка подвздошной кости и отдает ветви к мышцам и костям. Эта ветвь анастомозирует с глубокой артерией, окружающей подвздошную кость (а.circumflexa ilium profunda), отходящей от наружной подвздошной артерии (a.iliaca externa) [7].
Модернизированное фиксирующее устройство [11] и усовершенствование кондукторного оборудования [12] позволили минимизировать операционную травму, отказаться от рентгеннавигации. Возможность имплантации модернизированного узла через два доступа 0,8 и 0,5 см (рис. 2) предотвращает развитие внутритазовых гематом [2].
/8/8.jpg)
Варианты установки крепежного элемента погружного аппарата для удлинения бедренной кости не имеют принципиальных различий. Установка блокирующего винта приводит к перераспределению нагрузок с внутренней поверхности крыла подвздошной кости на его наружную поверхность. Блокирующий винт принимает на себя часть нагрузок, особенно при продольной нагрузке (на вырывание) и нагрузке на кручение, что приводит к повышению напряжения в средней части канала под крепежный элемент аппарата.
Латеральные крестцовые артерии (aa.sacrales laterales) отдают ветви, проходящие через тазовые крестцовые отверстия (forr.sacralia pelvina), отдают спинномозговые ветви (rr.spinales) и через дорсальные крестцовые отверстия выходят в крестцовую область, где кровоснабжают кожу и нижние отделы глубоких мышц спины, и не могут быть вовлечены в оперативный процесс по поводу установки привода.
Пристеночные ветви внутренней подвздошной артерии (a.iliaca interna), за исключением запирательной артерии (a.obturatoria), в основном отходят от ее зад–него ствола. Одни из них направляются к мышцам и костному остову таза, а другие — выходят из полости таза и разветвляются в ягодичной области, промежности и на бедре. Париетальные ветви также широко анастомозируют друг с другом и с ветвями, отходящими от наружной подвздошной артерии (a.iliaca externa). К пристеночным ветвям внутренней подвздошной артерии относятся: аа.iliolumbalis, sacralis lateralis, glutea superior, glutea inferior, obturatoria. Боковая крестцовая артерия (а.sacralis lateralis) идет вниз по передней поверхности крестца, отдавая ветви к мышцам (m.levator ani, m.piriformis, а также к стволам крестцового сплетения и в крестцовый канал — rami spinales. Эта артерия анастомозирует со срединной крестцовой артерией (a.sacralis mediana), являющейся ветвью конечного отдела аорты [6, 7].
В целом в месте проведения привода аппарата для остеосинтеза располагаются преимущественно уже не сами магистральные стволы сосудов, а более мелкие по диаметру ветви, образующие анастомозы, таким образом точка, избранная для проведения привода, расположена в сравнительно малососудистой зоне, что целесообразно в общехирургическом плане. Однако привод может повредить анастомоз между подвздошными ветвями (ramus iliacus) подвздошно–поясничной артерии (a.iliolumbalis) и глубокой артерией, окружающей подвздошную кость (а.circumflexa ilium profunda). В этом случае кровоток восстановится за счет достаточно обильных коллатералей в этой области.
Нижняя ягодичная артерия (a.glutea inferior) располагается гораздо ниже проведения металлоконструкций и не может быть повреждена во время операции. Венозный отток от тканей ягодичной области происходит по венам, сопровождающим вышеперечисленные артерии.
Следует отметить, что кровоснабжение тазовых костей осуществляется из аа.obturatoria, glutea superior и inferior, circumflexae femoris medialis и lateralis, circumflexa ilium profunda и iliolumbalis. Артерии этих костей делятся на периостальные и внутрикостные. Что касается кровоснабжения подвздошной кости, задействованной нами для фиксации аппарата, питающая ее артерия (а.nutricia) проникает в os ilium на внутренней поверхности ее или вблизи седалищной вырезки. Войдя в кость, она сразу же распадается на большое число ветвей, направляющихся к периферии кости. Таким образом, место расположения привода не грозит повреждением основного ствола а.nutricia ossis ilii.
Выводы
1. Область фиксации привода дистракционного аппарата к крылу подвздошной кости анатомически обоснована ввиду отсутствия важных анатомических образований (крупных стволов сосудов и нервов), что исключает возможность их повреждения.
2. В области гребня подвздошной кости толщина компактного вещества наиболее оптимальна и биомеханически оправдана для имплантации «тазового узла» дистрактора.
3. Меньшая травматичность установки фиксирующего модуля с улучшением «косметичности» хирургических разрезов позволяет избежать остаточных посттравматических гематом.
4. Новая модель фиксатора и кондукторная технология его установки — это техническая простота манипуляции, сокращение времени установки модуля, а следовательно, и времени операции в целом.
1. А.с. № 1115737 СССР, МКИ А 61 В 17/18. Устройство для удлинения бедра / А.И. Блискунов (СССР). — № 3590454/28–13; Заявл. 11.05.83; Опубл. 30.09.84, Бюл. № 36. — С. 5.
2. Анализ напряженно–деформированного состояния крыла безымянной кости при использовании различных вариантов крепежного узла погружного аппарата для удлинения бедренной кости / Тяжелов А.А., Карпинский М.Ю., Яресько А.В., Федуличев П.Н., Гончарова Л.Д., Кузнецов А.А. // Травма. — 2013. — Т. 14, № 1. — С. 25–33.
3. Давыдовский И.В. Проблема причинности в медицине. Этиология / И.В. Давыдовский. — М.: Медгиз, 1962. — 175 с.
4. Драган В.В. Оптимальные режимы и величины удлинения нижних конечностей при внутрикостном дистракционном остеосинтезе приводными аппаратами / Драган В.В., Ткач А.В., Андрианов М.В., Плоткин А.В., Федуличев П.Н., Герман А.А., Аникин А.Е. // Вісник морської медицини. — 2011. — № 2. — С. 115–119.
5. Драган В.В. Удлинение длинных костей нижних конечностей приводными внутрикостными аппаратами: Дис… д–ра мед. наук: 14.01.21. — Донецк, 2009. — С. 89.
6. Кованов В.В. Оперативная хирургия и топографическая анатомия. — М.: Медицина, 2001. — С. 408.
7. Островерхов Г.Е., Бомаш Ю.М., Лубоцкий Д.Н. Оперативная хирургия и топографическая анатомия / Г.Е. Островерхов. — К.; М.: АОЗТ «Литера», 1996. — С. 437.
8. Рекомендованные стандартные программы удлинения нижних конечностей приводными внутрикостными аппаратами / Драган В.В., Андрианов М.В., Андрияшек Ю.И., Ткач А.В., Федуличев П.Н. [и др.] // Вісн. ортопед., травматол. та протезув. — 2011. — № 1. — С. 45–49.
9. Рентгенологические характеристики регенерации костной ткани при внутрикостном дистракционном остеосинтезе приводными аппаратами. Рекомендованные режимы дистракции / Драган В.В., Андрианов М.В., Гончарова Л.Д., Ткач А.В., Федуличев П.Н. [и др.] // Ортопедия, травматология и протезирование. — 2011. — № 1. — С. 62–66.
10. Эргономическая биомеханика в системе «крыло подвздошной кости — приводной аппарат» / С.А. Джумабеков, А.И. Блискунов, А.Б. Плоткин // Остеосинтез. Ошибки. — Судак, 1992.
11. Пат. UA 75154 Україна, МПК51 A 61 F 2/00. Пристрій кріплення крила клубової кістки до дистрактору / П.Н. Фєдулічєв, А.О. Кузнецов, Н.В. Драган; заявник і патентовласник П.Н. Фєдулічєв, А.О. Кузнецов, Н.В. Драган. — № 2012100955; Заявл. 20.04.2012; Опубл. 16.11.2012; Бюл. № 22.
12. Рішення № 681/ЗУ/14 від 14.01.2014 про видачу деклараційного патенту на корисну модель. Україна, МПК51 A 61 В 17/58. Пристрій для імплантації фіксатора / П.Н. Фєдулічєв, Н.В. Драган, Т.А. Фоміних, В.В. Науменко; заявник і патентовласник П.Н. Фєдулічєв, Н.В. Драган, Т.А. Фоміних, В.В. Науменко. — № 201313068; Заявл. 11.11.2013.