Журнал «Здоровье ребенка» 2 (53) 2014
Вернуться к номеру
Внебольничная пневмония у детей
Авторы: Высочина И.Л., Кривуша Е.Л., Русакова Е.А. - ГУ «Днепропетровская медицинская академия МЗ Украины»
Рубрики: Семейная медицина/Терапия, Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
В статье представлены данные об актуальности, распространенности и критериях диагностики пневмонии у детей в контексте анализа данных Всемирной организации здравоохранения. С учетом данных доказательной медицины, проведенных популяционных исследований спектра основных возбудителей внебольничной пневмонии у детей разного возраста и разработанного на основании этих данных алгоритма эмпирического назначения антибактериальной терапии внебольничной пневмонии у детей обоснована возможность назначения β-лактамного перорального антибиотика из группы цефалоспоринов II поколения — препарата Зиннат™.
У статті наведено дані про актуальність, поширеність і критерії діагностики пневмонії в дітей у контексті аналізу даних Всесвітньої організації охорони здоров’я. З урахуванням даних доказової медицини, проведених популяційних досліджень спектра основних збудників позалікарняної пневмонії у дітей різного віку і розробленого на основі цих даних алгоритму емпіричного призначення антибактеріальної терапії позалікарняної пневмонії у дітей обґрунтована можливість призначення β-лактамного перорального антибіотика з групи цефалоспоринів II покоління — препарату Зіннат™.
This article presents data on the topicality, prevalence and diagnostic criteria for pneumonia in children in the context of data analysis by World Health Organization. In view of these evidence-based medicine findings, conducted population studies of spectrum of major pathogens of community-acquired pneumonia in children of different ages and the algorithm of empirical antibiotic therapy of community-acquired pneumonia in children, developed on the basis of these data, there is justified the possibility of administration β-lactam oral antibiotic of the cephalosporin group II generation — Zinnat™.
дети, внебольничная пневмония, антибиотикотерапия.
діти, позалікарняна пневмонія, антибіотикотерапія.
children, community-acquired pneumonia, antibiotic therapy.
Статья опубликована на с. 101-105
Внебольничная пневмония (ВП) у детей — актуальная проблема современной педиатрии, необходимость широкого освещения которой в медицинской литературе подтверждена данными Всемирной организации здравоохранения (ВОЗ) (Информационный бюллетень № 331; ноябрь 2013 г.) [2]:
— пневмония является главной причиной смертности детей во всем мире;
— ежегодно пневмония уносит жизни примерно 1,1 миллиона детей в возрасте до пяти лет. Это больше, чем СПИД, малярия и корь, вместе взятые;
— пневмонию могут вызывать вирусы, бактерии и грибки;
— пневмонию можно предупредить с помощью иммунизации, адекватного питания и устранения экологических факторов;
— пневмонию, вызванную бактериями, можно лечить антибиотиками, однако только около 30 % детей с пневмонией получают необходимые им антибиотики.
Специалисты ВОЗ и ЮНИСЕФ еще в 2009 году объявили пневмонию основной причиной смерти детей до пяти лет и декларировали «Глобальный план действий по профилактике пневмонии и борьбе с ней (GAPP)», в котором в качестве основного эффективного метода снижения детской смертности рассматривалось управление наиболее частыми возбудителями пневмонии [2].
В 2012 году, по данным ВОЗ, в мире было зарегистрировано 6,6 миллиона случаев смерти среди детей в возрасте до пяти лет (информационный бюллетень № 178; сентябрь 2013 г.), основными причинами смерти которых оставалась пневмония (17 %), а также осложнения, связанные с преждевременными родами (17 %), асфиксия ребенка при рождении (11 %), диарея (9 %) и малярия (7 %) [2]. Поэтому в 2013 году ВОЗ и ЮНИСЕФ продолжили работу согласно «Глобальному плану действий по борьбе с пневмонией и диареей», среди основных целей которого — активизация борьбы с пневмонией в мире, что должно осуществляться путем проведения комбинированных мероприятий по защите детей от пневмонии, ее профилактике и лечению, что включает следующее [2]:
— защиту детей от пневмонии, в том числе стимулированием исключительного грудного вскармливания и мытья рук, а также уменьшением загрязнения воздуха внутри помещений;
— профилактику пневмонии с помощью вакцинации;
— лечение пневмонии: обеспечение правильного лечения для каждого ребенка — либо с помощью работника здравоохранения на уровне отдельных сообществ, либо, в случае тяжелого заболевания, в медицинском учреждении, а также предоставление антибиотиков и кислорода, необходимых для выздоровления.
В табл. 1 представлены данные ВОЗ [2] по основным факторам риска и ответным мерам по профилактике и лечению пневмоний как основной причины смерти детей в постнеонатальный период.
Показатель заболеваемости внебольничной пневмонией в большинстве стран составляет 10–12 ‰, варьируя в зависимости от возраста, пола, расовой принадлежности и социально-экономических условий обследуемых популяций [2, 5, 6, 10, 11, 14, 15].
Распространенность ВП в мире составляет от 3 до 12 случаев на 1 тыс. населения. В Украине в 2009 году заболеваемость ВП составила 4,6 на 1 тыс. населения, что превышало аналогичные показатели за предыдущие годы, а на 1 тыс. детей в возрасте от 1 месяца до 15 лет уровень заболеваемости пневмонией составляет от 4 до 20 случаев, при этом показатель летальности от пневмонии в нашей стране в среднем составляет 13,1 на 10 тысяч детского населения, а как причина смертности у детей раннего возраста регистрируется в 5–10 %. Заболеваемость пневмонией в России, по данным разных авторов, составляет 14–15 ‰, а общее число больных ежегодно превышает 1,5 млн человек [2, 5, 6, 10, 11, 14, 15]. В странах Европы данные показатели колеблются в пределах 34–40 случаев на 1 тыс. детского населения. За последние годы в странах с высоким уровнем экономического развития показатели смертности среди детей от ВП не превышают 10–12 %, однако в странах третьего мира летальность от пневмонии остается очень высокой [2].
Диагностический алгоритм верификации пневмонии стандартизирован, основан на общепринятой клинической симптоматике и согласно Протоколу лечения пневмоний у детей (приказ МЗ Украины № 18 от 13.01.2005) [12] пневмония диагностируется при наличии комплекса симптомов общей интоксикации, лихорадки, катаральных проявлений (продуктивный кашель), дыхательной недостаточности (одышка, участие в дыхании вспомогательной мускулатуры, акроцианоз и др.), перкуторных (локальное укорочение перкуторного тона) и аускультативных (жесткое или бронхиальное дыхание, крепитация, асимметричные влажные мелкопузырчатые хрипы) изменений в легких, подтверждается наличием легочных инфильтратов по данным лучевых методов исследования (рентгенография или компьютерная томография органов грудной клетки) [12].
Эксперты ВОЗ считают, что в типичных случаях для пневмонии характерны [2]: фебрильная температура длительностью больше 3 дней; цианоз и наличие таких признаков респираторного ди-стресса: одышка > 60 в 1 мин у детей до 2 мес., > 50 в возрасте 2–12 мес., > 40 у детей от года до 5 лет и > 30 у детей старше 5 лет при отсутствии признаков бронхиальной обструкции (тахипноэ является одним из лучших предикторов пневмонии у детей всех возрастов); кашель (у 15–25 % больных детей кашель может отсутствовать); при физикальном обследовании в 50–70 % случаев наблюдаются укорочение перкуторного звука в зоне поражения, бронхиальное или ослабленное дыхание, звучные мелкопузырчатые или крепитирующие хрипы (у детей раннего возраста физикальные данные в легких при пневмонии в большинстве случаев практически неотличимы от изменений при бронхиолитах и бронхитах) [2]. Золотым стандартом в диагностике пневмонии остается рентгенография органов грудной клетки [12].
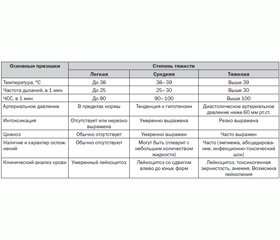
Критерии степени тяжести пневмонического процесса, разработанные В.Г. Майданником [9, 12], представлены в табл. 2.
Необходимость в госпитализации в соответствии с национальным Протоколом лечения пневмоний у детей (приказ МЗ Украины № 18 от 13.01.2005) определяется возрастом (дети в возрасте до 3 лет), тяжестью пневмонии (дети с пневмонией средней степени тяжести, тяжелым и осложненным течением болезни, с тяжелой интоксикацией), наличием коморбидных состояний, которые ухудшают течение основного заболевания, и неудовлетворительными социально-бытовыми условиями проживания [12].
Выбор антибактериальных препаратов при пневмонии, как и при других инфекционно-воспалительных заболеваниях, должен определяться в первую очередь особенностями этиологии заболевания [1, 3, 8, 9]. Однако в подавляющем большинстве случаев корректное микробиологическое обследование детей с пневмонией не проводится, несмотря на то, что в соответствии с Международной статистической классификацией болезней и проблем, связанных со здоровьем десятого пересмотра рубрикация пневмоний должна строиться строго по этиологическому принципу. Сегодня в современной пульмонологии разработаны рекомендации и алгоритмы эмпирического выбора стартовых антибиотиков, принципиальным положением которых является выбор препаратов в зависимости от эпидемиологических условий и возраста заболевших, так как этиология пневмонии напрямую зависит от этих факторов [8, 19]. При этом эпидемиологическая рубрикация пневмонии предусматривает выделение внебольничных, госпитальных и внутриутробных форм заболевания.
Согласно современной классификации клинических форм бронхолегочных заболеваний у детей (2009) под внебольничной пневмонией понимают острое инфекционное заболевание легких, преимущественно бактериальной этиологии, развившееся вне больницы или в первые 48–72 часа госпитализации, сопровождаемое лихорадкой и симптомами поражения нижних дыхательных путей (одышка, кашель и физикальные изменения), при наличии инфильтративных изменений на рентгенограмме [5, 6, 13, 14].
Вопрос этиологической структуры пневмоний у детей сегодня является дискутабельным. По данным D. Gilbert и соавт. [17], этиология ВП зависит от возраста и в периоде новорожденности представлена вирусами (цитомегаловирус, вирус краснухи, простого герпеса), S.agalactiae, L.monocytogenes, Enterobacteriaceae, Staph.aureus, P.аeruginosa; у детей в возрасте 1–3 мес. преобладают возбудитель C.trachomatis, респираторно-синцитиальный (РС) вирус, вирус парагриппа-3, S.pneumoniae и, реже, Staph.aureus. В возрастной группе 4 мес. — 5 лет ведущими возбудителями пневмонии являются вирусы (включая РС–вирус), S.pneumoniae, H.influenzae, M.pneumoniae, а также M.tuberculosis. У детей в возрасте от 5 до 15 лет наряду с S.pneumoniae существенно возрастает роль М.рneumoniае и C.pneumoniае, а также M.tuberculosis.
По мнению В.Г. Майданника (2009) и других исследователей, при большинстве ВП ведущее этиологическое значение принадлежит бактериальным патогенам, и поэтому основные принципы стартовой терапии при ВП у детей должны оставаться неизменными: антибиотикотерапия является эмпирической и должна быть начата с момента установления клинического диагноза [9, 10]. Схемы эмпирической антибиотикотерапии ВП, включенные в Национальные стандарты и протоколы лечения [12], основываются на данных о распространенности и уровне антибиотикорезистентности основных возбудителей ВП у различных категорий пациентов в том или ином регионе. В настоящее время основными возбудителями внебольничной пневмонии у детей являются S.pneumoniae, H.influenzae, а также М.рneumoniае и C.pneumoniае, а при развитии ВП на фоне гриппа возрастает роль Staph.aureus [9, 10].
По данным 15 североамериканских клинических исследований, наиболее значимыми возбудителями внебольничной пневмонии являются S.pneumoniae (20–60 %) и H.influenzae (3–10 %). Атипичные возбудители (микоплазмы, хламидии, легионеллы) вне эпидемических вспышек вызывают инфекции нижних дыхательных путей в 1–8 % случаев [16].
Условиями эрадикации микроорганизмов при лечении пневмоний являются: активность антибиотика в отношении основных возбудителей; достаточные концентрации антибиотика в очаге инфекции; поддержание подавляющей рост бактерий концентрации в течение необходимого времени.
Активность в отношении основных возбудителей определяется природным спектром антибиотика и уровнем приобретенной резистентности к нему микроорганизмов [5–9].
Доказательную базу эффективности назначения антибактериального препарата при неосложненной ВП у детей в соответствии с принципами доказательной медицины и согласно рекомендациям Британского торакального общества по лечению ВП у детей (BTS, 2011) имеют b-лактамы (аминопенициллины, защищенные аминопенициллины, цефалоспорины I и II поколения) и макролиды.
Зиннат™ — оригинальный цефуроксима аксетил, зарегистрированный в Украине, и единственный цефалоспорин II поколения, устойчивый к b-лактамазам (табл. 3), активен против большинства возбудителей внебольничной пневмонии и других инфекций верхних и нижних дыхательных путей [1, 3, 4, 7].
Бактерицидное действие цефуроксима связано с подавлением синтеза пептидогликанов клеточной стенки бактерий в результате связывания с основными белками-мишенями, при этом бактерицидный эффект реализуется только в процессе роста и размножения микроорганизмов [7].
Зиннаттм (цефуроксима аксетил) является пероральным препаратом со свойствами пролекарства, поэтому после приема внутрь цефуроксима аксетил медленно всасывается из желудочно–кишечного тракта и быстро гидролизуется в слизистой оболочке тонкой кишки, где и всасывается в системный кровоток в активной форме (цефуроксим), благодаря чему минимизируется воздействие активного вещества на микрофлору кишечника и снижается вероятность развития побочных эффектов со стороны желудочно-кишечного тракта [7]. Поэтому в сравнении с цефалоспоринами III поколения (цефиксим) цефуроксима аксетил отличается хорошим профилем безопасности за счет незначительного количества побочных эффектов со стороны желудочно-кишечного тракта [18].
Оптимальная биодоступность препарата Зиннаттм обеспечивается при условии его приема сразу после еды. Максимальные сывороточные концентрации цефуроксима (2–3 мг/л для дозы 125 мг и 4–6 мг/л для дозы 250 мг) наблюдаются приблизительно через 2–3 часа после приема препарата после еды. Период полувыведения составляет 1–1,5 часа. Цефуроксим не метаболизируется, выделяется путем клубочковой фильтрации и канальцевой секреции [7].
Доказано, что антибактериальная активность цефуроксима зависит от времени, на протяжении которого уровень препарата в сыворотке крови выше минимальной подавляющей концентрации (МПК) для предполагаемого патогена, например, при внебольничной пневмонии, вызванной S.pneumoniae, МПК составляет ≤ 2 мг/л. Для полной эрадикации возбудителя препарат должен находиться в концентрации выше МПК 30–40 % времени суток. С учетом фармакокинетических данных, полученных в исследованиях на здоровых добровольцах после введения стандартной дозы цефуроксима (1,5 г внутривенно 2–3 раза в день) и цефуроксима аксетила в дозе 500 мг дважды в день, было установлено, что время, в течение которого уровень цефуроксима в сыворотке крови выше значения МПК 2 мг/л, составляет 94, 63 и 38 % времени суток. Для часто встречающихся возбудителей инфекций дыхательных путей уровни цефуроксима в сыворотке крови, мокроте и тканях бронхов также выше МПК на протяжении 8 часов после введения одной дозы цефуроксима натрия или цефуроксима аксетила [7].
В амбулаторных условиях у детей с внебольничной пневмонией следует использовать суспензию Зиннаттм, которую легко можно приготовить из гранул, расфасованных специально для одного приема в пакетики (саше) по 125 мг или во флаконы (125 мг/5 мл, 100 мл).
Цефуроксим производства компании «ГСК» имеет как парентеральную форму — Зинацефтм, так и пероральную — Зиннаттм, что позволяет по показаниям проводить ступенчатую терапию одной и той же молекулой и обеспечивает прогнозируемый результат и предсказуемую фармакокинетику препарата [7].
Таким образом, Зиннаттм является оригинальным пероральным антибиотиком со свойствами пролекарства, который характеризуется широким спектром бактериологической активности в отношении основных возбудителей внебольничной пневмонии у детей разного возраста, наличием устойчивости активного вещества к действию b-лактамаз бактерий, имеет хороший профиль безопасности и различные педиатрические формы выпуска (порошок и саше для приготовления суспензии), что позволяет рекомендовать его в стартовой терапии внебольничных пневмоний у детей на амбулаторном этапе лечения.
Статья публикуется при научной поддержке
ООО «ГлаксоСмитКляйн Фармасьютикалс Украина»
UA/CFA/0025/14/03/28
1. Абатуров А.Е. Цефалоспорины для орального применения при лечении неосложненных форм пневмоний у детей // Современная педиатрия. — 2006. — № 4 (13). — С. 56–58.
2. Бюллетени ВОЗ И ЮНИСЕФ. — Электронный ресурс: http://www.who.int /mediacentre/news/releases/2013/world–pneumonia.
3. Возможности антибактериальной терапии пероральными цефалоспоринами / [А.Е. Абатуров, О.Н. Герасименко, Е.А. Агафонова, И.Л. Высочина и др.] // Здоровье ребенка. — 2009. — № 3 (18).
4. Волосовец А.П. Пероральные цефалоспорины в практике современной педиатрии / А.П. Волосовец, С.П. Кривопустов // Новости медицины и фармации. — 2008. — № 236. — C. 31–36.
5. Колосов В.П. Внебольничная пневмония (клиническое течение, прогнозирование исходов) / В.П. Колосов, Е.Ю. Кочегарова, С.В. Нарышкина. — Благовещенск, 2012. — 124 с.
6. Внебольничная пневмония у детей: распространенность, диагностика, лечение и профилактика / НПК. Российское респираторное общество. — М., 2011. — 64 с.
7. Инструкция к медицинскому применению Зинната. Компендиум. — Электронный ресурс: http://compendium.com.ua/
8. Коровина Н.А. Антибактериальная терапия пневмоний у детей // Н.А. Коровина, А.Л. Заплатников, И.Н. Захарова. — М.: Медпрактика, 2006. — 48 с.
9. Майданник В.Г. Клинические рекомендации по диагностике и лечению острой пневмонии у детей / В.Г. Майданник — К.: Знання України, 2002. — 106 с.
10. Майданник В.Г. Внебольничная пневмония у детей: какой должна быть тактика педиатра? / В.Г. Майданник // Здоров’я України. — 2009. —№ 24/1. — С. 19–20.
11. Московчук А.Ф., Болотникова В.А. Пневмония: актуальная проблема медицины // Сб. резюме XIX национального конгресса по болезням органов дыхания. — 2009. — С. 193, № 217.
12. Протоколи надання медичної допомоги дітям за спеціальністю «Дитяча пульмонологія». Наказ МОЗ України від 13.01.2005 № 18 «Протокол лікування дітей з пневмонією». — Електронний ресурс: http://pediatr.zt.ua/protokoli_nadannya_medichnoi_dnistyu_dityacha_pulmonologiya_n18_vid_13012005
13. Рабочая классификация основных клинических форм бронхолегочных заболеваний у детей / Н.А. Геппе, Н.Н. Розинова, И.К. Волков, Ю.Л. Мизерницкий / Российское респираторное общество. — М., 2009. — 18 с.
14. Таточенко В.К. Внебольничные пневмонии // Антибиотико- и химиотерапия инфекций у детей. — М.: ИПК «Континент-Пресс», 2008. — С. 41–44.
15. Чучалин А.Г., Синопальников А.И., Козлов Р.С. Внебольничная пневмония у взрослых. Практические рекомендации по диагностике, лечению и профилактике: Пособие для врачей. — Смоленск: MAKMAX, 2010. — 80 с.
16. Bartlett J.G., Mundy L.M. Community-acquired pneumonia // New England Journal of Medicine. — 1995. — Vol. 333. — P. 1618–1624.
17. Gilbert D.N. The Sanford Guide to Antimicrobial Therapy, 2004 / David N. Gilbert, Robert C. Moellering, George M. Eliopoulos, Merle A. Sande.
18. Scott L.J. et al. Cefuroxime Axetil аn Updated Review of its Use in the Management of Bacterial Infections // Goa Drugs. — 2001.— 61 (10). — 1455–1500.
19. The Management of Community-Acquired Pneumonia in Infants and Children Older than 3 month of Age // Clin. Infect. Dis. — 2011, 30 august.

/102/102.jpg)
/103/103.jpg)
/104/104.jpg)