Журнал «Здоровье ребенка» 3 (46) 2013
Вернуться к номеру
Случай атопического дерматита у ребенка с панкреатической недостаточностью
Авторы: Портнова О.А., Одесский национальный медицинский университет
Рубрики: Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
В статье приведен клинический случай атопического дерматита у ребенка 5 лет. Комплексная терапия данной патологии с применением ферментативного препарата Пангрол 10000 способствует достижению положительной динамики симптомов и повышению уровня качества жизни пациента.
У статті наведено клінічний випадок атопічного дерматиту у дитини 5 років. Комплексна терапія даної патології із застосуванням ферментативного препарату Пангрол 10000 сприяє досягненню позитивної динаміки симптомів і підвищенню рівня якості життя пацієнта.
The paper presents a clinical case of atopic dermatitis in 5-year-old child. Combined therapy of this disease with the use of enzyme complex Pangrol 10000 contributes to the positive dynamics of symptoms and enhance quality of life for the patient.
атопический дерматит, ферментная недостаточность, Пангрол 10000.
атопічний дерматит, ферментна недостатність, Пангрол 10000.
atopic dermatitis, enzyme deficiency, Pangrol 10000.
Атопический дерматит — заболевание кожи, которое наблюдается у лиц с наследственной склонностью к атопии и характеризуется типичными морфологическими изменениями с определенным расположением очагов поражения и зудом кожных покровов различной интенсивности
Многочисленными исследованиями доказана мультифакториальность данного заболевания, в этиопатогенезе которого переплетены такие триггеры, как пищевая аллергия, стрессиндуцирующие моменты, присоединение вторичной микрофлоры, изменения микроэкологии окружающей среды, а также анатомофизиологические предрасполагающие особенности детского организма.
Основным неблагоприятным фактором раннего детского возраста можно считать нарушение процессов пищеварения и всасывания изза транзиторной ферментной недостаточности, функциональных нарушений билиарного и кишечного тракта, синдрома мальабсорбции, нарушений микробиоценоза кишечника. Ферментная недостаточность желудочнокишечного тракта диагностируется у 70–80 % детей с атопическим дерматитом [1–11]. На этом фоне возникают нейроэндокринные расстройства, изменение функции и синтеза защитных антител. Особенно изменяется функция Тсупрессоров. Эти клетки, регулируя функцию Влимфоцитов, ингибируют гиперпродукцию IgЕ, которым отводится ведущая роль в развитии аллергического атопического процесса.
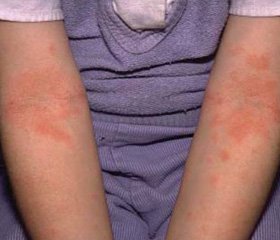
В городской детский аллергологический центр обратились родители ребенка 5 лет, который страдает атопическим дерматитом с 4 месяцев. Жалобы на зудящие высыпания в области локтевых, коленных суставов и тыльной поверхности кистей, периодические высыпания на коже; интенсивный зуд вечером и ночью, беспокойный сон; снижение аппетита; плаксивость; частые простудные заболевания. Выявлены также жалобы на неустойчивый стул, вздутие живота и сниженный аппетит.
Первичная симптоматика в виде молочного струпа и гнейса появилась у ребенка после перевода на искусственное вскармливание. В дальнейшем мать связывала обострения с применением молочных продуктов, цитрусовых, соков из красных и оранжевых фруктов. Из анамнеза: мать страдает атопическим дерматитом, бабушка — бронхиальной астмой.
Объективно: выраженная сухость кожи, трещины у основания уха и в углах рта, складки Деньи — Моргана, складчатые ладони и стопы. На коже локтевых, коленных суставов и тыльной поверхности кистей гиперемия, инфильтрация, экскориации, лихенификация. На туловище и конечностях множественная сливная папулезная сыпь. Язык географический. Распространенность пораженных участков по шкале SСORAD — 53 балла.
Диагноз: атопический дерматит, детская форма, распространенный, стадия обострения.
По данным лабораторных исследований: в общем анализе крови — эозинофилия и лимфоцитоз, в копрограмме — стеаторея I типа, в анализе кала на дисбактериоз — снижение лактофлоры на один порядок. Уровень IgE повышен. По результатам аллерготестирования: повышение сенсибилизации к белку коровьего молока, мясу курицы, прудовой рыбе, мандаринам.
По данным УЗИ органов брюшной полости: желчный пузырь с перетяжкой в верхней трети, не увеличен, стенки не изменены. Поджелудочная железа увеличена в области хвоста, обычной эхогенности, контур четкий, ровный, однородная.
С учетом выявленных изменений энзимных систем желудочнокишечного тракта ребенка был назначен ферментативный препарат Пангрол 10000 в адекватной дозе (1500 ЕД по липазе на 1 кг веса ребенка) на протяжении 2 недель с постепенной отменой препарата в течение недели. Программа терапии пациента также включала элиминационный режим и диету; системные препараты атоксил, лоратадин в возрастной дозировке; местную терапию индифферентные мази — топик 10 и судокрем, топические кортикостероиды.
Эффективность лечения оценивалась по динамике регресса кожных проявлений, клиническим данным, результатам копроскопии и данным УЗИ органов брюшной полости. На фоне проводимой терапии к концу первой недели отмечалось уменьшение распространенности высыпаний, исчез кожный зуд, отсутствовали свежие высыпания, очистилась кожа на локтевых суставах. Нормализовался стул. Индекс SСORAD составил 34 балла.
Нормализовались показатели копрограммы и размеры поджелудочной железы по данным УЗИ. Катамнестические данные свидетельствовали о ремиссии атопического дерматита в течение 6 месяцев.
Выводы
1. В терапию атопического дерматита для обеспечения гидролиза пищевых субстратов и снижения сенсибилизации организма необходимо включать ферментные препараты, в частности Пангрол 10000.
2. Применение Пангрола 10000 у детей с атопическим дерматитом способствует достижению положительной динамики со стороны кожных покровов, лабораторных, ультразвуковых показателей и повышению уровня качества жизни пациентов.
1. Одарченко И.В., Свечникова Н.Н. Морфологические изменения слизистой оболочки желудка и толстой кишки у больных с различной тяжестью течения атопического дерматита // VIII Всероссийский съезд дерматовенерологов. Тезисы научных работ. — Часть I. Дерматология. — М., 2001. — С. 221222.
2. Сергеев Ю.В. Атопический дерматит (руководство для врачей). — М.: Медицина для всех, 2002. — 183 с.
3. Короткий Н.Г., Тихомиров А.А., Таганов А.В., Каражас М.В. Современные аспекты этиологии, патогенеза, клиники и фармакотерапии атопического дерматита // Российский журнал кожных и венерических болезней. — 2001. — № 2. — С. 5670.
4. Коненков В.И., Свечникова Н.Н., Флек Е.В. Иммуногенетический анализ распределения типовых иммунопатологических синдромов у больных атопическим дерматитом с различными вариантами течения болезни // Вестник дерматологии и венерологии. — 2003. — № 2. — С. 2427.
5. Жерносек В.Ф., Дюбкова Т.П. Пищевая аллергия у детей первого года жизни. — Минск, 2007. — 48 с.
6. Strobel S., Hourihane J. Gastrointestinal allergy: clinical symptoms and immunological mechanisms // Pediatr. Allergy Immunol. — 2001. — Vol. 12 (Suppl. 14). — P. 4346.
7. Levy Y., Danon Y. Food proteininduced enterocolitis syndrome — not only due to cow’s milk and soy // Pediatr. Allergy Immunol. — 2003. — Vol. 14. — P. 325329.
8. Eichenfild L.F. Consensus guidelines in diagnosis and treatment of atopic dermatitis // Allergy. — 2004. — Vol. 59 (Suppl. 78). — P. 8692.
9. Fiocchi A., Bouygue G.R., Martelli A. et al. Dietary treatment of childhood atopic eczema/dermatitis syndrome (AEDS) // Allergy. — 2004. — Vol. 59 (Suppl. 78). — P. 7885.
10. Global initiative for asthma (GINA)/Global strategy for asthma management and prevention: NHLBI/WHO Workshop Report. — Bethesda: National Institutes of Health, National Heart, Lung and Blood Institute, 2002. Publication № 023659.
11. Hоst A., Andrae S., Charkin S. et al. Allergy testing in children: why, who, when and how? // Allergy. – 2003. — Vol. 58. — P. 559569.