Журнал «Травма» Том 14, №2, 2013
Вернуться к номеру
Юношеский эпифизеолиз головки бедренной кости
Авторы: Музиченко П.Ф.1, Радомський О.А.2, Даниленко І.В.3, Вендолін В.Ю.4, Соломахін Г.Д.4, 1 Національний медичний університет імені О.О. Богомольця, м. Київ, 2 Національна медична академія післядипломної освіти імені П.Л. Шупика, 3 Київська клінічна лікарня № 9, 4 Київська клінічна лікарня № 4
Рубрики: Ревматология, Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
У даній роботі наведений досвід ендопротезування кульшового суглоба при переломах шийки стегна в пацієнтів старших вікових груп.
У вступі наведені дані світової статистики, обґрунтована доцільність ендопротезування і його переваги порівняно з остеосинтезом.
Авторами накопичений значний клінічний матеріал (386 пацієнтів), а також проведене вивчення віддалених результатів, що дозволило їм зробити висновки з метою поліпшення результатів лікування даної патології.
В данной работе представлен опыт эндопротезирования тазобедренного сустава при переломах шейки бедра у пациентов старших возрастных групп.
Во введении приведены данные мировой статистики, обоснована целесообразность эндопротезирования и его преимущества по сравнению с остеосинтезом.
Авторами накоплен значительный клинический материал (386 пациентов), а также проведено изучение отдаленных результатов, что позволило им сделать определенные выводы с целью улучшения результатов лечения данной патологии.
This paper presents an experience of hip replacement for femoral neck fractures in elderly patients.
In the introduction, the statistical data of the world press, the expediency of joint replacement and its advantages compared with internal fixation are given.
The authors have accumulated considerable clinical material (386 patients), and studied long-term results, which allowed them to draw definite conclusions in order to improve the results of treatment of this disease.
стегно, перелом шийки, остеопороз, ендопротезування.
бедро, перелом шейки, остеопороз, эндопротезирование.
hip, cervical hip fracture, osteoporosis, hip replacement.
Внутрішньосуглобові переломи шийки стегнової кістки належать до тяжких травм опорнорухового апарату з порушенням опороспроможності пошкодженої кінцівки. Їх особливістю є тривала втрата працездатності, довготривала прикутість до ліжка при консервативних методиках лікування, з високою вірогідністю розвитку гіпостатичних та нейродистрофічних ускладнень, особливо в осіб похилого віку, і, як наслідок, незадовільні результати, що становлять від 30 до 50 %, які обумовлені незрощенням перелому і формуванням несправжнього суглоба (11,1–31 %) та посттравматичного асептичного некрозу голівки стегна (1,6–22 %).
Таким чином, лікування хворих із внутрішньосуглобовими переломами залишається і в наш час складною й до кінця не вирішеною проблемою.
У зарубіжних країнах вона так і називається: unsolved fracture — невирішені проблеми [6]. Це зумовлено рядом причин, а саме постійним і бурхливим зростанням у світі абсолютної та відносної кількості хворих із даною патологією і разом із тим збереженням великого відсотка незадовільних результатів лікування.
Однією з головних причин росту внутрішньосуглобових переломів є те, що в період від 45 до 80 років мінералізація компактної кісткової тканини знижується у жінок на 27 %, а в чоловіків на 22 %, а мінеральна щільність губчатої кістки — на 33 та 25 % відповідно (В.В. Поворознюк, 1997) [5]. У той же час тенденція розвитку демографічних процесів в Україні свідчить про збільшення питомої ваги людей похилого віку серед населення країни.
Але лікування таких пошкоджень становить значну проблему не тільки в Україні. Так, у США з 250 тисяч пацієнтів із переломами шийки стегна щороку помирає 20 %, у Швеції — від 12 до 22 % [5]. Висока летальність при даній патології пояснюється також стресом, тому що порушуються звичайні стереотипи побуту людини похилого віку. Відмічається особливий негативізм пацієнта до госпіталізації, у якого в анамнезі були судинні розлади в головному мозку, особливо на фоні депресії та деменції, у яких порівняно швидко проявляється декомпенсація психічних станів у вигляді розладів сну, запаморочення свідомості. Крім того, у хворих похилого віку досить часто розвиваються внутрішньолікарняна інфекція, гіпостатичні пневмонії, тромбоемболічні та серцевосудинні розлади, а якщо вони і виживають після консервативного лікування, то залишаються приреченими, тому що рухатись вони можуть лише зі сторонньою допомогою, будучи тягарем для сім’ї та близьких. Тому оперативне втручання з приводу перелому шийки стегна повинне проводитись якомога раніше, бути малотравматичним, допомагаючи хворому в найкоротший строк переміщатись із максимальним навантаженням на травмовану кінцівку.
Загальновизнаним хірургічним способом лікуванням переломів та хибних суглобів шийки стегна протягом багатьох десятиліть був остеосинтез. Але дані про великий процент невдач після традиційного способу лікування — остеосинтезу (незрощення шийки із її резорбцією, що становить від 18 до 40 %, а також асептичний некроз у післяопераційному періоді, що становить близько 20 %), змусили багатьох травматологівортопедів переглянути показання до вибору способу лікування. В останні 15–20 років одним із провідних оперативних способів лікування переломів шийки стегна в пацієнтів старших вікових груп стало ендопротезування [1, 3, 4].
Матеріали і методи
У даній роботі ми вирішили поділитись досвідом лікування внутрішньосуглобових переломів стегна у пацієнтів старших вікових груп, які лікувались в ортопедотравматологічних відділеннях клінічних лікарень № 7 та № 9 м. Києва, що є клінічними базами кафедри травматологіїортопедії Національного медичного університету ім. О.О. Богомольця та кафедри травматологіїортопедії № 2 Національної медичної академії післядипломної освіти ім. П.Л. Шупика.
За період із 1998 р. по 2012 р. нами проведено 386 операцій з приводу внутрішньосуглобових переломів шийки стегна, із них у 48 випадках пацієнти оперовані з приводу несправжніх суглобів серед хворих було 114 чоловіків і 272 жінок.
Розподіл пацієнтів за віком був таким: від 55 до 65 років — 98; 65–75 років — 162 і понад 75 років — 126. Залежно від давності патології ми виділили 4 групи хворих:
— у строк до 3 тижнів;
— у строк до 3 місяців;
— від 3 до 6 місяців;
— у строк від 6 місяців.
У передопераційному періоді, крім загальноклінічних обстежень, хворим виконувались додаткові дослідження: — рентгенологічне обстеження — оглядова рентгенограма кісток таза та обох кульшових суглобів, рентгенограма патологічного кульшового суглоба в прямій та аксіальній проекціях; комп’ютерна томографія; вираховувався кортикальний індекс за методикою, запропонованою Barutti та Nordiu [1] за формулою:
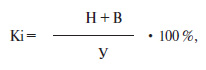
де Кі — кортикальний індекс (%);
Н — товщина зовнішньої кортикальної пластинки (мм);
В — товщина внутрішньої кортикальної пластинки (мм);
У — загальна товщина стегна (мм).
При оцінці кортикального індексу застосовували методику, запропоновану Door et al. [7], згідно з якою виділяють такі типи змін кортикального індексу: тип А — кортикальний індекс дорівнює 50 %; тип В — від 30 до 49 %; тип С — менше 30 %.
При виборі способу протезування враховувались параметри, що рекомендував L. Spotorno: стать; вік; індекс Сінгха; кортикоморфологічний індекс.
Для ендопротезування використовувались протези Мура — ЦІТО, L. Spotorno (вітчизняного виробництва), «Страйкер», «Біомет», «Зіммер», «Ліма». Вибір протеза часто зумовлений не стільки медичними показаннями, скільки наявністю тієї чи іншої конструкції та фінансовими можливостями пацієнта. Операції проводились під ендотрахеальним наркозом або ж субдуральною чи перидуральною анестезією.
У післяопераційний період з метою профілактики запальних ускладнень призначались антибіотики (3–7 днів), а також для профілактики тромбоемболії призначався фраксипарин 0,3 № 5–10.
Оцінка результатів ендопротезування проводилась за шкалою Harriz [7] у строк від 3 до 8 років.
Результати та їх обговорення
Практично всім хворим вікової групи від 55 до 65 років (98 пацієнтів) виконувалось тотальне безцементне ендопротезування.
У цієї категорії хворих ознаки L. Spotorno були в межах 0–4 балів. Середній показник кортикального індексу становив 51,9 % типу А. Одразу ж після операційного втручання проводилось бинтування нижніх кінцівок до паху еластичними бинтами протягом тижня для профілактики тромбоемболії. Оперовану кінцівку вкладали в деротаційний чобіток для запобігання вивиху голівки протеза.
У післяопераційний період проводилась активна реабілітація. Ізометричну гімнастику для чотирьохголового м’яза, пасивні рухи в суглобах проводили з 2го дня, сидіти в ліжку дозволяли на 2–3й день, ходити на милицях без навантаження оперованої кінцівки — з 4–6го дня, часткове навантаження (20 %) — через 30 днів, повне навантаження на кінцівку — через 30–75 днів. Ходити з цілком дозволяли через 75–120 днів. Внутрішню ротацію оперованої кінцівки забороняли протягом перших 3тижнів, згинання в кульшовому суглобі до кута більше ніж 90 градусів — до 6 місяців. Клінічний огляд та контрольні рентгенограми проводили через 2, 6 та 12 місяців, далі — щорічно. Всім хворим інших вікових груп реабілітація проводилась за вищезазначеною методикою.
У наступній віковій групі 65–75 років, до якої належали 162 пацієнти, вибір способу протезування та протеза кульшового суглоба був індивідуальний, особливо коли ознаки L. Spotorno оцінені понад 4 балами і були близько 5, а кортикальний індекс відповідав типу В (у середньому 44,7 %).
Коли при рентгенологічному обстеженні виявлялись більш виражені явища локального остеопорозу чи посттравматичного асептичного некрозу на вертлюговій западині чи на проксимальному епіметафізі стегна, нами проводилось гібридне ендопротезування, яке полягає в тому, що лиш один компонент (ацетабулярний чи діафізний) закріплювався на цемент.
До цієї групи увійшли 44 пацієнти зі строками травми від 3 до 6 місяців і 48 пацієнтів зі строком травми 6 і більше місяців.
Тотальне цементне ендопротезування проводилось при 6 і більше балах за ознаками L. Spotorno та коли кортикальний індекс був типу С (середні признаки кортикального індексу в цій групі становили 27,3 %). Особливо необхідно відмітити той факт, що цементне ендопротезування завжди виконувалось, коли строки травми становили 6 і більше місяців.
Таким чином, цементне тотальне ендопротезування проведено 90 пацієнтам вікової групи 65–75 років, а в старшій віковій групі, до якої входили пацієнти 75 років і старше, — 26 пацієнтам, тоді як 51 пацієнту проведено однополюсне ендопротезування. Спочатку використовувались ендопротези Мура — ЦІТО, а потім однополюсні протези, що виготовляються в м. Києві (L. Spotorno), що відрізняються від попередніх аналогів більш досконалою конструкцією.
Час передопераційної підготовки залежав від загального стану хворих та вираженості супутньої патології. Потрібно відмітити, що при відносній простоті технічного виконання оперативного втручання дана категорія хворих залишається найскладнішою в плані передопераційної підготовки та післяопераційної реабілітації.
Але з урахуванням вищеперерахованого однополюсне ендопротезування досконалими конструкціями ендопротезів займає достойне місце поряд із тотальними ендопротезами.
Всім хворим у післяопераційному періоді призначались препарати кальцію з полівітамінами та мікроелементами.
Оцінка віддалених результатів показала, що в строки до 8 років після операції кількість хороших результатів становила 74,8 %, задовільних — 23,7 %, незадовільних — 1,5 %.
Висновки
1. При виборі способу оперативного лікування медіальних переломів стегна перевагу потрібно віддавати ендопротезуванню.
2. Збільшення числа хороших результатів пов’язане з диференційованим підходом до вибору ендопротеза, виду протезування (цементне, безцементне), з дотриманням технології самої операції згідно з рекомендаціями розробника даної конструкції та правильним проведенням курсу післяопераційної реабілітації.
3. Розширення використання цементу та антирезорбтивної терапії дозволяє поліпшити якість лікування в пацієнтів похилого та старечого віку.
- Герцен Г.І. та ін. Травматологія літнього віку. — Київ, 2003. — 170 с.
- Кортюх В.В., Гирняк М.Я. // Тез. докл. республ. научн.практ. конференции «Практика осложнений при травмах и заболеваниях опорнодвиг. аппарата», Донецк, 21–22ноября 1991 г. — Киев, 1991. — С. 5660.
- Левенец В.Н. Пути улучшения результатов эндопротезирования тазобедренного сустава // Наукові праці співробітників КМАПО. — Київ, 1998. — С. 2830.
- Лоскутов О.Е. и др. Алгоритм выработки показаний и противопоказаний к эндопротезированию тазобедренного сустава // Материалы Всеукраинской научнопрактической конференции с международным участием. — Киев, 2004. — С. 108.
- Поворознюк В.В. Остеопороз. Лікування і діагностика. — 1997. — 310 с.
- Bogoch E., Ouellette G., Hastings D. Failure of internal fixation displaced neck // J. Bone Surg. — 1991. — Vol. 73. — Р. 710.
- Harris W.H. Traumatic arthritis of the Hip after dislocation and acetabularfracture: treatment by mold arthroplasty. An and result Study using a new methodof result evaluation // J. Bone Joint. [Am]. — 1969. — 51A. — P. 737755.