Журнал «Здоровье ребенка» 1(1) 2006
Вернуться к номеру
Влияние изменений в основных регулирующих системах организма на показатели функции внешнего дыхания у детей с бронхиальной астмой
Авторы: Н.Н. Каладзе, Е.М. Соболева,
Крымский государственный университет им. С. И. Георгиевского, г. Симферополь
Рубрики: Педиатрия/Неонатология, Эндокринология, Пульмонология
Разделы: Клинические исследования
Версия для печати
Нами было проведено комплексное исследование состояния основных регулирующих систем организма (нервной и эндокринной), а также рассмотрен вопрос о возможном влиянии изменения в данных системах на показатели функции внешнего дыхания у детей с бронхиальной астмой. Полученные результаты позволили заключить, что у здоровых детей бронхиальная проходимость соотносится с суточными ритмами организма и зависит от концентрации мелатонина. В то время как у детей с бронхиальной астмой на фоне изменений качественной и количественной продукции мелатонина нарушения ФВД в большей степени были связаны с психологическими особенностями личности (в фазе обострения), а в периоде ремиссии — повышением активности гормонального компонента стресс-реализующей системы (кортизол).
бронхиальная астма, дети, эндокринная система, нервная система.
Несмотря на успехи современной медицины в расшифровке иммунного механизма хронического воспалительного процесса при БА [1, 19-21], недостаточно изученным остается вопрос комплексного влияния состояния основных регулирующих систем организма (нервной и эндокринной) на показатели функции внешнего дыхания. Поэтому дальнейшее изучение данной проблемы может оказаться полезным для понимания патогенеза данного заболевания и повышения эффективности проводимой терапии.
С точки зрения хронобиологии, БА — это синдром обратимой бронхиальной обструкции, возникающей у большинства больных в ночные и утренние часы, что является отражением суточных ритмов с ночным максимумом (концентрация мелатонина и гистамина в сыворотке, чувствительность бронхов к гистамину и ацетилхолину, повышение тонуса парасимпатической нервной системы) или минимумом (концентрация кортизола и катехоламинов в сыворотке крови, температура тела, показатели вентиляции легких) [7, 14-17, 23-27]. Неоспоримым является факт участия центральной нервной системы в возникновении приступов БА, что дает возможность рассматривать данную патологию как психосоматоз [3].
Таким образом, целью нашего исследования явилось изучение комплексного влияния основных регулирующих систем на показатели функции внешнего дыхания у детей, страдающих БА.
МАТЕРИАЛЫ И МЕТОДЫ
Контрольную группу в нашем исследовании составили здоровые дети Крымского региона — 21 человек.
Обследование пациентов проводилось на базе пульмонологических отделений
I детской городской клинической больницы г. Симферополя, Республиканской детской клинической больницы, а также МДСОЦ «Дружба» г. Евпатории.
Комплексность изучаемой проблемы определила необходимость использования соответствующей системы методов: клинических, функциональных, гормональных, статистических.
Исследование функции внешнего дыхания (ФВД)
ФВД оценивали исходя из результатов, полученных при проведении спирографии с учетом наиболее информативных скоростных и объемных показателей, выраженных в процентах к должным величинам [12].
Методом твердофазного иммуноферментного анализа определяли количественную концентрацию кортизола в сыворотке крови (использовались тест-системы ООО «Хема-Медика», г. Москва, и «СтероидИФА-Кортизол-01», ЗАО «Алкор Био», г. Санкт-Петербург). Образцы сыворотки хранились в замороженном состоянии при t = –20°С. Концентрация данного гормона выражалась в нмоль/л.
Определение количественной концентрации АКТГ в плазме крови проводили методом «двухступенчатого» иммуноферментного анализа. Применялись тест-системы, предназначенные для количественного определения концентрации данного гормона в сыворотке или плазме крови (производитель «Sangui BioTech, Inc.», USA, и «Biomerica», USA). Исследовались образцы плазмы крови с добавлением ЭДТА, которые хранились в замороженном состоянии при t = — 20°С. Концентрация данного гормона выражалась в пг/мл.
О содержании в организме мелатонина судили по концентрации его основного метаболита — 6-сульфатоксимелатонина (6-СОМТ) в моче, отражающего уровень мелатонина в сыворотке крови. Собиралась дневная (с 8.00 до 20.00 ч.) и ночная (с 20.00 до 8.00 ч.) порции мочи, которые затем помещались в пластиковые контейнеры (10 мл) и хранились в холодильнике при t = — 20°С. В последующем методом иммуноферментного анализа (тест-системы «IBL» Hamburg, Germany) определялось количество 6-СОМТ в каждой пробе. Полученные результаты выражались в нг/мл. Обследование во всех группах детей проводилось в осенне-летний период (с апреля по июль) с целью исключения сезонных колебаний уровня данного гормона.
Психологическое исследование
Психологическое исследование проводилось с использованием методики диагностики самооценки Ч.Д. Спилбергера, Ю.Н. Ханина [11], применяемой для количественной оценки показателей реактивной (РТ) и личностной тревожности (ЛТ).
Статистическая обработка полученных данных
Полученные в процессе исследования данные обрабатывались методом математической статистики с использованием сертифицированного компьютерного пакета обработки данных Statistica v 6. для работы в среде Windows. Определялись основные статистические характеристики: среднее (M), ошибка среднего (m) и стандартное отклонение. Проверка гипотез о равенстве двух средних производилась с использованием непараметрических (с вычислением парного критерия Вилкоксона и U-теста Манна-Уитни) методов статистики. Для оценки степени взаимосвязей проводился корреляционный анализ с вычислением парных коэффициентов корреляции (r) Спирмена [5, 6, 9].
ОБСУЖДЕНИЕ ПОЛУЧЕННЫХ РЕЗУЛЬТАТОВ
Полученные данные, характеризующие состояние основных регулирующих систем организма (табл. 1), свидетельствуют о том, что у здоровых детей секреция мелатонина подчиняется циркадианному ритму (с максимальными значениями в ночное время суток и минимальными — в дневное).
Таблица 1. Основные показатели состояния эндокринной и нервной систем у детей с БА
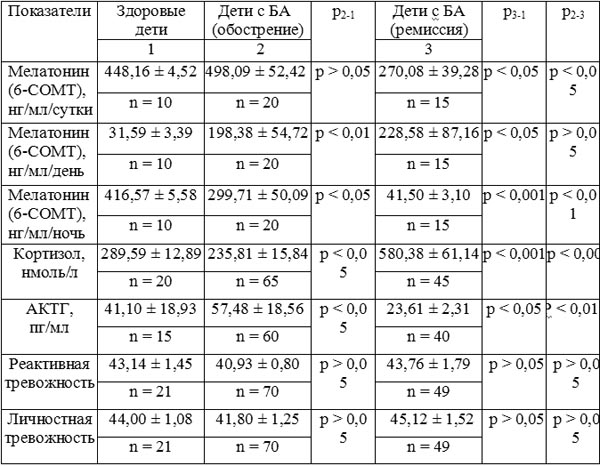
Для выяснения взаимосвязей между гормональными компонентами системы эпифиз-гипофиз-надпочечники (у здоровых детей) нами был проведен корреляционный анализ. Выявлены статистически значимые обратные корреляции средней силы между содержанием АКТГ, с одной стороны, и суточной (r = –0,473; р < 0,05), дневной (r = –0,467; р < 0,05) и ночной (r = -0,477; р < 0,05) концентрацией мелатонина, с другой. Уровень кортизола прямо коррелировал с суточной концентрацией мелатонина (r = 0,698; р < 0,05). Между содержанием АКТГ и кортизолом была выявлена обратная корреляционная связь (r = –0,385; р < 0,05). Суммируя данные корреляционного анализа, мы можем предположить существование двух механизмов регулирования активности системы эпифиз-гипофиз-надпочечники. Первый механизм (внутренней регуляции) состоит в том, что ограничение активности гипофизарно-надпочечниковой оси подчиняется принципу обратной связи. Второй механизм (внешней регуляции) контролируется основным эпифизарным гормоном — мелатонином, и состоит в том, что модулирующее влияние данного гормона проявляется в антагонизме действия в отношении гипофизарной продукции АКТГ, и синергизме — в отношении продукции кортизола надпочечниками.
Из представленных выше данных следует, что в фазе обострения заболевания отмечалось достоверное повышение концентрации АКТГ как по сравнению со здоровыми (р < 0,05), так и с детьми, находящимися в фазе ремиссии БА (р < 0,01). При этом уровень кортизола был ниже, чем у здоровых детей (р < 0,05).
В фазе ремиссии было выявлено статистически значимое увеличение уровня кортизола, который составил 580,38 ± 61,14 нмоль/л, что практически в 2 раза выше, чем у здоровых (289,59 ± 12,89 нмоль/л; р < 0,001) и пациентов с БА, находившихся в периоде обострения (235,81 ± 15,84 нмоль/л; р < 0,001). При этом содержание АКТГ (23,61 ± 2,31 нмоль/л) у данной группы детей было достоверно ниже, чем у здоровых (41,10 ± 18,93 нмоль/л; р < 0,05) и детей с обострением БА (57,48 ± 18,56 нмоль/л; р < 0,01).
В обеих группах детей, страдающих БА, корреляционный анализ не выявил достоверных связей между уровнем АКТГ и кортизолом. Данный факт дает нам право сделать заключение о том, что при БА имеет место нарушение внутреннего механизма регуляции в системе гипофиз-надпочечники, свойственного здоровым детям.
У детей с БА, находящихся в фазе обострения заболевания,
суточное содержание мелатонина было несколько выше, чем у здоровых, однако данные изменения не носили достоверного характера. При этом было выявлено нарушение ритма его секреции: высокие показатели дневной концентрации — 198,38 ± 54,72 нг/мл (у здоровых — 31,59 ± 3,39 нг/мл; р < 0,01) и сниженные показатели ночной концентрации — 299,71 ± 50,09 нг/мл (у здоровых — 416,57 ± 5,58 нг/мл; р < 0,05).
Таким образом, в периоде обострения заболевания, в условиях острого стресса (приступ БА), отмечалось изменение циркадианного ритма секреции мелатонина, приводящее к десинхронозу.
Изменение ночной концентрации мелатонина было связано обратной корреляционной зависимостью с уровнем кортизола (r = — 0,654; р < 0,01) и АКТГ (r = — 0,359; р < 0,05). Дневная концентрация мелатонина обратно коррелировала с уровнем АКТГ (r = — 0,694; р < 0,01) и прямо — с содержанием кортизола (r = 0,637; р < 0,01).
В группе детей, находящихся в фазе ремиссии БА, отмечались достоверные отличия всех изучаемых параметров от показателей контрольной группы здоровых детей, а именно: снижение суточной концентрации мелатонина до 270,08 ± 39,28 нг/мл (у здоровых — 448,16 ± 4,52 нг/мл; р < 0,01) в сочетании с нарушением ритма его секреции — повышенной дневной (228,58 ± 87,16 нг/мл; р < 0,05) и сниженной ночной (41,5 ± 3,10 нг/мл; р < 0,001) концентрацией данного гормона. При сравнении аналогичных показателей в обеих группах детей с БА выявлены достоверные отличия между исследуемыми параметрами. В ремиссии отмечались более низкие уровни суточной концентрации мелатонина (р < 0,05) за счет уменьшения показателя ночной концентрации (р < 0,01) по сравнению с периодом обострения БА.
Дневная и ночная концентрация данного гормона были связаны прямой корреляционной связью средней силы (r = 0,794; р < 0,01). Дневной уровень мелатонина обратно коррелировал с концентрацией кортизола (r = — 0,695; р < 0,001), а ночной — прямо с уровнем АКТГ (r = 0,544; р < 0,01) и обратно — с концентрацией кортизола (r = –0,753; р < 0,01). Отсутствие корреляционной связи между кортизолом и АКТГ свидетельствовало о сохраняющемся и в фазе ремиссии нарушении взаимодействия между гипофизом и корой надпочечников и несостоятельности внутреннего механизма регуляции.
Исследование показателей ФВД является основополагающим как в диагностике БА, так и в оценке степени тяжести заболевания и эффективности проводимой терапии.
Показатели ФВД (табл. 2), характеризующие объемные и скоростные параметры в фазе обострения БА, были достоверно ниже, чем у здоровых детей, за исключением показателя МОС25, отражающего бронхиальную проходимость на уровне бронхов крупного калибра. В фазе ремиссии показатели ФВД не отличались от соответствующих здоровым детям, а ЖЕЛ была достоверно (р < 0,01) выше.
Таблица 2. Показатели функции внешнего дыхания у детей с БА
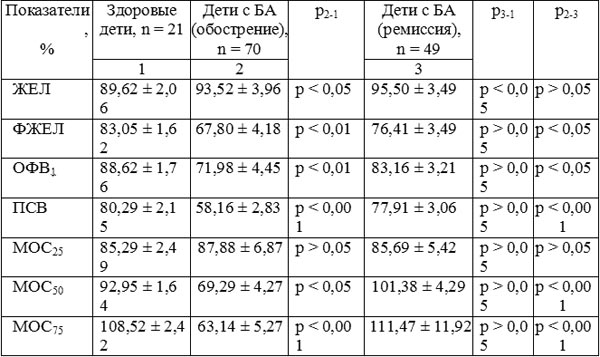
Нами были проанализированы корреляционные взаимодействия между показателями нервной и эндокринной систем, с одной стороны, и ФВД — с другой.
У здоровых детей показатели ФВД зависели от циркадианной ритмики секреции мелатонина, а именно: дневная концентрация мелатонина прямо коррелировала с ЖЕЛ (r = 0,934; р < 0,001), а более высокие показатели ночной концентрации данного гормона были сопряжены с более высокими значениями ПСВ (r = 0,824; р < 0,05). Полученные нами результаты подтверждают факт суточного изменения бронхиальной проходимости, зависящей от индивидуальных биоритмов.
В фазе обострения отмечалось влияние показателей, характеризующих психологический статус, на ФВД. Уровень ЛТ был связан обратной корреляционной связью с параметрами ФВД, такими как ОФВ1 (r = –0,332; р < 0,05) и ЖЕЛ (r = –0,332; р < 0,05), а показатель РТ — с ЖЕЛ (r = –0,488; р < 0,001). Данный факт свидетельствует о том, что при усилении проявлений тревожности более выраженной была и бронхиальная обструкция.
В ремиссии заболевания отмечалась зависимость показателей ФВД от уровня кортизола, а именно: ФЖЕЛ-кортизол (r = –0,650; р < 0,001) и ОФВ1-кортизол (r = –0,604; р < 0,001). Следовательно, в фазе ремиссии БА поддержанию бронхиальной обструкции способствует гиперкортизолемия.
Таким образом, в фазе обострения БА нарушения ФВД в большей степени были связаны с психологическими особенностями личности, что подтверждает психосоматический механизм развития бронхиальной обструкции и может быть выделено в синдром нейрореспираторной дезадаптации.
В периоде ремиссии нарушение ФВД связано с повышением активности гормонального компонента стресс-реализующей системы (кортизола), что является результатом нарушений как внутреннего, так и внешнего механизмов регулирования активности в системе эпифиз-гипофиз-надпочечники и может быть охарактеризовано как десинхроноз.
Полученные нами данные позволяют рекомендовать для повышения эффективности проводимого лечения включение в базисную терапию постприступного периода БА методов психологической коррекции, а также методов, направленных на нормализацию нарушенных биоритмов организма — в фазу ремиссии.
1. Алешина Р.М. Иммунопатогенетические механизмы формирования атопических аллергических заболеваний // Укр. мед. альманах. — 2000. — Т. 3, №2. — С. 198-201.
2. Балаболкин И.И. Стратегия терапии и профилактики бронхиальной астмы у детей // Педиатрия. — 1998. — №4. — С. 92-96.
3. Вакуленко Л.И. Коррекция нарушений адаптации сердечно-сосудистой системы у детей с бронхолегочными заболеваниями // Вісник пробл. біології і медицини. — 1998. — Вип. 19. — С. 58-60.
4. Вельтищев Ю.В. Экологически детерминированная патология детского возраста // Рос. вестн. перинатол. и педиатрии. — 1996. — №2. — С. 5-12.
5. Гельман В.Я. Компьютерный анализ медицинских данных для аспирантов. — СПб.: СПбМАПО, 1999. — 59 с.
6. Гельман В.Я. Медицинская информатика: практикум. — СПб.: Питер, 2001. — 480 с.
7. Заморський І.І., Пiшак В.П., Мещишен І.Ф. Вплив мелатоніну на фотоперіодичні зміни системи глутатіону мозку за гострої гіпоксії // Фізіол. журн. — 1999. — Т.45, №4. — С. 69-76.
8. Клинико-функциональные критерии оценки степени тяжести бронхиальной астмы у детей /О.Ф. Лукина, И.И. Балаболкин, Т.В. Куличенко и др. // Пульмонология. — 2002. — №1. — С. 62-68.
9. Кобринский Б.А. Принципы математико-статистического анализа данных медико-биологических исследований // Рос. вестн. перинатол. и педиатрии. — 1996. — Т. 41, №4. — С. 60-64.
10. Ласица О.И., Охотникова Т.Н. Современные аспекты этиопатогенеза, клиники, диагностики и дифференциальной диагностики бронхиальной астмы у детей раннего возраста. Метод. рекомендации. — К., 2000. — 31 с.
11. Методика диагностики самооценки Ч.Д. Спилбергера, Ю.Н. Ханина // Практическая психодиагностика. Методики и тесты. Учебное пособие /Под редакцией Д.Я. Райгородского. — Самара, 2000. — С. 76-79.
12. Оценка бронхиальной проходимости по данным кривой поток — объем у детей, больных бронхиальной астмой / Н.Ю. Переверзева, И.С. Ширяева, Б.П. Савельев, Б.А. Марков // Педиатрия. — 1993. — №6. — С. 40-43.
13. Попова И.В., Белякова В.А., Жуков В.Н. Распространенность бронхиальной астмы по критериям ISAAC // Аллергология. — 2004. — №4. — С. 31-34.
14. Продукция мелатонина у больных гипертонической болезнью / С. И. Раппопорт, А.М. Шаталова, Н.К. Малиновская, Л. Веттерберг // Клинич. медицина. — 2000. — №6. — С. 21-24.
15. Рапопорт С. И., Шаталова А.М. Мелатонин и регуляция деятельности сердечно-сосудистой системы // Клинич. медицина. — 2001. — №6. — С. 4-7.
16. Ткачук В.Г., Коробейников Г.В. Вариативность как механизм адаптации биосистем // Кибернетика и вычислительная техника. — 2000. — Вып. 127. — С. 50-55.
17. Ткачук С. С. Деякi ендокриннi кореляти антистресорної дiї мелатонiну у iнтактних та пренатально стресованих щурiв // Буковинський медичний вiсник. — 1998. — №3-4. — С. 149-153.
18. Фещенко Ю.И. Бронхиальная астма — одна из главных проблем современной медицины // Укр. пульмонол. журн. — 2000. — №2 (дод.). — С. 13-16.
19. Чернушенко Е.Ф. Иммунологические исследования при заболеваниях легких // Імунологія та алергологія. — 1998. — №1. — С. 30-34.
20. Чернушенко Е.Ф. Иммунология бронхиальной астмы // Журнал практического врача. — 1997. — №4. — С. 39-42.
21. Чернушенко Е.Ф. Иммунология бронхиальной астмы // Укр. пульмонол. журн. — 2000. — №2 (дод.). — С. 19-22.
22. Asher M.I. Worldwide variation in the prevalence of asthma symptoms: the international Study of Asthma and Allergies in Childhood (ISAAC) // Eur. Resp. J. — 1998. — Vol. 12, №2. — P. 315-335.
23. Cagnacci A. Homeostatic versus circadian effects of melatonin on core body temperature in humans //J. Biolog. Rhythms. — 1997. — Vol. 12, №6. — P. 509-517.
24. Cagnacci A., Angiolucci M., Arangino S. Potentially beneficial cardiovascular effects of melatonin administration in women // J. Pineal Res. — 1997. — Vol. 22. — P. 16-19.
25. Cagnacci A., Ellioti J.A. Melatonin: a major regulator of the circadian rhythm of temperature in humans //J. Clin. Endocrin. Metab. — 1992. — №75. — P. 447-452.
26. Dollins A.B., Zhadonsva I.V., Wurtman R.J. Effect of inducing nocturnal serum melatonin concentration in daytime on sleep, mood, body temperature and performance // Proc. Natl. Acad. Sci. USA. — 1997. — P. 8-18.
27. Pevet P. Melatonin and biological rhythms // Therap. — 1998. — Vol. 53, №5. — P. 411-420.
28. The International Study of Asthma and Allergies in Childhood (ISAAC) Steering Committee. Worldwide variations in the prevalence of asthma symptoms // Em. Respir. J. — 1998. — Vol. 12. — P. 305-315.
