Журнал «Здоровье ребенка» 2 (29) 2011
Вернуться к номеру
Роль факторів ризику в прогнозуванні перебігу пилкової бронхіальної астми в дітей
Авторы: Ярцева Д.О., Недельська С.М. Запорізький державний медичний університет
Рубрики: Педиатрия/Неонатология
Версия для печати
У статті описано можливості оцінки факторів ризику при використанні різних методів математичного аналізу, доведено, що тільки їх поєднання дозволяє виділити фактори, важливі для прогнозу в конкретного хворого. Визначено, що більш вагомий вплив на формування астми в дітей з пилковим алергічним ринітом мають умови житла та неефективна терапія. Показано, що при наявності окреслених прогностичних факторів у 75 % дітей реалізується БА впродовж 5 років, при цьому ймовірність її формування в 1-й рік становить 88–100 %.
Пилкова бронхіальна астма, діти, фактори ризику, модель прогнозу.
В останні роки у всьому світі спостерігається епідемічне зростання чисельності алергічних захворювань (АЗ). За даними епідеміологічних досліджень рівень поширеності бронхіальної астми (БА) варіює від 1 до 30 %. При цьому симптоми алергічного риніту (АР) реєструються у 88 % хворих на БА. У світі від АР страждають від 10 до 60 % населення, в Україні — 4,6 %. Важлива роль у такій значній поширеності належить генетичним факторам. Генетична природа АЗ давно вже аксіома завдяки дослідженням, що виявили безліч генів, відповідальних за їх розвиток [1, 2]. Але в той же час в одного й того ж хворого загострення можуть проявлятись різною клінічною симптоматикою, перебіг обтяжуватись, перетворюючись у нову нозологічну форму (наприклад, приєднання ураження нижніх дихальних шляхів у пацієнта з АР). Останні десятиріччя змінилася й вікова структура АЗ — почали хворіти молодші діти. Усе це свідчить про те, що, крім генетичних факторів, вагоме місце займають фактори довкілля [3]. Особливо помітно це щодо захворювань, етіологічним чинником яких виступає пилок рослин. Якщо в 1986 р. дітей із АЗ віком менше ніж 6 років було близько 4 %, то, згідно з даними, отриманими співробітниками кафедри факультетської педіатрії ЗДМУ, на сучасному етапі ця цифра зросла до 17,41 %. Крім того, збільшилась загальна кількість хворих: на кінець 2009 р. у деяких країнах Європи клінічні прояви полінозу відмічають 60 % населення, а у третини з них це симптоми БА [4]. Актуальність вивчення пилкової алергії обумовлена і високою вартістю її лікування. Так, фармакоекономічні дослідження, проведені в Анкарі, свідчать, що терапія ізольованого пилкового АР (без супутніх симптомів з боку кон’юнктиви та бронхів) коштує 80 доларів на пацієнта, а приєднання симптомів астми збільшує вартість лікування вдвічі [5]. Усе це пояснює необхідність пошуків факторів, що сприяють погіршанню перебігу полінозів та формуванню у цих дітей астми.
Тому метою нашої роботи було виявити фактори ризику (ФР) та можливість прогнозування БА у дітей з АР.
Об’єкт та методи дослідження
Під нашим спостереженням знаходилася 471 дитина з середньотяжкими/тяжкими проявами АР та/або БА пилкової етіології, які були госпіталізовані до алергологічного відділення КУ ЗМДБЛ № 5. Дітей було розподілено по групах: 1-шу склали 382 (81,1 %) пацієнти з проявами БА, 2-гу — 89 (18,89 %) дітей без БА (тільки АР). Середній вік досліджуваних становив 12 років (11,35 ± 4,17 року в дітей 1-ї групи та 11,26 ± ± 4,24 року в дітей 2-ї групи). Хлопчиків було в 2,5 раза більше за дівчаток в обох групах порівняння.
Для оцінки ФР ми проаналізували дані перинатального, алергологічного анамнезу, особливості спадковості та житлові умови наших пацієнтів. Відношення фактора, що аналізується, до групи ризик-факторів визначали на підставі розрахування OR (оdds ratio) — відношення шансів — за формулою:
OR = AD / BC,
де A, B, C та D — кількість суб’єктів, у яких була дія фактора або не було (за даними чотирипільної таблиці — табл. 1).
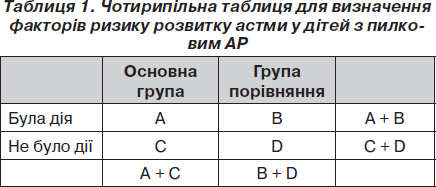
Якщо OR було більшим за 1,0, то фактор відносили до групи ризик-факторів. Вірогідність розбіжностей встановлювали на рівні р < 0,05.
Для прогнозування перебігу полінозу й виділення прогностичних факторів був проведений аналіз Каплана — Мейєра з побудовою кривої часу виникнення БА та регресійний аналіз пропорційного ризику Кокса.
Результати та їх обговорення
Ми проаналізували строки виникнення АР та своєчасність звернення пацієнтів груп порівняння по медичну допомогу. Виявилося, що в пацієнтів із БА АР дебютує на 3 роки раніше, ніж без неї (5,82 ± 3,38 року в 1-й групі проти 8,56 ± 4,03 року в 2-й; р < 0,001). При цьому переважно батьки дітей як 1-ї, так і 2-ї групи зверталися по спеціалізовану допомогу через 2 роки та більше після появи симптомів АЗ. Тобто у дітей, у яких у подальшому розвивається клініка БА, ранній (до 8 років) дебют АР є фактором ризику розвитку астми.
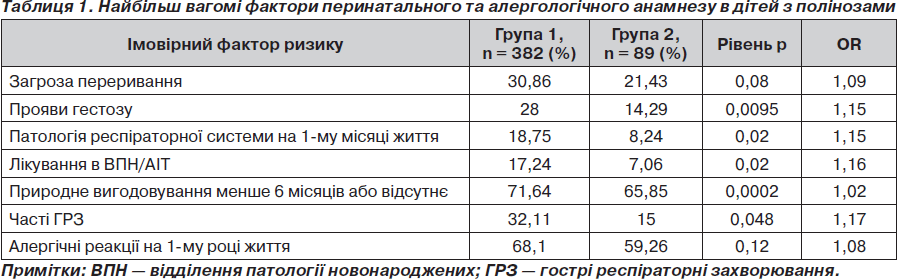
Результати оцінки впливу факторів перинатального та алергологічного анамнезу дітей груп порівняння наведено в табл. 1.
Як видно з даних табл. 2., патологічний перебіг вагітності, а саме наявність проявів гестозу, є суттєвим ФР розвитку пилкової астми в дитини (p < 0,01; ОR = 1,15). Діти, у яких у подальшому розвинулася БА, в анамнезі частіше мали патологію респіраторної системи в неонатальному періоді, яка лікувалась у відділенні реанімації (р < 0,05; ОR = 1,16), що сприяло формуванню сенситизації вже у ранньому віці. До того ж ці діти або повністю перебували на штучному вигодовуванні, або отримували природне менше 6 місяців (р < 0,001; ОR = = 1,02). А згідно з останніми даними, природне вигодовування захищає дитину від АЗ до 6 років [6]. Діти 1-ї групи в перші три роки життя частіше хворіють на гострі респіраторні захворювання (ГРЗ) (р < 0,05; RR = 1,17). Щодо проявів алергії в цей період (харчової та/або медикаментозної), то їх наявність, за нашими даними, не впливає на реалізацію пилкової астми (р > 0,05).
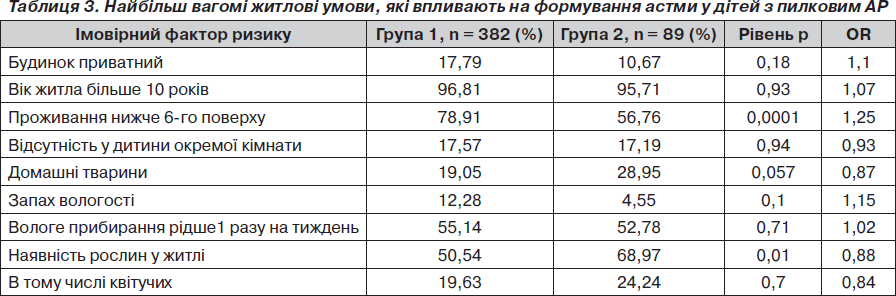
Усе більшого значення у формуванні астми набувають фактори зовнішнього середовища. Тому був проведений аналіз житлових умов дітей з пилковим ринітом (табл. 3).
За нашими даними, діти, житло яких знаходиться нижче 6-го поверху, вірогідно частіше хворіють на БА (р < 0,001; ОR = 1,25). Науковим обґрунтуванням цього є те, що основна маса пилку збирається в нижніх шарах атмосфери [7]. Відповідно, діти, які мешкають на нижніх поверхах, знаходяться в умовах постійної дії великої кількості алергену. Також пацієнти з пилковою астмою частіше відчувають в своїх житлах запах вологості (ОR = 1,16), що є можливим свідченням ролі грибкової алергії як фактора ризику пилкової астми. У табл. 3 показано, що 69 % дітей 2-ї групи та половина пацієнтів 1-ї утримують у своїх оселях домашніх улюбленців та квітучі рослини, що доводить недооцінку батьками важливості елімінаційних заходів у попередженні погіршання перебігу АЗ.
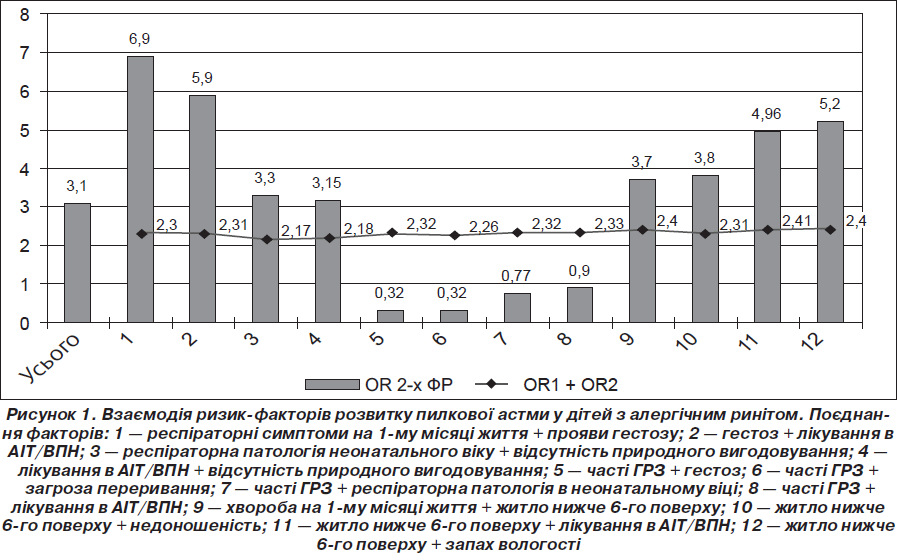
У клінічній епідеміології існує поняття про взаємодію декількох причин, результатом чого є або підсилення ефекту, що спостерігається (в математичному моделюванні визначений як синергізм), або його зменшення (антагонізм) [8]. Вплив чинників визначається як синергічний, коли сума OR кожного з факторів, включених до аналізу, менша за OR їх поєднаного впливу. Ми дослідили ефекти поєднаного впливу основних ФР. Результати відображено на рис. 1.
Бачимо, що при наявності в однієї дитини двох ФР одночасно ризик розвитку пилкової астми підвищується до 7 разів. А саме, якщо дитина народилася від вагітності, яка перебігала з проявами гестозу, і після народження лікувалась у відділенні реанімації або патології новонароджених з приводу тяжкого захворювання респіраторного тракту, то ризик розвитку астми в цьому випадку вищий в 7 разів (OR = 6,9 проти 2,3 OR1 + OR2). Якщо дитина з алергічним сезонним ринокон’юнктивітом/алергічним сезонним ринітом (АСРК/АСР) народилася від патологічної вагітності, перенесла захворювання респіраторних шляхів у неонатальному віці, лікувалась у відділенні інтенсивної терапії і якщо в подальшому зростання її проходило у вологій квартирі, розташованій нижче за 6-й поверх, ризик розвитку пилкової астми підвищується в 5 разів (OR = 5,2 проти 2,4).
Цікавим виявилося поєднання ролі інфекційних агентів при сполученні з чинниками патологічного перебігу вагітності та неонатального періоду дитини. Їх взаємодія, за нашими даними, може бути розцінена як антагоністична. Якщо раніше ми визначили, що ГРЗ не є фактором протекції (OR > 1,0) серед досліджуваної когорти дітей (табл. 2), то оцінка поєднаного впливу ФР дозволяє спростувати цей висновок. У випадку, коли дитина з обтяженим перинатальним анамнезом часто хворіє на ГРЗ, ризик розвитку пилкової астми зменшується в 6 разів (OR = 0,32), що свідчить про захисну роль інфекційних захворювань і узгоджується з існуючим теоретичним підґрунтям (переключення синтезу медіаторів на цитокіни Th1-профілю).
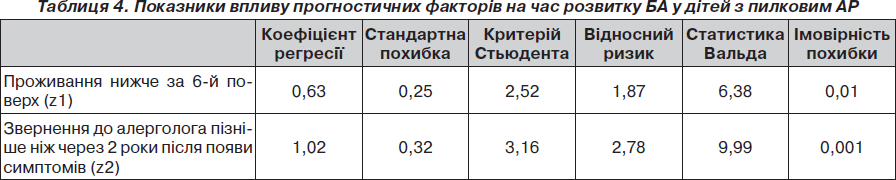
Отримані зв’язки дозволили нам сформувати основні припущення для розробки математичної моделі прогнозування часу розвитку пилкової астми у дітей з пилковим АР. Тому ми створили математичну модель впливу визначених факторів на ймовірність розвитку БА у дітей з пилковим АР. З’ясувалось, що не всі з перерахованих факторів суттєво впливають на розвиток БА і мають значення для прогнозу. Ми залишили найбільш значущі для побудови порівняння регресії. Ці фактори наведені в табл. 4.
Модель, яку ми отримали, характеризується показниками високої статистичної значимості (c2 = = 16,0138; р = 0,00033). Порівняння регресії в цьому випадку виглядає таким чином:
h(t) = exp · (0,63 · z1 + 1,02 · z2),
де h(t) — ризик розвитку БА.
Z1 та z2 можуть приймати 2 значення: 1 (є ФР) та 0 (немає ФР). Таким чином, при відсутності вказаних прогностичних факторів h(t) = 1,0, а у разі наявності обох одночасно h(t) = 5,0, тобто ризик збільшується в 5 разів. Графічно ймовірність розвитку БА у дітей з пилковим АСРК/АСР при наявності описаних прогностичних факторів відображена на рис. 2.
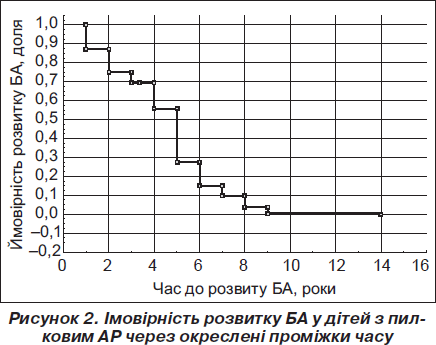
Як показано на рис. 2., ймовірність розвитку БА протягом першого року захворювання становить 88–100 %, через 2 роки — 75–88 %, через 3 — 69–75 %, через 4 — 55–69 %, через 5 — 28–55 %. У подальшому темпи розвитку астми уповільнюються, і якщо через 9 років після виникнення АР астма не розвинулась, то ймовірність її розвитку становить менше 1 %.
Ці дані підтверджуються результатами аналізу Каплана — Мейєра, які свідчать, що у 25 % хворих на пилковий АР при наявності вказаних факторів прогнозу реалізується БА протягом першого року захворювання, у 50 % — через 2 роки, а через 5 років у 75 % дітей з указаними прогностичними факторами дебютує БА.
Таким чином, отримані дані дозволять диференційовано підходити до диспансерного обліку та лікування дітей, у яких має місце поєднання вказаних прогностичних факторів. Ці діти потребують модифікації умов житла та терапії відразу при появі перших симптомів алергічного риніту, що дозволить з успіхом провести профілактику бронхіальної астми.
Вивчення комплексного впливу внутрішніх та зовнішніх факторів ризику дозволяє запропонувати індивідуальні програми профілактики та лікування алергічних захворювань у дітей. Потенціювання факторів ризику в пацієнта з алергічним ринітом підвищує ризик розвитку пилкової астми в 5–7 разів. Ймовірність розвитку астми у дитини з пилковим ринітом при наявності означених прогностичних факторів становить 88–100 % в перші 2 роки, що проявляється її формуванням у 50 % хворих.
1. Балаболкин И.И., Брянцева О.Н. Значение генетических факторов в развитии бронхиальной астмы у детей // Иммунология. Аллергология. Инфектология. — 2003. — № 2. — С. 60-65.
2. Anderson G.G., Morrison J.F.J. Molecular biology and genetics of allergy and asthma // Arch. Dis. Child. — 1998. — Vol. 78. — Р. 488-496.
3. Agache I., Ciobanu C. Asthma risk factors and phenotypes in children and in adults with seasonal allergic rhinitis // J. Allergy Clin. Immunol. — 2010. — Vol. 125., № 2. — Р. 2.
4. Burbach G.J., Heinzerling L.M., Rьhnelt C. et al. Ragweed sensitisation in Europe — GA2LEN study suggests increasing prevalence // Allergy. — 2009. doi: 10.1111/j.1398-9995.2009.01975.x
5. Allergic Rhinitis and its Impact on Asthma 2008 Update (in collaboration with the World Health Organization, GA2LEN and AllerGen) // Allergy. — 2008. — Vol. 63, Suppl. 86. — Р. 8-160.
6. Strippoli M-P., Spycher B., Silverman M. et al. Breastfeeding and the risk of childhood asthma: a population-based cohort study // ERJ. — 2008. — Vol. 32. Аbstracts 18th ERS Annual Congress.
7. Aylor D.E., Boehm M.T., Shields E.J. Quantifying aerial dispersal of pollen in relation to out crossing in maize. 2009// http://ams.confex.com/ams/pdfpapers/78425.pdf
8. Флетчер Р., Флетчер С., Вагнер Э. Основы доказательной медицины. — М.: Медиа Сфера, 1998. — 352 с.