Журнал «Травма» Том 9, №3, 2008
Вернуться к номеру
Лікування застарілих переломів великого горбика плечової кістки
Авторы: О.А. Бур''янов, І.В. Даниленко, І. В. Самусенко, С.Л.Нечипорчук, М.І. Кухарук - Національний медичний університет ім. О.О. Богомольця, Міська клінічна лікарня № 9, Київ, Україна
Рубрики: Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
Проведено оперативне лікування 18 пацієнтів з застарілими переломами великого горбика плечової кістки. Результати лікування оцінено в терміни від 1 до 4 років за методикою Nirschl-Budoff. На думку авторів, найкращі результати можна отримати від реконструктивного втручання на ушкоджених структурах із збереженням цілісності корако-акроміальної дуги, застосуванням розробленого фіксатора. В лікуванні використана методика динамічної іммобілізації верхньої кінцівки за допомогою поліфункціональної шини, яка дозволяє покращити реабілітацію та прискорити відновлення функції плечового суглоба.
Проведено лечение 18 пациентов с застарелыми переломами большого бугорка плечевой кости. Результаты лечения оценены в сроки от 1 до 4 лет за методикой Nirschl-Budoff. По мнению авторов, лучшие результаты можно получить от реконструктивного вмешательства на поврежденных структурах с сохранением целостности корако-акромиальной дуги, разработанного фиксатора. В лечении использована методика динамической иммобилизации верхней конечности с помощью полифункциональной шины, которая позволяет улучшить реабилитацию и ускорить восстановление функции плечевого сустава.
Results of operative treatment 18 patients with nonunion of fractures the greater tuberosity of the proximal humerus were analysed. The follow-up lasted from 1 to 8 years by the methods Nirschl - Budoff. In opinion of authors, the stable and best results can be received from reconstructive intervention on the injured structures with preservation of integrity coracoacromial arches and figurative plate for optimization of the osteosynthesis. In treatment the technique dynamic immobilization of upper extremity with the multifunctional abduction brace (the technique of early passive movements) is used which allows to improve rehabilitation and shorter terms of restoration of the shoulder function.
великий горбик плечової кістки, синдром субакроміального конфлікту
большой бугорок плечевой кости, синдром субакромиального конфликта
greater tuberosity of humerus, syndrome of subacromial conflict
Переломи великого горбика плечової кістки (ВГ ПК) становлять до 15% травматичних ушкоджень ділянки плечового суглоба та 15–40% від переломів проксимальної частини плечової кістки. Переломи зі зміщення із-за складності анатомо-функціональної будови плечового суглоба не піддаються закритій репозиції, мають тенденцію до поступового вторинного зміщення, невірної консолідації чи утворення неконсолідованого фрагменту ВГ ПК [1,3,8,13]. Досконала система діагностики пояснює наявність високого відсотку багатоскалкових та поєднаних з ушкодженням ротаторної манжети плеча (РМП) переломів ВГ ПК. Це пошкодження часто асоціюється з вивихом плеча. Концепція патобіомеханічних змін в субакроміальному відділі доповнюється відносною недостатністю стабілізуючої та елеваційної функції м'язів ротаторної манжети плеча (РМП) [2,4,6,12]. За умов щільного контакту ВГ ПК з корако - акроміальною дугою стає обмеженою і болючою елевація верхньої кінцівки. В переважній більшості таких пацієнтів, посттравматичний синдром субакроміального конфлікту (ССК), крайнім проявом, якого є «абдукційний блок» плеча сприяє розвитку контрактури суглоба, в значній мірі порушує функцію верхньої кінцівки. Його подальше тривале лікування пов'язане з моральними та матеріальними збитками для пацієнта, знижує його професійні навички та працездатність, суттєво знижує якість життя.
Мета роботи – провести аналіз та визначити особливості оперативного лікування хворих із застарілими переломами великого горбика плечової кістки для покращення результатів лікування цієї категорії хворих.
Матеріал і методи
Проведено аналіз оперативного лікування 18 пацієнтів з застарілими переломи великого горбика плечової кістки, які перебували в клініках кафедри травматології та ортопедії НМУ ім. О. О. Богомольця з 2004-2007 роки.
Скалкові переломи великого горбика мали місце в 15 пацієнтів. В 3 випадках відламок великого горбика був значним, цілим з типовим зміщенням доверху та дозаду. В 5 випадках перелом поєднувався з пошкодженням РМП. Перелом кортикальної пластинки ВГ ПК фактично асоціюється з повним черезкістковим відривом РМП. В 3 випадках діагностований відрив сухожилків надостного та підостного сухожилків РМП з атиповим зміщенням основного фрагменту великого горбика дозаду та донизу. Переважали пацієнти чоловічої статі – 14 (78%), жінок було 4 (22%). Вік хворих становив від 35-67 років.
Діагностика даних пошкоджень ґрунтувалась переважно на клінічних ознаках втрати функції РМП, ССК та наявності контрактури в суглобі. Для оцінки зміщення фрагментів проводили рентгенологічне дослідження в загальних проекціях та додатково в задньо – косій та аксиальній проекціях. Для об’єктивізації даних за пошкодження РМП та оцінки фрагментарності перелому, нами здійснювалось сонографічне дослідження плечового суглоба. Проводили ехоскопію та ехографію стану манжети в стані спокою та динаміку погруження ВГ ПК під акроміон та його рухомість в стані функції м'язів надпліччя пацієнта. У 5 пацієнтів за показами виконано МРТ дослідження плечового суглоба.
Показами до оперативного лікування вважали наявність зміщення великого горбика більше 0,5 см чи ротація фрагмента більше 450.
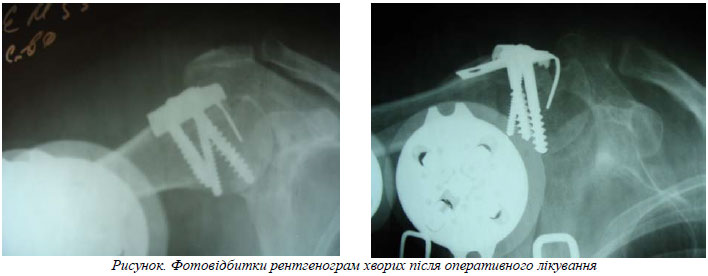
Всім 18 пацієнтам проведено оперативні втручання з урахуванням усунення ССК плечового суглоба та попередження його розвитку в віддаленому післяопераційному періоді. Серед прооперованих: 3 пацієнтам виконано видалення ВГ ПК, черезкістковий шов РМП; 3 – акроміопластику за Neer, остеосинтез ВГ ПК за допомогою якірних гвинтів; 9 пацієнтам – металоостеосинтез ВГ ПК, ще в 3 випадках металоостеосинтез ВГ ПК доповнювався акроміопластикою. В 11 випадках фіксація здійснена за допомогою розробленого фіксатора - фігурної пластини (деклараційний патент № 14731 «Пристрій для лікування переломів великого горбика плечової кістки» від 15.05.2006), ще в 1 - гвинтами. У 2 пацієнтів оперативне втручання доповнювалось артролізом плечового суглоба.
Віддалені результати вдалося простежити в 18 хворих, які періодично оглядались на 3, 6, 12 та 24 місяці з дня операції. Оцінка функції суглоба визначена за 100 бальною шкалою Nirschl-Budoff [5].
Результати та обговорення
Методика оперативного лікування була направлена на обов’язкове відновлення глибоких волокон надостного м’язу, які фіксуються до верхівки ВГ ПК і відповідають за стабілізуючу функцію РМП, та відновлення поверхневих волокон манжети, які кріпляться дистально розгалуженням по нижньому краю ВК ПК та відповідають за елевацію плеча. Усували перешкоди її вільному ковзанню в субакроміальному відділі.
Мали місце значні рубцеві зміни ротаторного інтервалу, ретракція РМП, її внутрішньосухожильні розриви з різновекторним зміщенням фрагментів ВГ ПК, рубцювання субакроміального відділу суглоба. Звільняли від регенерату ложе ВГ ПК, від спайок субакроміальний простір, мобілізували та виконували транспозиція ВГ ПК дистальніше та допереду в положенні відведення плеча, ліквідували функціональну неспроможность м’язів РМП. Репозиція фрагментів великого горбика до свого ложа здійснювалась з врахуванням фасеток прикріплення сухожилків m. supraspinatus, m. infraspinatus, и m. teres minor в положенні їх різновекторного натяжіння. Стабільна фіксація ВГ ПК в такому положенні, за умов остеопорозної кістки та ретрагованих м’язів РМП досягалась завдяки використанню розробленого металофіксатора. Останній має дві фіксуючі ніжки з накістними зубцями для фіксації фрагментів ВГ ПК та фіксуючого базового зубця. Опорний зубець, призначений для занурення в епіметафіз під кутом 950-1400 відносно подовженості пластини. Пластина тонка, пластична, легко моделюється (рис.).
В ранньому післяопераційному періоді поступове приведення кінцівки досягалось застосуванням поліфункціональної шини для плечового суглоба (Деклараційний патент України № 5901, від 15.03.05), призначенням фізіотерапевтичних процедур, масажу, знеболюючих препаратів, мідокалму (драже 0,05-3 рази на день – 7-14 днів, або 1.0 внутрішньом’язово № 7-10).
За допомогою поліфункціональної шини постійно підтримувався режим пасивної розробки рухів. Це дозволяло уникнути післяіммобілізаційного больового синдрому, який є за умов тривалої іммобілізації гіпсовою торакобрахіальної пов’язкою та сприяло нормалізації відновлення активних рухів в плечовому суглобі. Запропонована нова конструкція шини створює можливість проведення строго дозованої динамічної пасивно-активної розробки рухів в плечовому суглобі. В основу запропонованої конструкції шини покладено використання вставних модулів-розтяжок відповідно до етапів лікування. Після припинення фіксації призначався курс відновного лікування.
Реабілітаційна програма була побудована індивідуально відповідно інтраопераційним даним для кожного пацієнта, складалась з мануальної розробки рухів в суглобі, фізіотерапевтичних методів та ЛФК. Знову формували ковзкий механізм манжети та закріплювали динамічний стереотип рухів в суглобі. Ми проаналізували динаміку інтегративних показників відновлення функції плечового суглоба у 18 пацієнтів після лікування.
До оперативного лікування середній показник функції плечового суглоба у 18 пацієнтів становив 55,1 бала. За аналізом результатів лікування через 3 місяці – 63,3 бали, через 6 місяців - 82,5 бали, за результатами через 1 рік – 84,6.
Отже, у пацієнтів визначалося поступове відновлення функції суглоба, результати лікування в цілому оцінені, як добрі.
Висновки
Використання розробленої пластини з фіксуючими «зубцями» дозволило оптимізувати технологію оперативного лікування застарілих переломів ВГ ПК, поліпшити стабільну фіксацію фрагментів.
Режим іммобілізації за допомогою поліфункціональної шини в разі реконструктивного низведення ВГ ПК, враховує адаптацію м'язів РМП до поступового натяжіння. Методика післяопераційної динамічної іммобілізації дозволяла покращити та прискорити реабілітацію по відновленню функції плечового суглоба.
1. Бур’янов О.А., Самусенко І.В. Профілактично-орієнтовані підходи до оперативного лікування переломів великого горбика плечової кістки // Літопис травматології та ортопедії. - 2007. - №1-2. – С. 51-55.
2. Литвин Ю.П., И.П. Чабаненко Патология вращательной манжеты плеча. //Орт., травмат. и протез. - 2001. - № 3 - С. 118-128.
3. Самусенко І.В., Труш М.М. До питання генезису субакроміального конфлікту плечового суглоба. //Вісник орт.,травм. та протез..-2005. - №2.- С. 47-50.
4. Страфун С.С, Долгополов О.В. Діагностика та хірургічне лікування синдрому субакроміального конфлікту. //Вісник орт.дравм. та протез..-2000. - №1.- С. 20-22.
5. Budoff, J.E., Nirschl, R.P., Guidi, E.J. Current concepts revies. Debridement of partial - thickness tears of the rotator cuff without acromioplasty. Long term follow — up and review of the literature. // J Bone and Joint Surg. - 1998. - Vol. 80-A. -№ 5. - P. 733-748.
6. Dimakopoulos P., Triantafillopoulos P., Papadopoulos A. Operative treatment of displaced greater tuberosity fractures of the proximal humerus. // J Bone and Joint Surg. - 2003. -Vol. 12. - Р. 245-250.
7. Hartmann A., Resch H. Minimal invasive osteosynthesis: closed reduction, percutaneous wire osteosynthesis and angular stable wire osteosynthesis. In: Lill H, ed. The Proximal Humeral Fracture. Stuttgart, Germany: Thieme - 2006 – р.79-84.
8. Hodgson S. A., Mawson S. J., Stanley D. Rehabilitation after two-part fractures of the neck of the humerus // J Bone Joint Surg Br. - 2003 - Vol. 85-B. – Р. 419 - 422.
9. Johannes K.M., Fakler M., Craig H. Current Concepts in the Treatment of Proximal Humeral Fractures. //Orthopedics - 2008. - p. 31-42.
10. Lill H., Hepp P., Rose T., Konig K., Josten C. The angle stable locking-proximal-humerus-plate (LPHP) for proximal humeral fractures using a small anterior–lateral–deltoid–splitting-approach – technique and first results [in German]. // Zentralbl Chir. - 2004 - Vol.129 - № 1. - Р. 43 - 48.
11. Lill H., Hepp P., Korner J., et al. Proximal humeral fractures: how stiff should an implant be? A comparative mechanical study with new implants in human specimens. //Arch Orthop Trauma Surg. – 2003 - Vol. 123. - №. 2-3 - Р.74 - 81.
12. Michael S., George M. Fractures of the Greater Tuberosity of the Humerus. //J Amer Academy of Orthop Surgs. - 2007. - Vol. 15. - No. 10. - P. 607 - 613.
13. Neer C.S. Anterior acromioplasty for the chronic impingement-syndrome in the shoulder. // J. Bone Jt. Surg. Am. - 1972. - Vol. 54. - P. 41-50.
14. Rassaidat K., Struben P.J., van Loon C.J. Helix wire ostesynthesis for proximal humeral fractures: unacceptalble nonunion rate in two- and three-part fractures. //Arch Orthop Trauma Surg. - 2004 – Vol. 124 - № 3. - Р. 166-168.