Журнал «Травма» Том 11, №2, 2010
Вернуться к номеру
Современные подходы к лечению диспластического эпифизеолиза головки бедренной кости у детей и подростков
Авторы: И. Б. Зеленецкий, А.Ю.Глебов, Ю.И. Вольвач - Харьковская областная клиническая травматологическая больница, Харьковская академия последипломного образования, Харьков, Украина
Рубрики: Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
В работе представлена усовершенствованная методика хирургического лечения больных с диспластическим эпифизеолизом головки бедренной кости в зависимости от пространственных нарушений и продолжительности заболевания. Нами клинически и рентгенологически обследовано и пролечено 16 больных (19 суставов) с различными степенями смещения головки бедренной кости. Предварительное этапное скелетное вытяжение, при продолжительности заболевания до 3-х месяцев, позволяло редуцировать смещение и осуществить в последующем эпифизиодез. Применение канюлированного инструментария и канюлированных винтов позволяет существенно сократить время и уменьшить объём оперативного вмешательства.
У роботі представлена вдосконалена методика хірургічного лікування хворих з диспластичним епіфізеолізом голівки стегнової кістки залежно від просторових порушень і тривалості захворювання. Нами клінічно та рентгенологічно обстежено і проліковано 16 хворих (19 суглобів) з різними мірами зсуву голівки стегнової кістки. Попереднє етапне скелетне витягнення при тривалості захворювання до 3-х місяців дозволяло зменшити зсув з подальшим виконанням епіфізіодезу. Вживання канюльованнго інструментарію та канюльованних гвинтів дозволяє істотно скоротити час і зменшити обсяг оперативного втручання.
The improved method of surgical treatment of patients is inprocess presented with dysplastic epiрhysiolysis of femur head depending on spatial violations and duration of disease. By us clinically and roentgenologic inspected and treatment 16 patients (19 joints) with the different degrees of displacement of the femur head. A preliminary stage skeletal extraction at duration of disease to the 3th months al-lowed reduction displacement with subsequent implementation of epiphyseodesis. Application of the cannulated tool and cannulated screws allows substantially to shorten time and decrease the volume of operative interference.
мультифакториальные, наследственно предрасположенные заболевания, диспластический эпифизеолиз головки бедренной кости, хирургическое лечение
мультифакторіальні, спадково схильні захворювання, диспластичний епіфізеоліз голівки стегнової кістки, хірургічне лікування
multifactors congenital diseases, dysplastic epiрhysiolysis of the femur head, surgical treatment
Частота юношеского эпифизеолиза головки бедренной кости (ЮЭГБК) достигает 16% всех варусных деформаций проксимального отдела бедренной кости [5].
Этиология ЮЭГБК далека до полного раскрытия. Наиболее достоверно установлена связь заболевания с гормональными расстройствами [6,14,15] и генетической предрасположенностью [2,10,12,13]. В основе этого эндокринно-ортопедического заболевания лежит нарушение корреляции между половыми гормонами и гормонами роста — двумя группами гормонов, играющих основную роль в жизнедеятельности эпифизарных пластинок. При этом имеет место замедленное половое созревание. По мнению ряда авторов, тучность вместе с уменьшением антеторсии проксимального отдела и увеличением шеечно-диафизарного угла бедренной кости и незрелостью костной ткани — главные причины ЮЭГБК [1,4,9,11]. По данным литературы [8] и нашим исследованиям [3], в последнее время ЮЭГБК, так же как и врожденный вывих бедра (ВВБ), болезнь Пертеса (БП), рассматриваются как мультифакториальные или наследственно предрасположенные заболевания (НПЗ) тазобедренного сустава [7]. В их основе лежит первичная врожденная аномалия формообразования элементов сустава, приводящая к возникновению патологических сил нагружения сустава с последующим развитием вывиха, некроза головки бедренной кости или смещения головки бедренной кости. В таких случаях корректно в диагнозе указывать причину, приведшую к патологическому процессу: диспластическая нестабильность тазобедренного сустава (ДНТБС) в виде децентрации, подвывиха или вывиха, диспластический некроз головки бедренной кости (ДНГБК) или диспластический эпифизеолиз головки бедренной кости (ДЭГБК)
Цель работы - усовершенствовать методику хирургического лечения больных с ДЭГБК в зависимости от клиничекой картины и биомеханических изменений.
Материал и методы
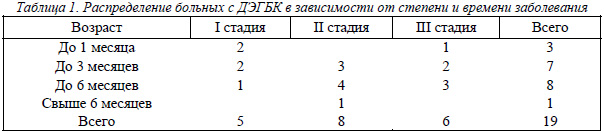
Нами клинически и рентгенологически обследовано и пролечено 16 больных (19 суставов) с различными степенями смещения головки бедренной кости при ДЭГБК (табл. 1). Возраст больных был в среднем 13 лет, мальчиков было 13, девочек - 3. 90% исследуемых больных страдали избыточным весом тела (ожирение 1-11 степени), а также отставали в половом развитии. У 6 больных (37%) после дополнительного генетического исследования выявлено наличие недифференцированной висцеральной и костно-мышечной соединительно-тканной дисплазии.
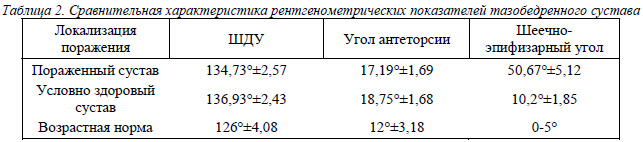
Изучались следующие рентгенологические параметры ТБС: шеечно-диафизарный угол (ШДУ), угол антеторсии (УА), шеечно-эпифизарный угол (ШЭУ). Показатели рентгенометрического исследования тазобедренного сустава при ДЭГБК представлены в таблице 2.
Результаты и обсуждение
Нами выявлены следующие средние величины ШДУ: на пораженном суставе - 135°±2,47°; на условно здоровой конечности 139,75°±1,6°, что соответственно на 7° и 11° превышает норму для детей этого возраста (по данным [1] он составляет 128°±4,80°). При анализе угла антеторсии он составил 17,19±1,70 на пораженном суставе, на условно здоровом суставе - 18,75°±1,68°, По данным [1] УА в норме составляет 12°±3,18°. Таким образом, по нашим данным, при ДЭГБК этот угол на 6% превысил показатели нормы. В результате смещения проксимального отдела бедренной кости кверху и кпереди изменялся шеечно – эпифизарный угол (ШЭУ) с тенденцией к его увеличению.
Полученные нами рентгенометрические показатели при ДЭГБК также совпадают с данными других авторов [12] и [19]. Они отмечают увеличение ШДУ до 139,1º на пораженном суставе и до 140,9º на здоровом суставе при ДЭГБК, что подтверждает наличие структурной дисплазии в ТБС при ДЭГБК.
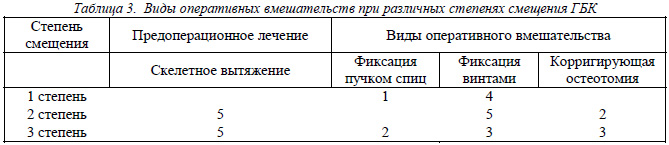
В зависимости от стадии заболевания, степени смещения проводились следующие хирургические вмешательства (табл. 3).
При ШЭУ до 30º 5 больным был произведен эпифизеодез 2 спонгиозными винтами или пучком спиц. При II и III степени смещения (ШЭУ превышал 30º) 9 больным после устранения смещения скелетным вытяжением проводилась последующая стабилизация винтами или пучком спиц.
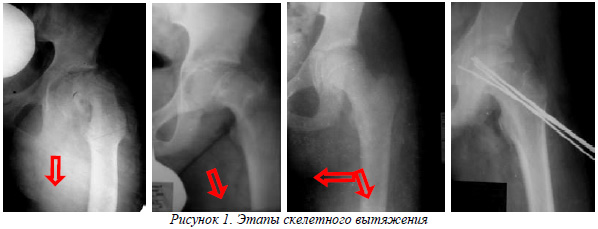
При этом скелетное вытяжение проводилось в среднем 3 недели и разделялось на 3 этапа (рис.1):
- 1 этап (1 неделя) заключался в вытяжении по оси тела в нейтральной ротации с грузом, составляющим 20% массы тела;
- 2 этап (2 неделя)- вытяжение дополнялось отведением нижней конечности на 25 - 30º;
- 3 этап (3 неделя) - отведение увеличивалось до 40º и дополнялось внутренней ротацией конечности на 20 - 25º.
В последующем проводился рентгеноконтроль в 2 проекциях для решения вопроса о дальнейшей хирургической тактике.
В поздние сроки обращения (6 месяцев и более) 5 больным со II и III степенью смещения проведены сгибательно - вальгизирующие остеотомии бедренной кости с фиксацией накостной пластиной и дополнительным винтом, проведенным через шейку и головку бедренной кости.
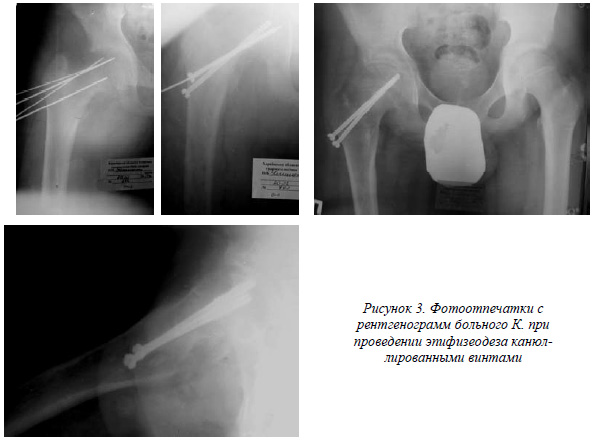
В последнее время с целью уменьшения объёма и сокращения времени операции мы начали применять (5 наблюдений) методику малоинвазивного оперативного вмешательства с использованием канюлированного инструментария (сверло, отвёртка, ключ) и канюлированных фиксаторов под контролем ЭОПа (рис. 2).
После разреза кожи длиной 1,5-2 см по наружной поверхности бедра в подвертельную область в направлении шейки бедренной кости вводятся 3-4 спицы Киршнера. После ретгеноконтроля оставляются 2 подходящие по направлению спицы. По ним поочередно после предварительного рассверливания шейки бедренной кости канюлированным сверлом при помощи канюлированной отвертки вводится канюлированный спонгиозный винт, повторный рентгеноконтроль (рис.3). При удовлетворительном стоянии фиксаторов рана ушивается наглухо. На 2-3-й день больной вертикализируется на костылях без нагрузки на больную конечность. Через 6-8 мес. по наступлению эпифизеодеза фиксаторы удаляются, разрешается вначале дозированная, а затем полная нагрузка. В последующем проводится динамическое клинико- рентгенологическое наблюдение за диспластическим процессом, особое внимание уделяется противоположному, условно здоровому суставу.
Таким образом, диспластические изменения элементов ТБС при ЮЭГБК в сочетании с патическими изменениями в организме взаимодействуют между собой и приводят к появлению срезывающих сил по ходу измененной ростковой зоны головки бедренной кости и вызывают в последующем смещение эпифиза.
Рассматриваемое заболевание объединено одними первопричинными факторами в виде аномалий развития в разных количественных и качественных сочетаниях с другими диспластическими синдромами тазобедренного сустава: нестабильностью и некрозом головки бедренной кости и может быть отнесено к диспластическим заболеваниям ТБС, обусловленным наследственной предрасположностью. Длительное время они могут существовать, не вызывая клинических проявлений (доклиническая стадия), благодаря компенсаторно-приспособительным реакциям организма. При значениях первопричинных факторов, срывающих компенсаторно-приспособительные реакции организма, наступает декомпенсация органа с развитием клинических проявлений (клиническая стадия).
В каждом отдельном диспластическом синдроме пусковым механизмом разрушения являются биомеханические изменения в виде нарушения силовых нагружений. При этом при синдроме диспластической нестабильности ТБС, преимущественно в суставе, действуют тракционные силы, при синдроме диспластического некроза головки бедренной кости – компрессионные силы и при синдроме диспластического эпифизеолиза – срезывающие силы. В каждом отдельном синдроме помимо указанных превалирующих сил присутствуют и другие силы нагружения в различных сочетаниях и количественых проявлениях. Конечным этапом этого биомеханического процесса являются различные изменения в суставе, начиная с дислокации и заканчивая некрозом или смещением головки бедренной кости, степень их выраженности будет зависеть от мультифакториальности причинно-следственных изменений.
В зависимости от изменения пространственных нарушений, степени смещения головки и времени заболевания определяется вид оперативного вмешательства.
Выводы
1. Эпифизеолиз головки бедренной кости в большинстве случаев является следствием единого процесса – дисплазии тазобедренного сустава в сочетании с эндокринной патологией.
2. Заболевание является мультифакториальным процессом, характеризующимся парностью поражения суставов, требующим рентгенологического выявления нарушений пространственных взаимоотношений как в больном, так и в условно-здоровом суставе.
3. В лечебном аспекте отношение к эпифизеолизу должно быть не как к статическому состоянию (деформация, дислокация), а как к проявлению изменяющегося в пространстве и времени диспластическому процессу .
4. При незначительных степенях смещения и небольшой продолжительности заболевания необходимо редуцировать смещение на скелетном вытяжении с последующим малоинвазивным эпифизеодезом канюлированными винтами, с использованием специально разработанного канюлированного инструментария.
5. В случаях выраженных смещений и продолжительного течения заболевания необходимо проводить корригирующую остеотомию проксимального отдела бедренной кости с одновременным эпифизеодезом головки бедренной кости винтом.
- Гафаров Х.З. Юношеский эпифизеолиз головки бедренной кости // Лечение детей и подростков с ортопедическими заболеваниями нижних конечностей.- Казань,1995.-С.245-268.
- Гусев Б.В. Эпифизеолиз. Травматология и ортопедия // Руководство для врачей.-Т.З.-Ортопедия.- Москва: Медицина.-1997.-С.268-272,
- Зеленецкий И.Б. Диспластические синдромы тазобедренного сустава у детей, обусловленные наследственной предрасположенностью, (теоретическое исследование). // Ортопед. травматол. -2007. - №4.- С118-123.
- Кабацій М.С., Філіпчук В.В., Гайко Г.В. Механогенез юнацького епіфізеолізу голівки стегнової кістки при соха valga // Вісник ортопедії, травматології та протезування.-2001.-№1.-С. 86-88.
- Крюк А.С. Варусная деформация шейки бедренной кости. – Минск, 1975.- 175с.
- Руцкий А.В., Романчик М.К., Лившиц И.Б. Гормональные нарушения у больных спонтанным эпифизеолизом // Ортопедия, травматология.- 1983.-№4.-С.41-43.
- Сіменач Б., Снісаренко П., Бабуркіна О. та інш. Мультифакторіальність як пошуковий критерій (на моделі захворювань суглобів та хребта зумовлених спадковою схильністю). //Ортопедия, травматология и протезирование.- 2005.- №2.- С. 110.
- Шевченко С.Д., Шкатула Ю.В. Юнацький епіфізеоліз голівки стегнової кістки як захворювання, що зумовлене спадковою схильністю // Травма. 2005.-Том 6.-№3.-С.353-358.
- Шевченко С.Д., Шкатула Ю.В. Рентгенологические изменения проксимального отдела бедренной кости при юношеском эпифизеолизе // Ортопедия, травматология.- 2002.-№4.- С86-89.
- Шкатула Ю.В. Юнацький епіфіоліз головки стегнової кістки. Питання етіології, патогенезу, діагностики та лікування. // Автореф...канд. мед. наук.- Харків, 2005.- 19с.
- Aronson J., Tursky EA. The torsional basis for slipped capital femoral epiphysis //Clin. Orthop. Rel. Res.-1966.-Vol.322.-P.37-42.
- Bednarz PA, Stanitski SL. Slipped capital femoral epiphysis in identical twins: HLA predispo // Orthopedics.-1998. - Vol.21, №12.-P.1201-1203.
- Loder RT. The demographics of slipped capital femoral epiphysis. An international multicenter study // Clin Orthop. Rel. Res.-1966.-Vol.322.-P.8-27.
- Rappoport E., Fife D. Slipped capital femoral epiphysis in growth hormone deficient patients // Am Y Dis Child.-1985.-Vol.139.-P.396-399.
- Wells D., King J., Roe T. et al. Review of slipped capital femoral epiphysis associated with endocrine disease // J. Pediatr Orthop.-1993.-Vol.13.-P.610-614.